Tendinitis: Causas, Síntomas y Tratamiento Completo | Guía 2026
Guía completa sobre tendinitis: qué es, causas, síntomas, diagnóstico y tratamientos efectivos. Información actualizada para pacientes por especialistas.
La tendinitis es una de las lesiones musculoesqueléticas más comunes que afectan a personas de todas las edades, desde atletas de alto rendimiento hasta trabajadores de oficina. Esta condición, caracterizada por la inflamación o irritación de los tendones, puede causar dolor significativo y limitar las actividades diarias si no se trata adecuadamente.
En esta guía completa, exploraremos todo lo que necesitas saber sobre la tendinitis: desde sus causas y síntomas hasta las opciones de tratamiento más efectivas disponibles en 2026. Si experimentas dolor persistente en las articulaciones, esta información te ayudará a entender mejor tu condición y cuándo es momento de consultar con un ortopedista especializado.
¿Qué es la tendinitis?
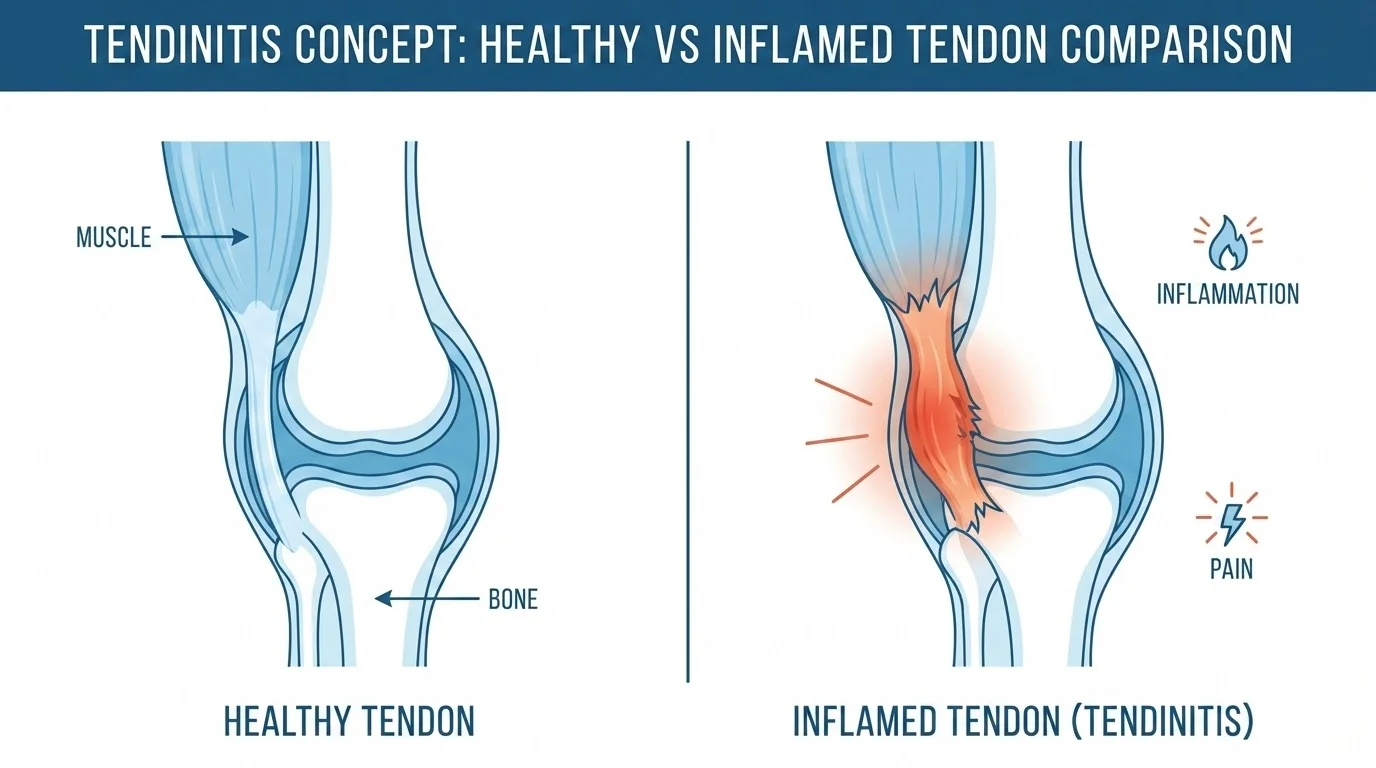
La tendinitis es la inflamación o irritación de un tendón, las cuerdas fibrosas y resistentes que conectan los músculos con los huesos. Cuando un tendón se inflama o irrita, causa dolor y sensibilidad alrededor de la articulación afectada, limitando el movimiento y la función normal.
Los tendones son estructuras fundamentales del sistema musculoesquelético. Están compuestos principalmente de colágeno tipo I, una proteína que les proporciona resistencia y elasticidad. Su función principal es transmitir la fuerza generada por los músculos a los huesos, permitiendo el movimiento articular.
Diferencia entre tendinitis y tendinopatía
En la comunidad médica moderna, se está utilizando cada vez más el término "tendinopatía" en lugar de "tendinitis". Esta evolución en la nomenclatura no es casual:
- Tendinitis: Implica inflamación activa del tendón (-itis significa inflamación)
- Tendinopatía: Término más amplio que incluye cualquier condición del tendón, con o sin inflamación
Las investigaciones recientes han demostrado que muchas lesiones crónicas de tendones no presentan inflamación significativa, sino más bien degeneración del tejido. Por esta razón, el término tendinopatía es más preciso en muchos casos, especialmente en condiciones crónicas.
Zonas del cuerpo más afectadas
La tendinitis puede desarrollarse en cualquier tendón del cuerpo, pero es más común en ciertas áreas que están sometidas a movimientos repetitivos o estrés mecánico:
- Hombro (manguito rotador) - Muy común en personas que realizan movimientos repetitivos por encima de la cabeza
- Codo (epicondilitis lateral o "codo de tenista", epicondilitis medial o "codo de golfista")
- Muñeca y mano (síndrome de De Quervain, tendinitis de muñeca)
- Rodilla (tendinitis rotuliana o "rodilla de saltador")
- Tobillo (tendinitis de Aquiles)
- Cadera (tendinitis de iliopsoas, tendinitis trocantérica)
Síntomas de la tendinitis

Los síntomas de la tendinitis varían según la gravedad y la ubicación de la lesión, pero existen signos característicos que permiten identificar esta condición:
Síntomas principales
Dolor localizado: El síntoma más común es dolor en el punto donde el tendón se une al hueso. Este dolor generalmente:
- Empeora con el movimiento de la articulación afectada
- Se siente como un dolor sordo o ardiente
- Puede irradiarse hacia arriba o abajo desde el tendón afectado
- Mejora con el reposo inicial, aunque en casos crónicos puede persistir incluso en reposo
Sensibilidad al tacto: La zona afectada suele ser sensible a la palpación. Al presionar suavemente sobre el tendón inflamado, se experimenta dolor o molestia.
Rigidez articular: Muchas personas notan rigidez, especialmente:
- Por las mañanas al despertar
- Después de períodos prolongados de inactividad
- Dificultad para mover la articulación en todo su rango de movimiento
Hinchazón leve: Aunque no siempre presente, puede haber inflamación visible alrededor del tendón afectado. Esta hinchazón suele ser más notable en tendinitis agudas.
Clasificación según la duración
La tendinitis se clasifica en tres categorías según el tiempo de evolución:
Tendinitis aguda (menos de 2 semanas):
- Dolor súbito y agudo
- Inflamación visible
- Generalmente relacionada con una lesión específica o sobreesfuerzo reciente
- Responde bien al tratamiento conservador inmediato
Tendinitis subaguda (4-6 semanas):
- Dolor persistente que no ha mejorado completamente
- Puede haber inflamación intermitente
- Requiere modificación de actividades y tratamiento más prolongado
Tendinitis crónica (más de 6 semanas):
- Dolor persistente o recurrente
- Cambios degenerativos en el tejido del tendón
- Puede haber debilidad muscular asociada
- Requiere un enfoque de tratamiento más complejo y a largo plazo
Señales de alarma
Debes buscar atención médica inmediata si experimentas:
- Dolor severo que aparece súbitamente
- Incapacidad para mover la articulación
- Hinchazón significativa o enrojecimiento
- Sensación de calor excesivo en el área
- Deformidad visible en la zona afectada
- Fiebre (puede indicar infección)
- Síntomas que no mejoran después de 48-72 horas de cuidados en casa
Causas de la tendinitis
Comprender las causas de la tendinitis es fundamental para prevenir su aparición y evitar recurrencias. Aunque puede ser causada por una lesión súbita, la mayoría de los casos resultan de la repetición de un mismo movimiento a lo largo del tiempo.
Movimientos repetitivos
La causa más común de tendinitis es la realización repetida del mismo movimiento, especialmente cuando:
- No hay tiempo suficiente de recuperación: Los tendones necesitan tiempo para repararse después del estrés mecánico
- La técnica es incorrecta: Una biomecánica inadecuada aumenta el estrés en el tendón
- Hay aumento súbito de actividad: El "síndrome del guerrero de fin de semana" es un ejemplo clásico
Ejemplos de actividades de riesgo:
- Trabajos que requieren movimientos repetitivos de muñeca (escritura, uso de mouse)
- Deportes con movimientos específicos repetidos (tenis, béisbol, golf)
- Trabajos manuales (carpintería, pintura, jardinería)
- Uso excesivo de dispositivos móviles y computadoras
Factores relacionados con la edad
El envejecimiento es un factor de riesgo significativo para desarrollar tendinitis:
Cambios en la estructura del tendón:
- Disminución de la elasticidad y flexibilidad
- Reducción del contenido de colágeno
- Menor vascularización (menos flujo sanguíneo)
- Proceso de reparación más lento
Edad y prevalencia:
- Mayores de 40 años tienen mayor riesgo
- Los tendones se vuelven menos capaces de tolerar estrés
- Mayor probabilidad de lesiones degenerativas crónicas
Factores ocupacionales
Ciertas profesiones tienen mayor incidencia de tendinitis debido a las demandas físicas:
Trabajos de alto riesgo:
- Personal de limpieza (movimientos repetitivos de brazos y manos)
- Trabajadores de construcción (esfuerzos físicos intensos)
- Personal de salud (enfermeras, terapeutas físicos)
- Músicos (violinistas, pianistas, guitarristas)
- Peluqueros y estilistas
- Personal de cocina y restaurantes
- Trabajadores de líneas de ensamblaje
Factores deportivos
Los atletas y personas físicamente activas enfrentan riesgos específicos:
Deportes de alto riesgo:
- Deportes de raqueta (tenis, squash, bádminton)
- Lanzamiento (béisbol, jabalina)
- Carreras de larga distancia
- Natación (hombro de nadador)
- Levantamiento de pesas
- Deportes de salto (baloncesto, voleibol)
Factores agravantes en deportistas:
- Calentamiento insuficiente
- Técnica inadecuada
- Equipamiento inapropiado (calzado, raquetas)
- Incremento rápido en intensidad o volumen de entrenamiento
- Superficies de juego inadecuadas
Condiciones médicas subyacentes
Algunas condiciones de salud aumentan el riesgo de desarrollar tendinitis:
Enfermedades metabólicas:
- Diabetes mellitus (afecta la cicatrización de tejidos)
- obesidad (mayor estrés mecánico en tendones de extremidades inferiores)
- hipotiroidismo
- Gota e hiperuricemia
Enfermedades reumáticas:
- Artritis reumatoide
- Espondilitis anquilosante
- Lupus eritematoso sistémico
- Síndrome de Sjögren
Otros factores:
- Uso de ciertos antibióticos (fluoroquinolonas)
- Inyecciones de corticosteroides repetidas
- Desalineación biomecánica (pie plano, diferencia de longitud de piernas)
- Debilidad o desequilibrio muscular
Diagnóstico de la tendinitis
El diagnóstico preciso de la tendinitis es fundamental para establecer un plan de tratamiento efectivo. Cuando consultas con un ortopedista en Ciudad de México u otra ciudad, el especialista seguirá un proceso sistemático para identificar la condición.
Historia clínica y exploración física
Entrevista inicial (anamnesis):
El médico realizará preguntas detalladas sobre:
- Cuándo comenzó el dolor y cómo ha evolucionado
- Actividades que provocan o empeoran los síntomas
- Lesiones previas en la zona
- Ocupación y actividades deportivas
- Tratamientos previos y su efectividad
- Medicamentos actuales
- Condiciones médicas existentes
Examen físico:
El especialista evaluará:
- Inspección visual de la zona afectada
- Palpación del tendón para identificar puntos sensibles
- Evaluación del rango de movimiento de la articulación
- Pruebas de fuerza muscular
- Tests específicos según la ubicación (prueba de Thompson para Aquiles, test de Neer para hombro, etc.)
- Evaluación de la marcha y postura (si aplica)
Identificación de factores biomecánicos
Una parte crucial del diagnóstico es identificar factores que predisponen o perpetúan la tendinitis:
- Desalineaciones estructurales (pie plano, escoliosis)
- Desequilibrios musculares
- Flexibilidad limitada
- Patrones de movimiento anormales
- Factores ergonómicos en el trabajo
Estudios de imagen
Aunque el diagnóstico de tendinitis frecuentemente se realiza mediante examen clínico, los estudios de imagen son útiles para:
Ultrasonido musculoesquelético:
- Ventaja principal: sin radiación, bajo costo, realizado en tiempo real
- Puede visualizar cambios en la estructura del tendón
- Útil para guiar procedimientos (inyecciones)
- Permite evaluación dinámica del tendón durante el movimiento
- Mejor resolución que la resonancia magnética para tendones superficiales
- Sin contraindicaciones, puede usarse en todos los pacientes
Resonancia magnética (RM):
- Proporciona imágenes detalladas de tejidos blandos
- Identifica desgarros parciales o completos
- Evalúa estructuras circundantes
- Útil cuando el diagnóstico no es claro
- Puede realizarse bajo carga para mejor evaluación
- Más costosa que el ultrasonido
Radiografías:
- No visualizan tendones directamente
- Útiles para descartar otras causas de dolor (fracturas, artritis, calcificaciones)
- Pueden mostrar espolones óseos o calcificaciones en el tendón
- Primera línea en traumatismos
Tomografía computarizada (TC):
- Raramente necesaria para tendinitis
- Útil si se sospecha afectación ósea compleja
Diagnóstico diferencial
Es importante diferenciar la tendinitis de otras condiciones que pueden causar síntomas similares:
- Bursitis (inflamación de las bursas)
- Desgarro o ruptura del tendón
- Síndrome de pinzamiento articular
- neuropatía periférica por atrapamiento
- Fracturas por estrés
- Artritis o artrosis de la articulación cercana
- Síndrome compartimental
- Infección (tenosinovitis séptica)
Tratamiento de la tendinitis
El tratamiento de la tendinitis ha evolucionado significativamente en los últimos años, pasando de un enfoque puramente antiinflamatorio a estrategias que promueven la regeneración del tejido del tendón. El abordaje terapéutico debe ser individualizado según la severidad, duración y ubicación de la lesión.
Tratamiento conservador inicial
Protocolo RICE (primeras 48-72 horas):
Reposo (Rest):
- No significa inmovilización completa
- Evitar actividades que provocan dolor
- Reposo relativo: mantener movimientos suaves que no causen dolor
- Modificación de actividades en lugar de cese completo
Hielo (Ice):
- Aplicar durante 15-20 minutos cada 2-3 horas
- Usar una barrera (toalla) entre el hielo y la piel
- Más efectivo en las primeras 48 horas después de la lesión aguda
- Ayuda a reducir inflamación y dolor
Compresión (Compression):
- Vendaje elástico suave para controlar hinchazón
- No debe estar tan apretado que impida la circulación
- Útil principalmente en fase aguda
Elevación (Elevation):
- Mantener la extremidad afectada por encima del nivel del corazón
- Reduce acumulación de líquido y hinchazón
- Especialmente importante las primeras 48-72 horas
Medicamentos
Analgésicos de venta libre:
- Paracetamol (acetaminofén): para control del dolor
- Antiinflamatorios no esteroideos (AINEs):
- Ibuprofeno (400-600 mg cada 6-8 horas)
- Naproxeno (500 mg cada 12 horas)
- Diclofenaco tópico o oral
Consideraciones importantes sobre AINEs:
- Útiles en fase aguda (primeras 2-3 semanas)
- Uso prolongado (más de 3 meses) puede interferir con reparación del tendón
- Deben tomarse con alimentos para proteger el estómago
- Contraindicados en personas con problemas gastrointestinales, renales o cardiovasculares
- Consultar con médico antes de uso prolongado
Fisioterapia y rehabilitación
La fisioterapia es el pilar fundamental del tratamiento de la tendinitis, especialmente en casos subagudos y crónicos:
Ejercicios excéntricos:
- Han demostrado ser altamente efectivos para tendinopatías crónicas
- Implican contracciones musculares mientras el músculo se alarga
- Estimulan la regeneración del colágeno en el tendón
- Deben realizarse bajo supervisión profesional inicialmente
Fortalecimiento progresivo:
- Comenzar con ejercicios isométricos (sin movimiento)
- Progresar a ejercicios isotónicos (con movimiento)
- Aumentar resistencia gradualmente
- Incluir ejercicios de estabilización
Estiramientos:
- Mantener flexibilidad de músculos y tendones
- Realizar después del calentamiento
- Sostener cada estiramiento 30 segundos
- No forzar si causa dolor agudo
Modalidades físicas:
- Ultrasonido terapéutico
- Estimulación eléctrica (TENS)
- Iontoforesis
- Láser de baja intensidad
- Masaje de tejido profundo
Tratamientos avanzados
Ondas de choque extracorpóreas (ESWT):
- Tratamiento no invasivo que utiliza ondas acústicas
- Estimula la regeneración del tejido
- Efectivo en tendinitis crónicas que no responden a tratamiento conservador
- Requiere varias sesiones (3-5 típicamente)
- Puede causar molestias temporales durante el tratamiento
Plasma rico en plaquetas (PRP):
- Inyección de concentrado de plaquetas del propio paciente
- Contiene factores de crecimiento que promueven curación
- Evidencia variable según el tipo de tendinopatía
- Más efectivo en lesiones crónicas degenerativas
- Procedimiento ambulatorio
Inyecciones de corticosteroides:
- Pueden proporcionar alivio temporal del dolor
- Uso limitado debido a riesgo de debilitamiento del tendón
- Evitar en tendón de Aquiles (riesgo de ruptura)
- Máximo 2-3 inyecciones por año en la misma zona
- Beneficio a corto plazo, no solución permanente
Proloterapia:
- Inyecciones con solución irritante (dextrosa)
- Estimula respuesta de curación del cuerpo
- Requiere múltiples sesiones
- Evidencia científica aún en desarrollo
Cirugía
La cirugía se considera solo cuando:
- Los síntomas persisten después de 6-12 meses de tratamiento conservador adecuado
- Existe ruptura completa del tendón
- Hay daño estructural significativo
- El paciente no puede realizar actividades esenciales
Procedimientos quirúrgicos:
- Desbridamiento del tejido degenerado
- Liberación de adherencias
- Reparación de desgarros
- Transferencia de tendones (casos severos)
- Alargamiento del tendón
Recuperación postquirúrgica:
- Inmovilización inicial (2-6 semanas según procedimiento)
- Fisioterapia progresiva
- Retorno gradual a actividades
- Recuperación completa puede tomar 4-6 meses
Medicina alternativa y complementaria
Algunos pacientes encuentran beneficio en:
- Acupuntura (evidencia moderada para alivio del dolor)
- Terapia manual y quiropráctica
- Suplementos (colágeno, omega-3, cúrcuma)
- Terapia de masaje
Es importante discutir cualquier tratamiento alternativo con tu médico para asegurar que no interfiera con el tratamiento principal.
¿Buscas un ortopedista cerca de ti?
Encuentra especialistas certificados en tu ciudad:
Cuándo consultar a un ortopedista
Aunque muchos casos leves de tendinitis mejoran con tratamiento casero, hay situaciones en las que la evaluación de un especialista es necesaria:
Señales para buscar atención médica inmediata
- Dolor súbito e intenso: Especialmente si va acompañado de un sonido de chasquido o "pop"
- Incapacidad para usar la articulación: No puedes mover o cargar peso en la extremidad afectada
- Hinchazón severa: Inflamación que aparece rápidamente y es muy notable
- Deformidad visible: La zona afectada se ve diferente o deformada
- Signos de infección: Enrojecimiento, calor excesivo, fiebre
- Síntomas neurológicos: Entumecimiento, hormigueo o debilidad en la extremidad
Cuándo programar una cita no urgente
- Dolor persistente: Los síntomas no mejoran después de 1-2 semanas de cuidados en casa
- Dolor recurrente: La tendinitis regresa repetidamente
- Dolor nocturno: El dolor interrumpe tu sueño regularmente
- Limitación funcional: Dificultad para realizar actividades diarias o laborales
- Dolor durante el reposo: Los síntomas no desaparecen incluso cuando no usas la articulación
- Historial de lesiones: Has tenido problemas previos en el mismo tendón
Qué esperar en la consulta
Durante tu visita con un ortopedista especializado, puedes esperar:
- Evaluación completa: Revisión de historial médico y examen físico detallado
- Estudios diagnósticos: Posible ultrasonido, radiografías o resonancia según sea necesario
- Plan de tratamiento personalizado: Adaptado a tu condición específica, nivel de actividad y objetivos
- Educación: Instrucciones sobre modificación de actividades y prevención
- Seguimiento: Programación de citas de control para monitorear progreso
Especialistas que pueden tratar la tendinitis
Dependiendo de la severidad y ubicación de tu tendinitis, puedes ser tratado por:
- Médico de atención primaria: Para casos leves y diagnóstico inicial
- Ortopedista: Especialista en condiciones musculoesqueléticas, opción principal
- Médico del deporte: Especializado en lesiones relacionadas con actividad física
- Fisiatra (medicina física y rehabilitación): Enfoque en tratamiento no quirúrgico
- Fisioterapeuta: Rehabilitación y ejercicios terapéuticos
- Cirujano ortopédico: Si se requiere intervención quirúrgica
Prevención de la tendinitis
La prevención es siempre preferible al tratamiento. Implementar estrategias preventivas puede reducir significativamente el riesgo de desarrollar tendinitis:
Calentamiento y enfriamiento adecuados
Antes del ejercicio:
- Calentamiento de 5-10 minutos con actividad de baja intensidad
- Aumentar gradualmente la intensidad
- Incluir movimientos específicos del deporte o actividad
- Movilizaciones articulares suaves
Después del ejercicio:
- Enfriamiento de 5-10 minutos con actividad de baja intensidad
- Estiramientos sostenidos de músculos trabajados
- No estirar en frío o hasta el punto de dolor
Técnica adecuada
- Deportes: Trabajar con entrenadores para asegurar técnica correcta
- Trabajo: Ergonomía apropiada en estación de trabajo
- Actividades cotidianas: Aprender mecánica corporal correcta para tareas repetitivas
Progresión gradual
Regla del 10%:
- No aumentar volumen o intensidad de entrenamiento más del 10% por semana
- Aplicable a distancia de carrera, peso levantado, repeticiones, etc.
- Permitir adaptación progresiva de tejidos
Periodización:
- Alternar días de alta intensidad con días de baja intensidad
- Incluir días de descanso completo
- Variar actividades para evitar sobrecarga de estructuras específicas
Fortalecimiento y flexibilidad
Programa equilibrado:
- Fortalecimiento de músculos principales y estabilizadores
- Mantener flexibilidad mediante estiramientos regulares
- Ejercicios de propiocepción y equilibrio
- Atención a cadenas musculares, no solo músculos aislados
Músculos específicos según la zona:
- Hombro: Fortalecer manguito rotador y escapulares
- Codo: Flexores y extensores de muñeca
- Rodilla: Cuádriceps, isquiotibiales y glúteos
- Tobillo: Pantorrilla, tibial anterior y estabilizadores de pie
Equipamiento apropiado
- Calzado deportivo: Reemplazar cada 500-800 km de uso
- Equipamiento deportivo: Raquetas, palos de golf, etc. apropiados para tu nivel y características físicas
- Equipo de protección: Cuando sea aplicable
- Superficies de entrenamiento: Variar entre superficies duras y blandas
Modificación de factores de riesgo
Control de peso:
- Mantener peso saludable reduce estrés en tendones de carga (rodilla, cadera, tobillo)
- Cada kilogramo adicional multiplica la fuerza en articulaciones
Manejo de condiciones médicas:
- Control adecuado de diabetes
- Tratamiento de enfermedades reumáticas
- Suplementación si hay deficiencias nutricionales
Hidratación y nutrición:
- Mantener hidratación adecuada
- Consumo suficiente de proteínas para reparación tisular
- Vitamina C y colágeno pueden beneficiar salud de tendones
- Omega-3 para sus propiedades antiinflamatorias
Descanso y recuperación
- Sueño adecuado: 7-9 horas por noche para recuperación óptima
- Días de descanso: Al menos 1-2 días por semana sin entrenamiento intenso
- Escuchar al cuerpo: Dolor no es normal, ajustar actividad si aparece
- Recuperación activa: Actividades de baja intensidad en días de descanso
Ergonomía laboral
Para trabajos con movimientos repetitivos:
- Estación de trabajo ergonómica
- Pausas frecuentes (cada 30-60 minutos)
- Estiramientos durante la jornada laboral
- Alternar tareas cuando sea posible
- Equipo de trabajo apropiado (mouse ergonómico, silla ajustable, etc.)
Preguntas frecuentes
¿Cuánto tiempo tarda en curarse una tendinitis?
El tiempo de recuperación varía significativamente según varios factores:
- Tendinitis aguda: 2-4 semanas con tratamiento adecuado
- Tendinitis subaguda: 4-8 semanas
- Tendinitis crónica: 3-6 meses o más
Factores que influyen en el tiempo de curación:
- Gravedad de la lesión
- Ubicación del tendón (tendones con menos irrigación sanguínea tardan más)
- Edad del paciente
- Adherencia al tratamiento
- Continuación o modificación de actividades agravantes
Es importante tener expectativas realistas. Los tendones tienen menos vascularización que otros tejidos, por lo que su recuperación es más lenta. La paciencia y el cumplimiento del plan de rehabilitación son fundamentales para una recuperación completa y prevención de recurrencias.
¿Puedo hacer ejercicio si tengo tendinitis?
La respuesta es: depende. El enfoque ha cambiado del reposo absoluto a la "carga óptima":
Durante fase aguda (primeros días):
- Evitar actividades que provocan dolor
- Reposo relativo, no inmovilización completa
- Movimientos suaves que no causen dolor
Durante recuperación:
- El ejercicio controlado es beneficioso
- Los ejercicios excéntricos son especialmente efectivos para tendinitis crónica
- "Regla del dolor": Un dolor leve (1-3/10) durante el ejercicio es aceptable, pero no debe aumentar después o al día siguiente
- Si el dolor empeora, reduce intensidad o volumen
Modificaciones recomendadas:
- Actividades de bajo impacto (natación, bicicleta) en lugar de alto impacto (correr, saltar)
- Reducir intensidad al 50-70% de lo habitual inicialmente
- Aumentar progresivamente según tolerancia
- Trabajar con fisioterapeuta para ejercicios específicos de rehabilitación
¿La tendinitis puede convertirse en algo más grave?
Sí, si no se trata adecuadamente, la tendinitis puede progresar a condiciones más serias:
Tendinopatía degenerativa:
- Cambios crónicos en la estructura del tendón
- Áreas de degeneración y micro-rupturas
- Más difícil de tratar que tendinitis aguda
Ruptura del tendón:
- Riesgo aumenta con tendinitis crónica no tratada
- Especialmente peligroso en tendón de Aquiles
- Requiere cirugía en muchos casos
Limitación funcional crónica:
- Dolor persistente que afecta calidad de vida
- Debilidad muscular secundaria
- Compensaciones biomecánicas que pueden causar otras lesiones
Por esto es crucial buscar tratamiento temprano y seguir las recomendaciones médicas, incluyendo el período de rehabilitación completo, no solo hasta que desaparezca el dolor.
¿Las inyecciones de cortisona son recomendables?
Las inyecciones de corticosteroides tienen beneficios y riesgos que deben considerarse:
Beneficios potenciales:
- Alivio rápido del dolor (24-48 horas)
- Reducción de inflamación
- Permite iniciar fisioterapia con menos molestias
- Útil para "crisis" de dolor agudo
Riesgos y limitaciones:
- Efecto temporal (usualmente 6-12 semanas)
- No corrige la causa subyacente
- Uso repetido puede debilitar el tendón
- Riesgo aumentado de ruptura del tendón (especialmente Aquiles)
- Posible atrofia de tejido graso subcutáneo
- Cambios en pigmentación de la piel
Recomendaciones actuales:
- Limitar a 2-3 inyecciones por año en el mismo sitio
- Evitar completamente en tendón de Aquiles
- Considerar solo cuando tratamientos conservadores han fallado
- Siempre combinar con programa de rehabilitación
- No realizar inyección directamente en el tendón (peritendinosa es preferible)
Las alternativas como PRP (plasma rico en plaquetas) están ganando popularidad porque promueven curación en lugar de solo suprimir inflamación.
¿Qué diferencia hay entre tendinitis y bursitis?
Aunque ambas son causas comunes de dolor articular, son condiciones distintas:
Tendinitis:
- Inflamación del tendón (estructura que conecta músculo con hueso)
- Dolor localizado a lo largo del tendón
- Empeora con movimiento activo (cuando usas el músculo)
- Sensibilidad a lo largo del tendón
Bursitis:
- Inflamación de la bursa (saco lleno de líquido que amortigua entre estructuras)
- Dolor localizado sobre la bursa (común en rodilla y cadera)
- Empeora con presión directa sobre el área
- Hinchazón más notable generalmente
Pueden coexistir:
Es común tener ambas condiciones simultáneamente, ya que la bursitis puede desarrollarse secundariamente a tendinitis (o viceversa) debido a la proximidad anatómica de estas estructuras.
El diagnóstico preciso es importante porque aunque el tratamiento inicial es similar (reposo, hielo, antiinflamatorios), el enfoque de rehabilitación puede diferir. Un ortopedista puede distinguir entre ambas mediante examen físico y, si es necesario, estudios de imagen.
Fuentes consultadas:
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
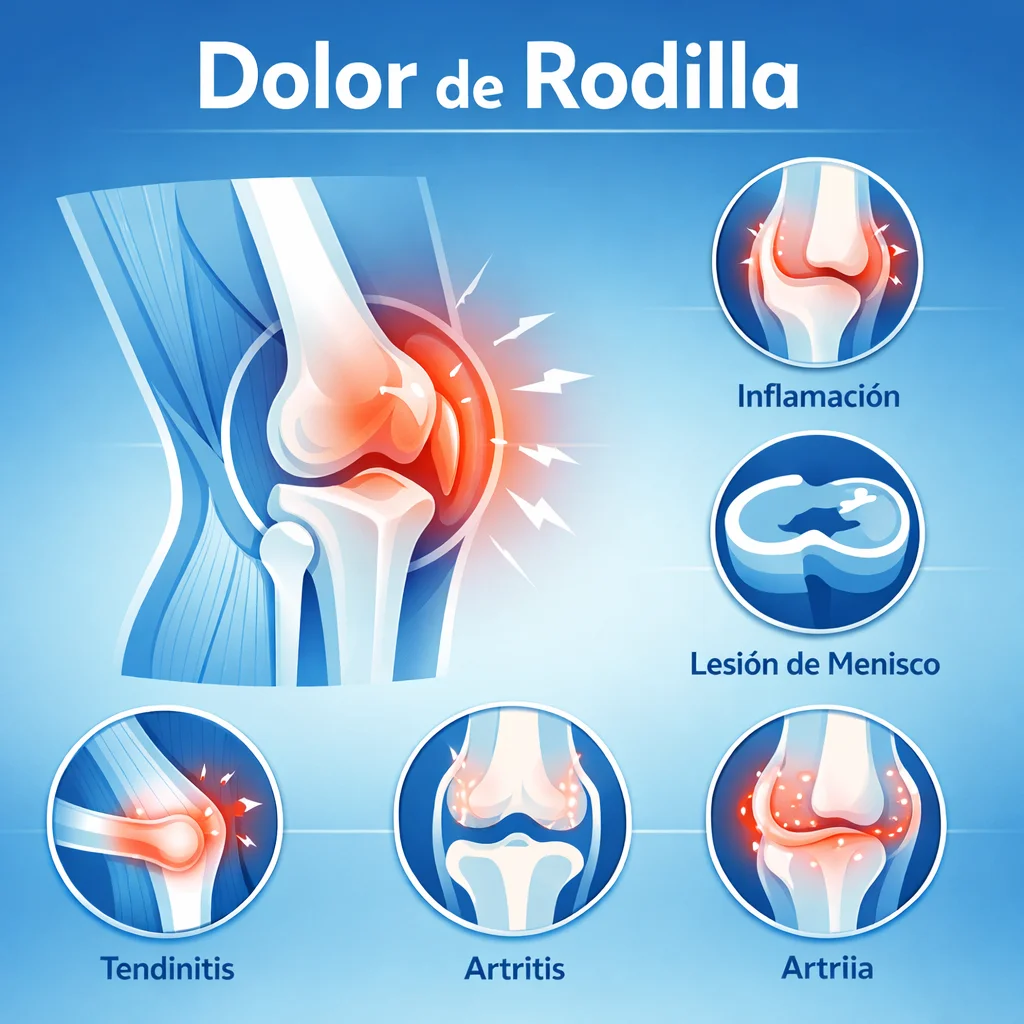
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
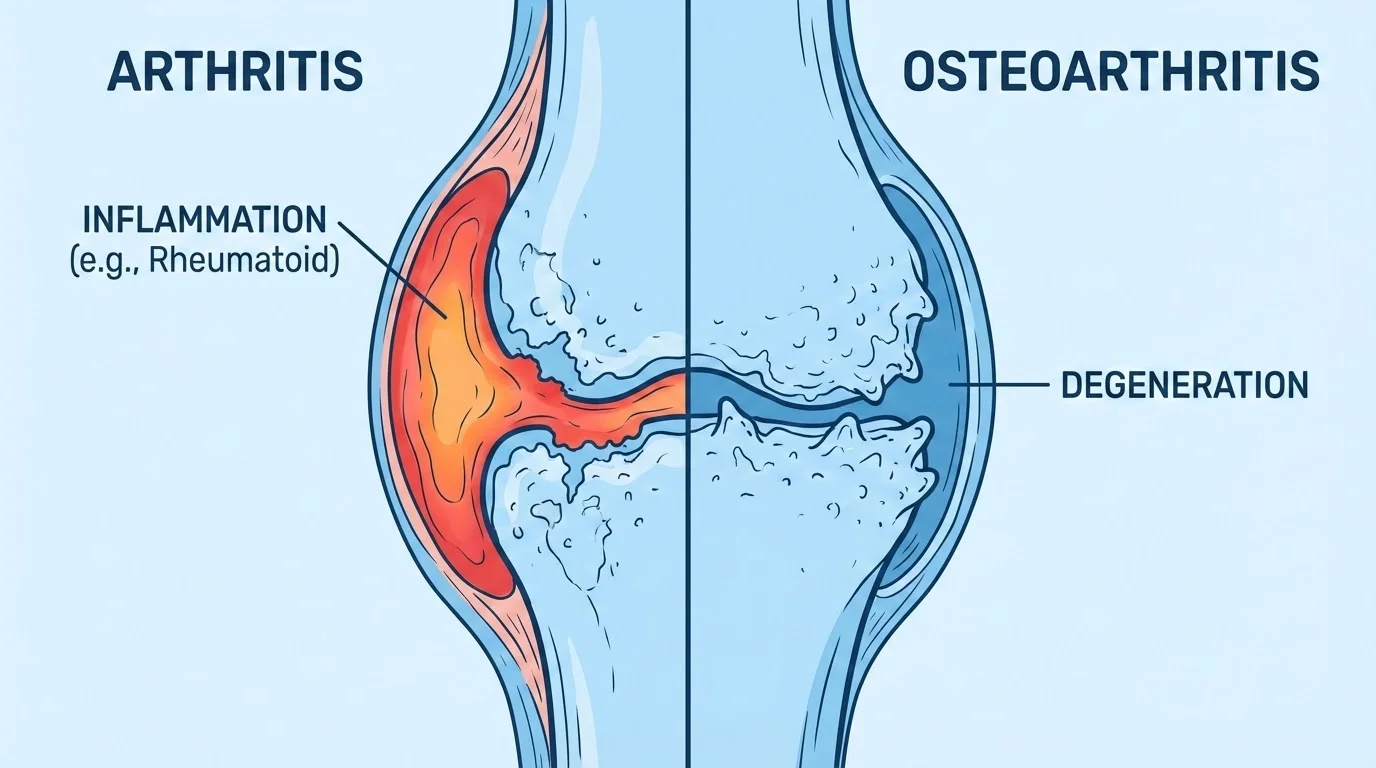
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas