Hipotiroidismo: Síntomas, Diagnóstico con TSH y Terapia de Reemplazo
Todo sobre hipotiroidismo: fisiología tiroidea, tiroiditis de Hashimoto, diagnóstico con TSH y T4 libre, tratamiento con levotiroxina y consideraciones especiales en embarazo.
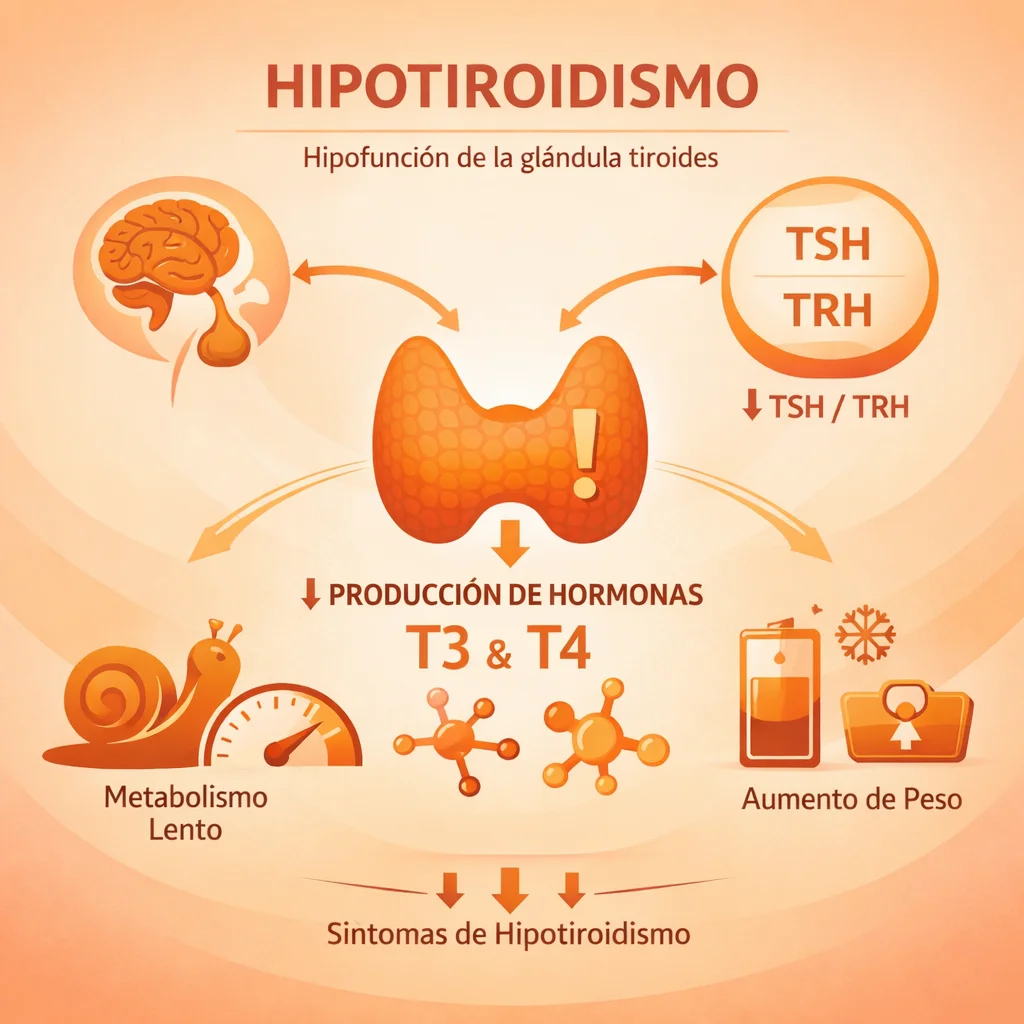
El hipotiroidismo es un trastorno endocrino caracterizado por la producción insuficiente de hormonas tiroideas, lo que resulta en una desaceleración generalizada del metabolismo. Es una de las endocrinopatías más frecuentes, con una prevalencia del 4-10% en la población adulta, predominando en mujeres con una relación 5-8:1 respecto a los hombres.
Anatomía y Fisiología del Eje Tiroideo
La glándula tiroides, localizada en la región cervical anterior, produce principalmente tiroxina (T4) y en menor proporción triyodotironina (T3). La regulación ocurre a través del eje hipotálamo-hipófisis-tiroides:
- El hipotálamo secreta hormona liberadora de tirotropina (TRH).
- La adenohipófisis responde liberando hormona estimulante de tiroides (TSH o tirotropina).
- La TSH estimula la glándula tiroides para sintetizar y liberar T4 y T3.
- Las hormonas tiroideas ejercen retroalimentación negativa sobre hipotálamo e hipófisis.
La T4 es una prohormona que se convierte en T3 (la forma biológicamente activa) en tejidos periféricos mediante las desyodasas tipo 1 y 2. La T3 se une a receptores nucleares (TR-α y TR-β) regulando la expresión de genes involucrados en metabolismo energético, termogénesis, desarrollo neurológico y función cardiovascular.
Tipos de Hipotiroidismo

- Hipotiroidismo primario (95% de los casos): Falla de la glándula tiroides misma. TSH elevada, T4L baja.
- Hipotiroidismo central (secundario/terciario): Deficiencia de TSH por patología hipofisaria o hipotalámica. TSH baja o inapropiadamente normal, T4L baja.
- Hipotiroidismo subclínico: TSH elevada con T4L normal. Puede representar un estadio temprano o estable.
Etiología
Tiroiditis de Hashimoto (Tiroiditis Linfocítica Crónica)
Es la causa más frecuente de hipotiroidismo en áreas con suficiente yodo. Es una enfermedad autoinmune caracterizada por infiltración linfocítica de la glándula tiroides con destrucción progresiva del parénquima. Se detectan anticuerpos:
- Anti-peroxidasa tiroidea (anti-TPO): Presentes en >90% de los casos. La peroxidasa tiroidea cataliza la organificación del yodo y el acoplamiento de yodotirosinas.
- Anti-tiroglobulina (anti-Tg): Presentes en 60-80%.
La susceptibilidad genética incluye asociación con HLA-DR3, HLA-DR5 y polimorfismos en genes CTLA-4 y PTPN22. Puede coexistir con otras enfermedades autoinmunes (DM1, vitiligo, insuficiencia suprarrenal, enfermedad celíaca) en el contexto de síndromes poliglandulares autoinmunes.
Otras Causas
- Postiroidectomía: Total o subtotal, según indicación quirúrgica.
- Post-yodo radiactivo (I-131): Tratamiento de hipertiroidismo o cáncer tiroideo.
- Deficiencia de yodo: Sigue siendo causa prevalente en regiones sin programas de yodación de sal.
- Fármacos: Amiodarona (efecto Wolff-Chaikoff), litio (inhibe liberación de T4/T3), inhibidores de tirosín cinasa, interferón-alfa, inhibidores de checkpoint inmunológico.
- Hipotiroidismo congénito: Disgenesia o dishormonogénesis tiroidea. Tamiz neonatal obligatorio en México.
- Tiroiditis subaguda (de De Quervain): Fase hipotiroidea transitoria post-inflamatoria.
- Infiltrativas: Amiloidosis, sarcoidosis, hemocromatosis, tiroiditis de Riedel.
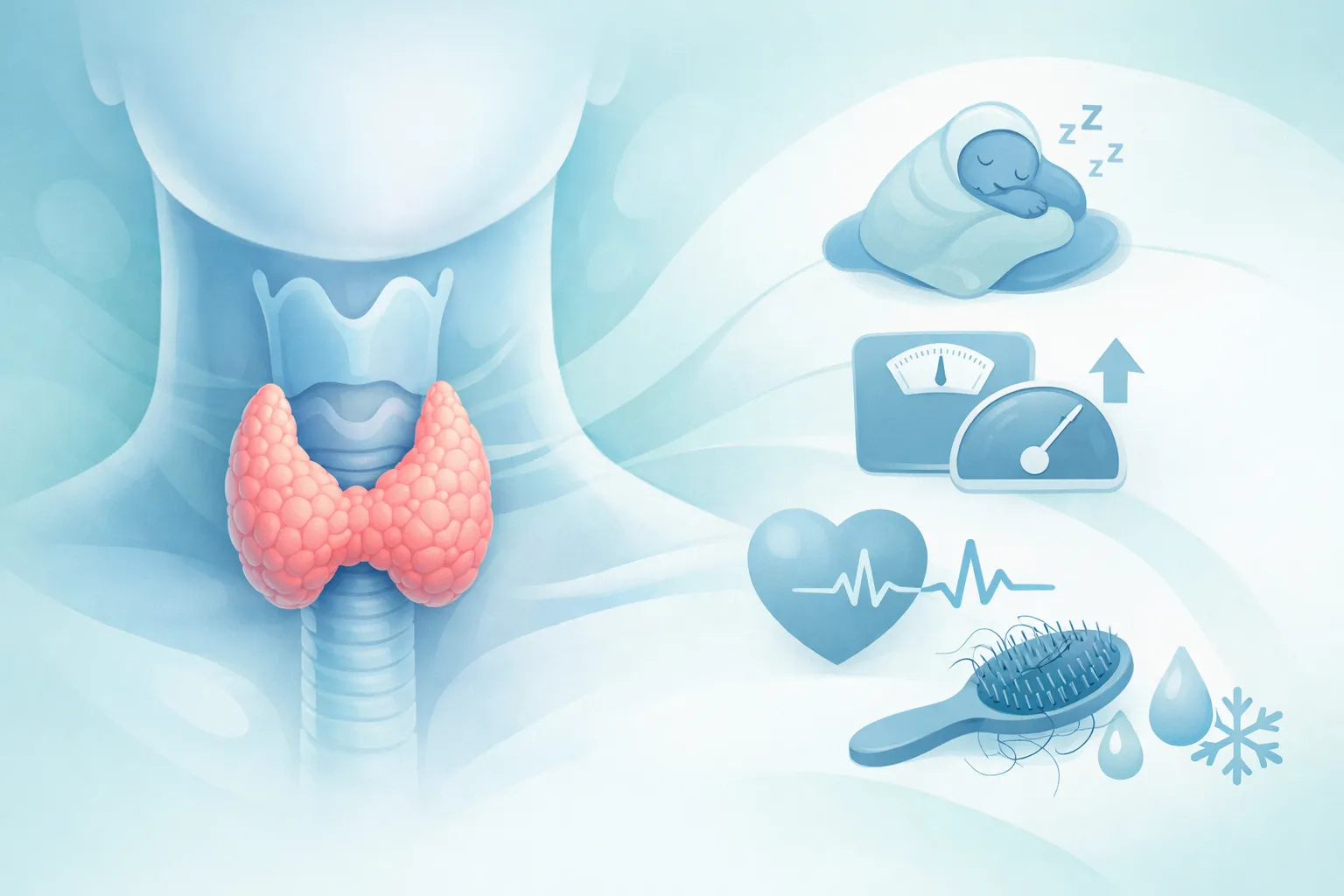
Manifestaciones Clínicas
El hipotiroidismo produce síntomas insidiosos y progresivos por la reducción del metabolismo basal:
- Generales: Fatiga, astenia, intolerancia al frío, aumento de peso (generalmente modesto, 3-5 kg, por retención hídrica y disminución del metabolismo).
- Piel y anexos: Piel seca, fría y pálida, cabello quebradizo, caída del cabello difusa, uñas frágiles, edema periorbital.
- Cardiovasculares: arritmias cardíacas, hipertensión diastólica, derrame pericárdico, dislipidemia (elevación de LDL por disminución de receptores hepáticos).
- Gastrointestinales: Estreñimiento, íleo.
- Neurológicos: Enlentecimiento cognitivo, pérdida de memoria, depresión, síndrome del túnel del carpo, hiporreflexia con fase de relajación lenta.
- Reproductivos: Menorragia, oligomenorrea, infertilidad, hiperprolactinemia (por estimulación de TRH).
- Musculoesqueléticos: Mialgias, artralgias, elevación de CPK.
- Mixedema: Acumulación de glucosaminoglicanos (ácido hialurónico) en tejidos con edema sin fóvea, facies abotagada, macroglosia. El coma mixedematoso es una emergencia con hipotermia, hiponatremia, hipoglucemia y alteración del estado de conciencia.
Diagnóstico
Laboratorio
- TSH sérica: Prueba de tamizaje más sensible. Elevada en hipotiroidismo primario (el aumento compensatorio de TSH es la primera alteración detectable).
- T4 libre (T4L): Disminuida en hipotiroidismo clínico. Normal en subclínico.
- Anticuerpos anti-TPO: Confirman etiología autoinmune y predicen progresión del hipotiroidismo subclínico.
- T3: No se recomienda como prueba de rutina para diagnóstico (se mantiene normal por conversión periférica compensatoria hasta fases avanzadas).
Imagen
- Ultrasonido tiroideo: Patrón hipoecogénico difuso y heterogéneo en Hashimoto, permite evaluar nódulos incidentales.
Hipotiroidismo Subclínico
Definido por TSH elevada (generalmente 4.5-10 mIU/L) con T4L normal. Se recomienda tratamiento cuando:
- TSH > 10 mIU/L
- Anticuerpos anti-TPO positivos (mayor riesgo de progresión)
- Síntomas sugestivos de hipotiroidismo
- control prenatal o deseo de embarazo
- Dislipidemia
- Bocio
En pacientes mayores de 65-70 años con TSH levemente elevada (< 10), se recomienda vigilancia sin tratamiento, ya que los rangos de TSH normal se amplían con la edad.
Tratamiento
Levotiroxina (L-T4)
Es el tratamiento de elección. La levotiroxina sódica es T4 sintética que se convierte periféricamente en T3.
- Dosis inicial: 1.6 mcg/kg/día en adultos jóvenes sin comorbilidad. En ancianos o pacientes con enfermedad cardiovascular, iniciar con 12.5-25 mcg/día e incrementar cada 4-6 semanas.
- Administración: En ayunas, 30-60 minutos antes del desayuno, con agua. Alternativa: al acostarse (≥3 horas postprandial).
- Interacciones que disminuyen absorción: Carbonato de calcio, sulfato ferroso, hidróxido de aluminio, colestiramina, inhibidores de bomba de protones (omeprazol), sucralfato. Separar al menos 4 horas.
- Ajuste: Control de TSH cada 6-8 semanas hasta alcanzar meta (TSH 0.5-2.5 mIU/L en general), luego cada 6-12 meses.
Poblaciones Especiales
- Embarazo: La demanda de hormonas tiroideas aumenta 30-50%. Meta de TSH < 2.5 mIU/L en primer trimestre (ATA 2017 recomienda rangos poblacionales específicos si están disponibles). El hipotiroidismo materno no tratado se asocia con aborto, preeclampsia, desprendimiento de placenta, bajo peso al nacer y alteraciones del neurodesarrollo fetal.
- Ancianos: Inicio con dosis bajas, incrementos graduales. Evitar sobresustitución (riesgo de fibrilación auricular y osteoporosis).
¿Se necesita agregar T3?
La terapia combinada T4 + T3 (liotironina) no ha demostrado superioridad en ensayos clínicos controlados sobre monoterapia con T4 para la mayoría de pacientes. Se considera en casos seleccionados con síntomas persistentes a pesar de TSH en rango, bajo supervisión de endocrinólogo.
Encuentra especialistas en endocrinologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Hipertiroidismo: Síntomas, Causas y Opciones de Tratamiento en México
El hipertiroidismo causa taquicardia, pérdida de peso y ansiedad. Conoce sus causas, la enfermedad de Graves y cuándo consultar a un endocrinólogo.
Hipotiroidismo: Síntomas, Diagnóstico y Tratamiento con Levotiroxina
Guía completa sobre el hipotiroidismo: conoce los síntomas, cómo se diagnostica con pruebas de TSH y T4, y el tratamiento con levotiroxina para regular la tiroides.
Síndrome Metabólico: Diagnóstico, Riesgos y Estrategias de Manejo
El síndrome metabólico: criterios diagnósticos ATP III/IDF, fisiopatología de la resistencia a la insulina y adiposopatía visceral, riesgos cardiovasculares y estrategias de manejo basadas en evidencia.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en endocrinologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas