Osteoporosis: Prevención, Síntomas y Tratamiento | Guía Completa
Descubre cómo prevenir y tratar la osteoporosis. Síntomas, factores de riesgo, densitometría ósea y cuándo consultar a un ortopedista especializado.
La osteoporosis es una enfermedad del sistema musculoesquelético que afecta a millones de personas en todo el mundo, especialmente a mujeres después de la menopausia. Se caracteriza por una disminución progresiva de la densidad ósea que hace que los huesos se vuelvan frágiles y más propensos a fracturas.
Esta condición, conocida como la "enfermedad silenciosa", suele pasar desapercibida hasta que ocurre una fractura. Sin embargo, con el conocimiento adecuado sobre prevención y tratamiento, es posible mantener huesos fuertes y saludables a lo largo de la vida.
¿Qué es la osteoporosis?

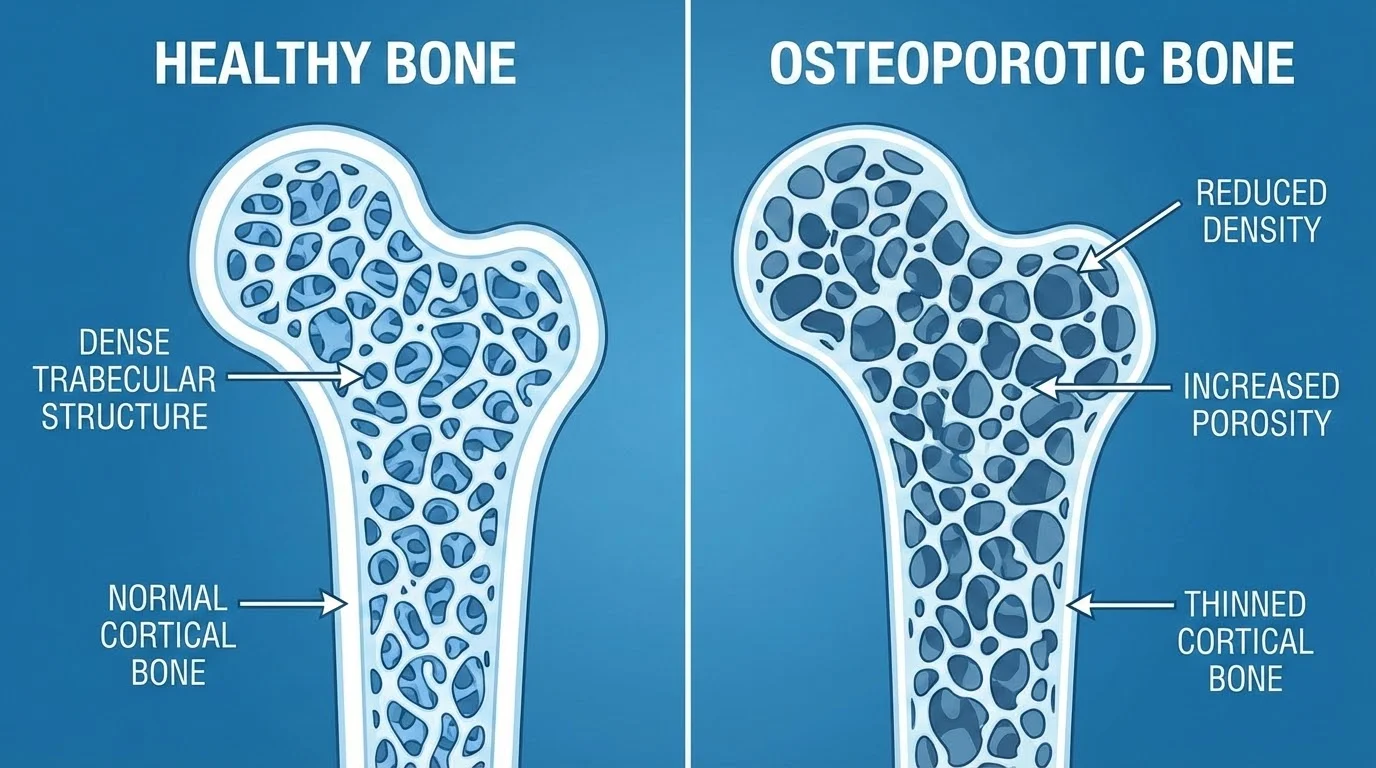
La osteoporosis es una enfermedad metabólica ósea en la que se produce una pérdida de masa ósea y un deterioro de la microarquitectura del tejido óseo. Esto resulta en huesos más porosos, frágiles y susceptibles a fracturas, incluso ante traumatismos mínimos o esfuerzos cotidianos.
Nuestros huesos están en constante renovación: el cuerpo elimina tejido óseo viejo y lo reemplaza con tejido nuevo. Durante la juventud, el cuerpo produce hueso nuevo más rápido de lo que descompone el hueso viejo, aumentando la masa ósea. La mayoría de las personas alcanzan su pico de masa ósea alrededor de los 30 años. Después de esa edad, la remodelación ósea continúa, pero se pierde más masa ósea de la que se gana.
Cuando la pérdida de densidad ósea es significativa, los huesos desarrollan grandes espacios internos que los hacen débiles y propensos a romperse. Un ortopedista especializado puede diagnosticar y tratar esta condición para prevenir complicaciones graves.
Síntomas de la osteoporosis
Una de las características más preocupantes de la osteoporosis es que frecuentemente no presenta síntomas en sus etapas iniciales. La enfermedad progresa de manera silenciosa hasta que se produce una fractura ósea. Por esta razón, es fundamental realizar evaluaciones preventivas, especialmente en personas con factores de riesgo.
Síntomas tempranos (sutiles)
En algunas personas, pueden presentarse señales iniciales como:
- Dolor de espalda: Molestias leves o moderadas en la columna vertebral
- Pérdida gradual de estatura: Reducción de 2-3 centímetros o más con el tiempo
- Postura encorvada progresiva: Desarrollo gradual de una curvatura hacia adelante de la columna
- Debilidad en las uñas: Uñas quebradizas que se rompen fácilmente
- Dolor óseo generalizado: Molestias difusas en diferentes huesos
Síntomas avanzados
Cuando la osteoporosis está más avanzada, los síntomas se hacen más evidentes:
- Fracturas por fragilidad: Roturas óseas que ocurren con caídas menores o incluso sin traumatismo aparente
- Dolor de espalda intenso: Causado por fracturas vertebrales por compresión
- Pérdida significativa de altura: Reducción de más de 4-5 centímetros
- Deformidad de la columna: Cifosis dorsal pronunciada (joroba o "chepa")
- Dificultad para respirar: Debido a la compresión de los órganos torácicos por deformidades vertebrales
Fracturas más comunes
Las fracturas osteoporóticas ocurren con mayor frecuencia en:
- Vértebras (columna): Las fracturas vertebrales son las más comunes y pueden ser dolorosas o asintomáticas
- Cadera: Fracturas extremadamente serias que pueden causar discapacidad permanente
- Muñeca: Especialmente la fractura de Colles al caer sobre la mano extendida
- Húmero (brazo): Fracturas en la parte superior del brazo
- Costillas: Fracturas que pueden ocurrir con tos fuerte o movimientos simples
Si experimentas dolor óseo persistente, has sufrido fracturas con traumatismos mínimos o notas cambios en tu postura, es fundamental consultar con un especialista en ortopedia para una evaluación completa.
Causas y factores de riesgo

La osteoporosis se desarrolla cuando la velocidad de pérdida ósea supera la capacidad del cuerpo para formar hueso nuevo. Varios factores aumentan el riesgo de desarrollar esta enfermedad.
Factores de riesgo no modificables
Edad: El riesgo aumenta significativamente después de los 50 años. Las personas mayores de 65 años tienen el riesgo más alto.
Sexo: Las mujeres tienen cuatro veces más probabilidades que los hombres de desarrollar osteoporosis, especialmente después de la menopausia debido a la disminución de estrógenos.
Raza y etnia: Las personas de ascendencia caucásica o asiática tienen mayor riesgo comparadas con personas de ascendencia africana o hispana.
Historia familiar: Tener un padre o hermano con osteoporosis, especialmente si han sufrido una fractura de cadera, aumenta el riesgo.
Constitución física: Las personas con estructura corporal pequeña o delgada (índice de masa corporal bajo) tienen mayor riesgo, ya que tienen menos masa ósea de reserva.
Factores hormonales
Menopausia: La disminución dramática de estrógenos durante la menopausia acelera la pérdida ósea. Los primeros 5-10 años después de la menopausia son críticos.
Alteraciones menstruales: Amenorrea prolongada (ausencia de menstruación) en mujeres premenopáusicas.
Menopausia temprana: Antes de los 45 años, ya sea natural o quirúrgica.
Niveles bajos de testosterona: En hombres, la disminución de testosterona con la edad contribuye a la osteoporosis.
Hipertiroidismo: El exceso de hormona tiroidea acelera la pérdida ósea.
Factores nutricionales
Deficiencia de calcio: El calcio es el mineral principal de los huesos. Una ingesta inadecuada durante la vida contribuye a baja densidad ósea.
Deficiencia de vitamina D: Esencial para la absorción de calcio. La falta de exposición solar y dieta pobre en vitamina D aumentan el riesgo.
Bajo consumo de proteínas: Las proteínas son fundamentales para la estructura ósea.
Trastornos alimentarios: Anorexia nerviosa y bulimia causan desnutrición y deficiencias hormonales que debilitan los huesos.
Cirugías gastrointestinales: Procedimientos que reducen el tamaño del estómago o extirpan parte del intestino limitan la absorción de nutrientes, incluyendo calcio.
Estilo de vida
Sedentarismo: La falta de ejercicio, especialmente de actividades que soportan peso, debilita los huesos.
Tabaquismo: Fumar interfiere con la absorción de calcio y reduce los niveles de estrógeno en mujeres.
Consumo excesivo de alcohol: Más de 2 bebidas alcohólicas diarias interfiere con la capacidad del cuerpo para absorber calcio.
Consumo excesivo de cafeína: Más de 4 tazas de café al día puede aumentar la excreción de calcio.
Condiciones médicas
Diversas enfermedades crónicas aumentan el riesgo:
- Artritis reumatoide: La inflamación crónica y algunos medicamentos utilizados afectan la salud ósea
- Enfermedad celíaca: Interfiere con la absorción de nutrientes
- Enfermedad inflamatoria intestinal: Crohn y colitis ulcerosa afectan la absorción de calcio
- Diabetes tipo 1: Asociada con menor densidad ósea
- Enfermedades renales y hepáticas: Afectan el metabolismo del calcio y vitamina D
- Cáncer: Especialmente cánceres óseos o que se diseminan al hueso
- Lupus: Enfermedad autoinmune que afecta múltiples sistemas
- Hiperparatiroidismo: Produce exceso de hormona paratiroidea que moviliza calcio de los huesos
Medicamentos
Ciertos medicamentos, especialmente con uso prolongado, pueden disminuir la densidad ósea:
- Corticosteroides: Prednisona, cortisona y dexametasona
- Anticonvulsivantes: Algunos medicamentos para la epilepsia
- Inhibidores de la aromatasa: Usados en tratamiento del cáncer de mama
- Inhibidores de la bomba de protones: Medicamentos para el reflujo ácido con uso prolongado
- Anticoagulantes: Heparina con uso prolongado
- Medicamentos para la tiroides: Dosis excesivas
Conocer estos factores de riesgo permite a los especialistas en ortopedia desarrollar estrategias preventivas personalizadas y realizar seguimientos más estrechos en personas con mayor riesgo.
Diagnóstico de la osteoporosis
El diagnóstico temprano de la osteoporosis es fundamental para prevenir fracturas y sus complicaciones. Los médicos utilizan diversas herramientas para evaluar la salud ósea.
Densitometría ósea (DEXA)
La prueba estándar de oro para diagnosticar osteoporosis es la densitometría ósea de doble energía de rayos X (DEXA o DXA). Este estudio es:
- No invasivo: Similar a una radiografía, pero con mucha menos radiación
- Rápido: Toma aproximadamente 10-30 minutos
- Indoloro: No requiere preparación especial ni anestesia
- Preciso: Mide con exactitud la densidad mineral ósea
La densitometría generalmente evalúa la densidad ósea en:
- Columna lumbar (parte baja de la espalda)
- Cuello femoral (parte superior del muslo, cerca de la cadera)
- Antebrazo (en algunos casos)
Interpretación de resultados: Puntuación T
Los resultados de la densitometría se expresan mediante la puntuación T (T-score), que compara la densidad ósea del paciente con la de un adulto joven sano del mismo sexo:
Normal: T-score de -1.0 o mayor
- La densidad ósea está dentro del rango normal
- Riesgo bajo de fractura
Osteopenia: T-score entre -1.0 y -2.5
- Densidad ósea por debajo del promedio
- Etapa previa a la osteoporosis
- Riesgo moderado de fractura
- Momento ideal para implementar medidas preventivas
Osteoporosis: T-score de -2.5 o menor
- Densidad ósea significativamente reducida
- Diagnóstico establecido de osteoporosis
- Alto riesgo de fractura
Osteoporosis severa o establecida: T-score de -2.5 o menor más presencia de una o más fracturas por fragilidad
- Requiere tratamiento inmediato y agresivo
¿Quién debe hacerse una densitometría?
Las principales guías médicas recomiendan la prueba en:
Mujeres:
- Todas las mujeres de 65 años o mayores
- Mujeres posmenopáusicas menores de 65 años con factores de riesgo
- Mujeres posmenopáusicas que han sufrido una fractura
Hombres:
- Todos los hombres de 70 años o mayores
- Hombres entre 50-69 años con factores de riesgo
- Hombres que han sufrido una fractura después de los 50 años
Cualquier persona que:
- Tome corticosteroides durante más de 3 meses
- Haya perdido altura (más de 3-4 cm)
- Presente curvatura anormal de la columna
- Tenga condiciones médicas asociadas con osteoporosis
Otras pruebas diagnósticas
Radiografías: Aunque no detectan osteoporosis temprana, pueden revelar fracturas vertebrales o cambios en la forma de los huesos.
Análisis de sangre: Evalúan niveles de calcio, vitamina D, hormona paratiroidea y función tiroidea para identificar causas secundarias de osteoporosis.
Análisis de orina: Marcadores de resorción ósea que indican la velocidad de pérdida ósea.
Biopsia ósea: Raramente necesaria, solo en casos complejos o cuando se sospechan otras enfermedades óseas.
Herramientas de evaluación del riesgo de fractura
FRAX® (Fracture Risk Assessment Tool): Calculadora desarrollada por la OMS que estima el riesgo de fractura a 10 años basándose en factores clínicos y densidad ósea.
QFracture: Otra herramienta de predicción de riesgo que incluye más factores de riesgo que FRAX.
Un diagnóstico preciso realizado por un ortopedista certificado permite establecer el plan de tratamiento más adecuado para cada paciente.
Tratamiento de la osteoporosis

El tratamiento de la osteoporosis combina cambios en el estilo de vida, suplementos nutricionales y medicamentos. El objetivo principal es prevenir fracturas fortaleciendo los huesos o ralentizando la pérdida ósea.
Modificaciones del estilo de vida
Ejercicio regular: El ejercicio es fundamental para mantener y mejorar la densidad ósea.
Ejercicios de carga de peso:
- Caminar, trotar o correr
- Bailar
- Subir escaleras
- Tenis y otros deportes de raqueta
- Aeróbicos de bajo impacto
Ejercicios de resistencia:
- Levantamiento de pesas
- Bandas de resistencia
- Ejercicios con el propio peso corporal
- Máquinas de gimnasio
Ejercicios de equilibrio y postura:
- Tai chi
- Yoga
- Pilates
Se recomiendan al menos 30 minutos de ejercicio 5 días a la semana, combinando actividades de carga de peso con ejercicios de fortalecimiento.
Prevención de caídas: Reducir el riesgo de fracturas evitando caídas:
- Eliminar alfombras sueltas y cables en el suelo
- Instalar barras de apoyo en baños
- Mejorar la iluminación del hogar
- Usar calzado antideslizante
- Revisar la visión regularmente
- Evitar medicamentos sedantes cuando sea posible
Suplementación nutricional
Calcio: Es el mineral más importante para la salud ósea.
Requerimientos diarios:
- Mujeres menores de 50 años y hombres menores de 70: 1,000 mg
- Mujeres mayores de 50 años y hombres mayores de 70: 1,200 mg
Fuentes alimentarias ricas en calcio:
- Lácteos: leche, yogur, queso
- Vegetales de hoja verde: col rizada, brócoli
- Pescados con espinas: sardinas, salmón enlatado
- Alimentos fortificados: jugo de naranja, cereales
Suplementos de calcio:
- Carbonato de calcio: se absorbe mejor con alimentos
- Citrato de calcio: se puede tomar con o sin alimentos, mejor para personas mayores o con problemas digestivos
- Dividir la dosis en tomas de 500 mg para mejor absorción
Vitamina D: Esencial para la absorción del calcio.
Requerimientos diarios:
- Adultos menores de 70 años: 600 UI
- Adultos mayores de 70 años: 800 UI
- Muchos especialistas recomiendan dosis más altas (1,000-2,000 UI)
Fuentes de vitamina D:
- Exposición solar (10-15 minutos diarios sin protector solar)
- Pescados grasos: salmón, atún, caballa
- Hígado de res
- Yema de huevo
- Alimentos fortificados
Otros nutrientes importantes:
- Proteínas: 1-1.2 gramos por kilogramo de peso corporal
- Magnesio: 320 mg para mujeres, 420 mg para hombres
- Vitamina K: Importante para la mineralización ósea
- Zinc y cobre: En cantidades adecuadas
Tratamiento farmacológico
Cuando las modificaciones del estilo de vida y los suplementos no son suficientes, los medicamentos juegan un papel crucial.
Bifosfonatos: Primera línea de tratamiento
Los bifosfonatos ralentizan la descomposición ósea y ayudan a mantener la densidad ósea.
Medicamentos comunes:
- Alendronato (Fosamax): semanal o diario
- Risedronato (Actonel): semanal o mensual
- Ibandronato (Boniva): mensual o trimestral intravenoso
- Ácido zoledrónico (Reclast): anual intravenoso
Consideraciones:
- Tomarse en ayunas con agua
- Permanecer erguido 30-60 minutos después
- Pueden causar irritación esofágica
- Efectos secundarios raros: osteonecrosis de mandíbula, fracturas atípicas de fémur
Moduladores selectivos de receptores de estrógeno (SERMs)
Actúan como estrógeno en el hueso sin efectos estrogénicos en otros tejidos.
Medicamentos:
- Raloxifeno (Evista): Primera opción en mujeres posmenopáusicas con riesgo moderado
- Bazedoxifeno: Combinado con estrógenos conjugados
Ventajas:
- Reduce riesgo de cáncer de mama invasivo
- Mejora perfil lipídico
Desventajas:
- Aumenta riesgo de trombosis venosa
- Puede empeorar sofocos
Terapia hormonal
Estrógenos:
- Efectivos para prevenir pérdida ósea en mujeres posmenopáusicas
- Generalmente reservado para mujeres con síntomas menopáusicos significativos
- Riesgos: enfermedad cardiovascular, cáncer de mama, accidente cerebrovascular
Testosterona:
- Para hombres con niveles bajos de testosterona
- Mejora densidad ósea y masa muscular
Denosumab (Prolia)
Anticuerpo monoclonal que inhibe la resorción ósea.
Características:
- Administración subcutánea cada 6 meses
- Muy efectivo para prevenir fracturas
- Alternativa para pacientes que no toleran bifosfonatos
- Efecto reversible: se pierde densidad ósea rápidamente al suspender
Agentes anabólicos (formadores de hueso)
Para casos severos o cuando otros tratamientos fallan.
Teriparatida (Forteo):
- Forma sintética de hormona paratiroidea
- Inyección diaria durante hasta 2 años
- Estimula formación de hueso nuevo
- Muy efectiva para fracturas vertebrales
Abaloparatida (Tymlos):
- Similar a teriparatida
- Inyección diaria durante hasta 2 años
Romosozumab (Evenity):
- Anticuerpo monoclonal
- Inyección mensual durante 1 año
- Tanto estimula formación como reduce resorción
- Reservado para alto riesgo de fractura
Selección del tratamiento
El especialista en traumatología considera múltiples factores:
- Gravedad de la osteoporosis (T-score)
- Riesgo de fractura (calculado con FRAX)
- Edad y estado de salud general
- Historial de fracturas previas
- Medicamentos actuales
- Tolerancia y preferencias del paciente
- Costo y disponibilidad
Duración del tratamiento:
La mayoría de los tratamientos se administran durante 3-5 años inicialmente, seguido de una reevaluación. Algunos pacientes pueden hacer "vacaciones farmacológicas" bajo supervisión médica, mientras que otros requieren tratamiento continuo.
Seguimiento del tratamiento
Densitometrías de seguimiento:
- Primera repetición: 1-2 años después de iniciar tratamiento
- Siguientes: cada 2 años o según indicación médica
Evaluación de respuesta:
- Estabilización o mejora de densidad ósea
- Ausencia de nuevas fracturas
- Normalización de marcadores de remodelación ósea
Ajustes del tratamiento:
- Cambiar de medicamento si no hay respuesta adecuada
- Investigar causas secundarias si hay pérdida continua
- Modificar dosis o tipo de suplementos
El tratamiento de la osteoporosis es un compromiso a largo plazo que requiere seguimiento regular con un ortopedista o especialista en enfermedades metabólicas óseas.
Prevención de la osteoporosis
La prevención es mucho más efectiva que el tratamiento, ya que es más fácil mantener la densidad ósea que recuperarla una vez perdida. Las estrategias preventivas deben comenzar en la infancia y continuar toda la vida.
Prevención en la infancia y adolescencia
Construcción de masa ósea pico:
Los años de crecimiento (niñez y adolescencia) son cruciales para desarrollar huesos fuertes. Aproximadamente el 90% de la masa ósea pico se alcanza a los 18 años en niñas y 20 años en niños.
Estrategias:
- Asegurar ingesta adecuada de calcio: 1,300 mg/día para adolescentes
- Vitamina D suficiente: 600 UI/día
- Actividad física regular, especialmente deportes de impacto
- Evitar tabaco y alcohol
- Mantener peso saludable
Ejercicio en juventud:
- Deportes de equipo: fútbol, básquetbol, voleibol
- Gimnasia y atletismo
- Actividades de salto y carrera
Prevención en edad adulta
Nutrición óptima:
Dieta rica en calcio:
- 3-4 porciones diarias de lácteos o equivalentes
- Incluir vegetales de hoja verde en cada comida
- Consumir pescados con huesos (sardinas, salmón)
Vitamina D adecuada:
- Exposición solar sensible
- Consumo de pescados grasos 2-3 veces por semana
- Considerar suplementos en áreas con poco sol
Dieta balanceada:
- Proteínas suficientes (carne, pescado, legumbres)
- Frutas y verduras variadas
- Limitar sodio (aumenta pérdida de calcio)
- Moderar cafeína (no más de 4 tazas de café/día)
- Evitar refrescos con fosfatos excesivos
Ejercicio regular:
Programa semanal recomendado:
- Ejercicios de carga: 30 minutos, 5 días/semana
- Entrenamiento de resistencia: 2-3 días/semana
- Ejercicios de equilibrio: 2-3 días/semana
- Flexibilidad: diariamente
Tipos de ejercicio beneficiosos:
- Caminar enérgicamente
- Subir escaleras
- Bailar
- Tenis
- Pesas o bandas de resistencia
- Yoga o tai chi para equilibrio
Estilo de vida saludable:
Evitar factores de riesgo:
- No fumar: El tabaco interfiere con la absorción de calcio y reduce estrógenos
- Limitar alcohol: No más de 1 bebida/día para mujeres, 2 para hombres
- Mantener peso saludable: Tanto bajo peso como obesidad son riesgosos
- Revisar medicamentos: Discutir con el médico alternativas a medicamentos que debilitan huesos
Prevención en personas con factores de riesgo
Mujeres perimenopáusicas y posmenopáusicas:
Estrategias específicas:
- Aumentar calcio a 1,200 mg/día
- Vitamina D: 800-1,000 UI/día (o según niveles sanguíneos)
- Intensificar ejercicio de resistencia
- Considerar densitometría basal a los 65 años (o antes con factores de riesgo)
- Discutir terapia hormonal con ginecólogo si hay síntomas menopáusicos
Hombres mayores de 70 años:
Recomendaciones:
- Evaluación de niveles de testosterona
- Densitometría de rutina
- Ejercicios de equilibrio para prevenir caídas
- Revisión de medicamentos que afectan huesos
- Evaluación de causas secundarias (alcohol, enfermedades crónicas)
Personas con enfermedades crónicas:
Condiciones que requieren vigilancia:
- Artritis reumatoide: suplementación agresiva, tratamiento adecuado de la enfermedad
- Enfermedad celíaca: dieta sin gluten estricta, suplementos
- Diabetes: control glucémico óptimo, ejercicio regular
- Enfermedad renal: seguimiento con nefrólogo, suplementación supervisada
- Hipertiroidismo: control hormonal adecuado
Personas que toman corticosteroides:
Los corticosteroides (prednisona, cortisona) son una causa importante de osteoporosis secundaria.
Medidas preventivas:
- Usar la dosis mínima efectiva durante el menor tiempo posible
- Calcio: 1,200-1,500 mg/día
- Vitamina D: 800-1,000 UI/día
- Considerar bifosfonatos preventivos si el tratamiento será prolongado (>3 meses)
- Densitometría basal antes de iniciar tratamiento prolongado
Prevención de caídas en el hogar
Las fracturas por osteoporosis frecuentemente resultan de caídas. Modificar el entorno es crucial.
En el baño:
- Instalar barras de apoyo en ducha y tina
- Usar tapetes antiderrapantes
- Mantener iluminación adecuada
- Elevar el inodoro si es necesario
En el dormitorio:
- Luz nocturna o interruptor accesible
- Teléfono al alcance
- Evitar alfombras sueltas
- Mantener piso libre de obstáculos
En toda la casa:
- Eliminar cables sueltos
- Fijar alfombras o retirarlas
- Mejorar iluminación, especialmente en escaleras
- Instalar pasamanos en escaleras (ambos lados)
- Reparar pisos desnivelados
- Mantener objetos de uso frecuente al alcance
Calzado adecuado:
- Zapatos cerrados con suela antiderrapante
- Evitar tacones altos
- No caminar en calcetines o pantuflas resbalosas
Dispositivos de asistencia:
- Considerar bastón o andador si hay problemas de equilibrio
- Evaluación de terapia física para entrenamiento de marcha
Educación y concientización
Conocer el riesgo personal:
- Hablar con el médico sobre factores de riesgo
- Realizar densitometría cuando esté indicada
- Mantener registro de fracturas familiares
Monitoreo regular:
- Chequeos médicos anuales
- Evaluación de visión
- Revisión de medicamentos
- Actualizar estrategias preventivas según edad y estado de salud
La prevención efectiva de la osteoporosis requiere un enfoque integral que combine nutrición adecuada, ejercicio regular, estilo de vida saludable y vigilancia médica apropiada. Consultar con un ortopedista en tu ciudad puede ayudarte a desarrollar un plan preventivo personalizado.
¿Cuándo consultar a un ortopedista?
Reconocer cuándo buscar atención especializada es fundamental para prevenir complicaciones y recibir el tratamiento adecuado.
Consulta preventiva
Debes considerar una evaluación con un ortopedista o especialista en salud ósea en las siguientes situaciones:
Si tienes factores de riesgo significativos:
- Mujer posmenopáusica, especialmente después de los 65 años
- Hombre mayor de 70 años
- Menopausia temprana (antes de los 45 años)
- Historia familiar de osteoporosis o fracturas de cadera
- Uso prolongado de corticosteroides (más de 3 meses)
- Bajo peso corporal (IMC menor de 19)
- Pérdida de peso no intencional
Condiciones médicas que afectan los huesos:
- Artritis reumatoide u otras enfermedades autoinmunes
- Enfermedad celíaca o síndrome de malabsorción
- Enfermedad renal o hepática crónica
- Diabetes tipo 1
- Hipertiroidismo o hiperparatiroidismo
- Historia de trasplante de órganos
Resultados anormales en estudios de rutina:
- Densitometría que muestra osteopenia u osteoporosis
- Niveles bajos de vitamina D en análisis de sangre
- Fracturas vertebrales incidentales detectadas en radiografías
Consulta por síntomas
Busca atención médica inmediata si experimentas:
Fractura después de traumatismo menor:
- Rotura ósea con una caída desde tu propia altura
- Fractura al toser, estornudar o realizar movimientos cotidianos
- Fractura por estrés sin trauma obvio
Dolor de espalda severo:
- Dolor repentino e intenso en la espalda, especialmente media o baja
- Dolor que empeora al estar de pie o caminar
- Dolor que mejora al acostarse
- Puede indicar fractura vertebral por compresión
Cambios en la postura o estatura:
- Pérdida de altura de 4 cm o más
- Desarrollo de curvatura pronunciada de la columna (joroba)
- Dificultad para mantener postura erguida
- Costillas que tocan la pelvis
Dolor óseo persistente:
- Molestias óseas constantes sin causa aparente
- Dolor que no mejora con analgésicos comunes
- Dolor que interfiere con actividades diarias
Síntomas de fracturas que requieren evaluación urgente:
Fractura de cadera:
- Dolor intenso en cadera o ingle
- Incapacidad para ponerse de pie o caminar
- Pierna acortada o rotada hacia afuera
- Hematoma en el área de la cadera
Fractura de muñeca:
- Dolor intenso después de caída sobre mano extendida
- Deformidad visible de la muñeca
- Hinchazón significativa
- Incapacidad para mover la mano
Fractura vertebral:
- Dolor de espalda repentino e incapacitante
- Dolor que se irradia alrededor del tronco
- Dificultad para respirar profundamente
- Síntomas neurológicos (hormigueo, debilidad en piernas)
Seguimiento y monitoreo
Necesitas seguimiento regular con un especialista si:
Ya tienes diagnóstico de osteoporosis:
- Para evaluar respuesta al tratamiento
- Ajustar medicamentos según sea necesario
- Realizar densitometrías de seguimiento
- Detectar y tratar efectos secundarios de medicamentos
Estás en tratamiento preventivo:
- Si tomas bifosfonatos u otros medicamentos para la osteoporosis
- Para monitorear niveles de calcio y vitamina D
- Evaluar necesidad de continuar o modificar tratamiento
- Realizar "vacaciones terapéuticas" cuando sea apropiado
Has sufrido una fractura osteoporótica:
- Rehabilitación post-fractura
- Prevención de nuevas fracturas
- Tratamiento más agresivo de la osteoporosis
- Evaluación de causas secundarias
¿Qué especialista consultar?
Varios especialistas pueden tratar la osteoporosis:
Ortopedista o traumatólogo:
- Especialistas en el sistema musculoesquelético
- Diagnostican y tratan fracturas
- Realizan cirugías ortopédicas cuando es necesario
- Coordinan manejo integral de salud ósea
- Primera opción para fracturas o dolor óseo agudo
Reumatólogo:
- Especialistas en enfermedades del tejido conectivo y articulaciones
- Expertos en osteoporosis secundaria a enfermedades autoinmunes
- Manejan casos complejos de osteoporosis
- Prescriben y monitorizan tratamientos médicos
Endocrinólogo:
- Especialistas en enfermedades hormonales y metabólicas
- Tratan osteoporosis relacionada con desequilibrios hormonales
- Manejan osteoporosis en diabetes, enfermedad tiroidea o paratiroidea
- Expertos en metabolismo del calcio y vitamina D
Médico de atención primaria:
- Puede realizar evaluación inicial y solicitar densitometría
- Prescribe tratamiento para casos no complicados
- Refiere a especialistas cuando es necesario
- Coordina atención integral
Para la mayoría de los pacientes, consultar con un ortopedista certificado es el primer paso apropiado, especialmente si hay fracturas, dolor óseo significativo o necesidad de evaluación estructural completa del sistema musculoesquelético.
¿Buscas un ortopedista cerca de ti?
Encuentra especialistas certificados en osteoporosis y salud ósea en tu ciudad:
Preguntas frecuentes
¿La osteoporosis tiene cura?
La osteoporosis no tiene cura definitiva, pero es una enfermedad tratable y manejable. Con el tratamiento adecuado, es posible:
- Detener o ralentizar la pérdida ósea
- Aumentar la densidad ósea en algunos casos
- Reducir significativamente el riesgo de fracturas
- Mantener independencia y calidad de vida
El tratamiento es más efectivo cuando se inicia tempranamente, antes de que ocurran fracturas. Las modificaciones del estilo de vida, la suplementación nutricional y los medicamentos apropiados pueden hacer una diferencia significativa. Muchos pacientes con osteoporosis llevan vidas activas y saludables con el manejo adecuado.
¿Cuánto tiempo debo tomar medicamentos para la osteoporosis?
La duración del tratamiento varía según cada paciente y el tipo de medicamento:
Bifosfonatos: Generalmente se prescriben durante 3-5 años inicialmente. Después de este período, el especialista evaluará si es apropiado continuar o hacer una "vacación terapéutica". Algunos pacientes de muy alto riesgo pueden necesitar tratamiento más prolongado, mientras que otros pueden suspender temporalmente bajo supervisión médica.
Denosumab: A diferencia de los bifosfonatos, el efecto de denosumab se revierte rápidamente al suspenderlo, por lo que generalmente requiere tratamiento continuo o transición a otro medicamento.
Agentes anabólicos: Como teriparatida o abaloparatida, están aprobados para uso máximo de 2 años, después de los cuales se transita a otro medicamento para mantener los beneficios.
La decisión de cuánto tiempo continuar el tratamiento se basa en:
- Gravedad inicial de la osteoporosis
- Respuesta al tratamiento (mejoría en densitometría)
- Ausencia o presencia de nuevas fracturas
- Factores de riesgo persistentes
- Tolerancia al medicamento
Es fundamental no suspender medicamentos sin consultar a tu ortopedista, ya que la suspensión abrupta puede resultar en pérdida ósea rápida.
¿El ejercicio realmente puede mejorar la densidad ósea?
Sí, el ejercicio es uno de los pilares fundamentales tanto para la prevención como para el tratamiento de la osteoporosis. La evidencia científica demuestra que:
Efectos del ejercicio en los huesos:
- Los huesos responden al estrés mecánico haciéndose más fuertes
- El ejercicio de carga estimula las células formadoras de hueso (osteoblastos)
- Puede aumentar la densidad ósea en un 1-2% anual en ciertos sitios
- Mejora la arquitectura interna del hueso, no solo su densidad
Tipos de ejercicio más beneficiosos:
Para construir densidad ósea:
- Ejercicios de impacto: saltar, correr, deportes de raqueta
- Ejercicios de resistencia: levantamiento de pesas, bandas elásticas
- Actividades de carga: caminar, subir escaleras, bailar
Para prevenir caídas:
- Tai chi: reduce caídas hasta en 50%
- Yoga: mejora equilibrio y flexibilidad
- Ejercicios de fortalecimiento de core y piernas
Consideraciones importantes:
- El beneficio es sitio-específico: el ejercicio fortalece los huesos que se usan
- Los beneficios se mantienen solo mientras se continúa el ejercicio
- En personas con osteoporosis severa, ciertos ejercicios (flexión de columna, torsiones bruscas) deben evitarse
- Consulta con un fisioterapeuta para un programa personalizado y seguro
El ejercicio regular combinado con nutrición adecuada y tratamiento médico cuando es necesario ofrece la mejor protección contra fracturas.
¿Los hombres también pueden tener osteoporosis?
Absolutamente. Aunque la osteoporosis es más común en mujeres, los hombres también están en riesgo, especialmente después de los 70 años. Aproximadamente 1 de cada 4 hombres mayores de 50 años sufrirá una fractura osteoporótica en su vida.
Diferencias importantes:
Características en hombres:
- Desarrollan osteoporosis aproximadamente 10 años más tarde que las mujeres
- Tienen huesos más grandes y densos inicialmente
- No experimentan la pérdida ósea rápida equivalente a la menopausia
- Más frecuentemente tienen causas secundarias identificables
- Mayor mortalidad después de fractura de cadera comparado con mujeres
Causas comunes en hombres:
- Niveles bajos de testosterona (hipogonadismo)
- Consumo excesivo de alcohol
- Uso de corticosteroides
- Enfermedades gastrointestinales
- Hipertiroidismo
- Tabaquismo crónico
Recomendaciones para hombres:
- Densitometría de rutina a los 70 años
- Evaluación más temprana si hay factores de riesgo
- Análisis de niveles de testosterona si hay síntomas
- Mismas recomendaciones de calcio y vitamina D que las mujeres
- Ejercicio regular, especialmente de resistencia
Desafortunadamente, la osteoporosis en hombres está subdiagnosticada y subtratada porque tanto pacientes como médicos la perciben como "enfermedad de mujeres". Los hombres con factores de riesgo deben ser proactivos en discutir la salud ósea con su médico.
¿Puedo tomar demasiado calcio? ¿Hay riesgos?
Sí, es posible consumir demasiado calcio, y esto puede tener efectos adversos. Sin embargo, esto es más probable con suplementos excesivos que con fuentes alimentarias.
Límites superiores seguros:
- Adultos de 19-50 años: 2,500 mg/día
- Adultos mayores de 51 años: 2,000 mg/día
Riesgos del exceso de calcio:
Problemas digestivos:
- Estreñimiento
- Hinchazón y gases
- Náuseas
- El exceso de calcio, especialmente de suplementos, aumenta el riesgo
- El calcio de alimentos generalmente no aumenta este riesgo
- Beber suficiente agua ayuda a prevenir cálculos
Interferencia con otros minerales:
- Demasiado calcio puede interferir con la absorción de hierro y zinc
- Importante espaciar suplementos de calcio de otros minerales
Riesgo cardiovascular:
- Algunos estudios sugieren que dosis muy altas de suplementos de calcio podrían aumentar el riesgo cardiovascular
- Este riesgo no se ha asociado con calcio de alimentos
- La evidencia es mixta y controversial
Recomendaciones seguras:
Prioriza fuentes alimentarias: Obtén calcio principalmente de lácteos, vegetales de hoja verde y alimentos fortificados
Suplementa solo cuando sea necesario: Usa suplementos para alcanzar el requerimiento diario solo si tu dieta es insuficiente
Calcula tu ingesta total: Suma calcio de alimentos más suplementos para no exceder el límite superior
Divide las dosis: Si necesitas suplementos, toma dosis de no más de 500 mg a la vez para mejor absorción
Combina con vitamina D: La vitamina D optimiza la absorción y utilización del calcio
Consulta con tu médico: Especialmente si tienes historia de cálculos renales o enfermedad renal
La mejor estrategia es trabajar con un nutricionista o especialista en ortopedia para determinar tus necesidades individuales de calcio y desarrollar un plan que optimice tu salud ósea sin riesgos.
Fuentes consultadas:
- Osteoporosis - Symptoms and causes - Mayo Clinic
- Osteoporosis - Diagnosis and treatment - Mayo Clinic
- Tratamiento de la osteoporosis: los medicamentos pueden ayudar - Mayo Clinic
- Densitometría ósea - MedlinePlus
- Osteoporosis | MedlinePlus
- Prevención y tratamiento de la osteoporosis - OrthoInfo AAOS
- Osteoporosis: Síntomas y causas - NIAMS
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
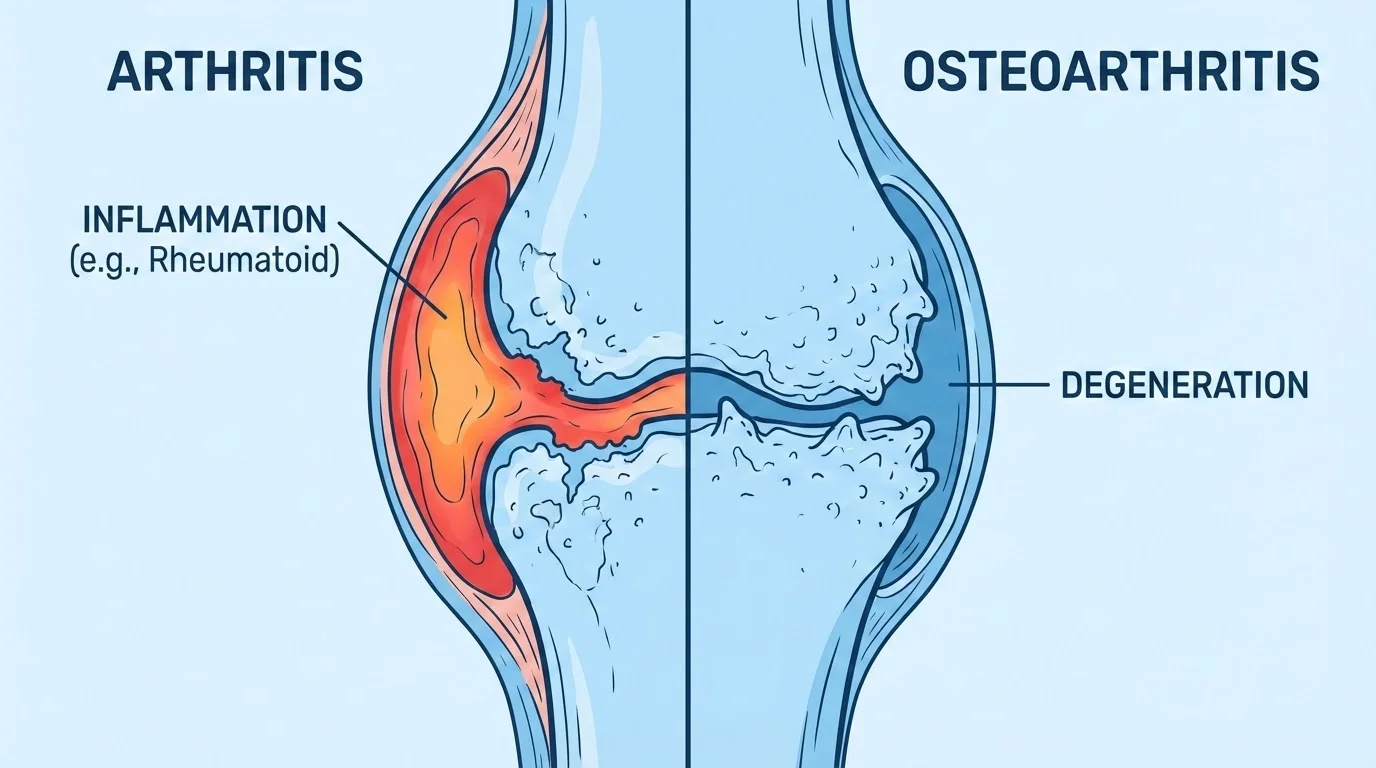
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas