Colitis Ulcerosa: Diagnóstico, Tratamiento y Vigilancia a Largo Plazo
Colitis ulcerosa: etiopatogenia, clasificación de Montreal, manifestaciones intestinales y extraintestinales, tratamiento escalonado con mesalazina, biológicos y JAK inhibidores, y vigilancia de cáncer colorrectal.
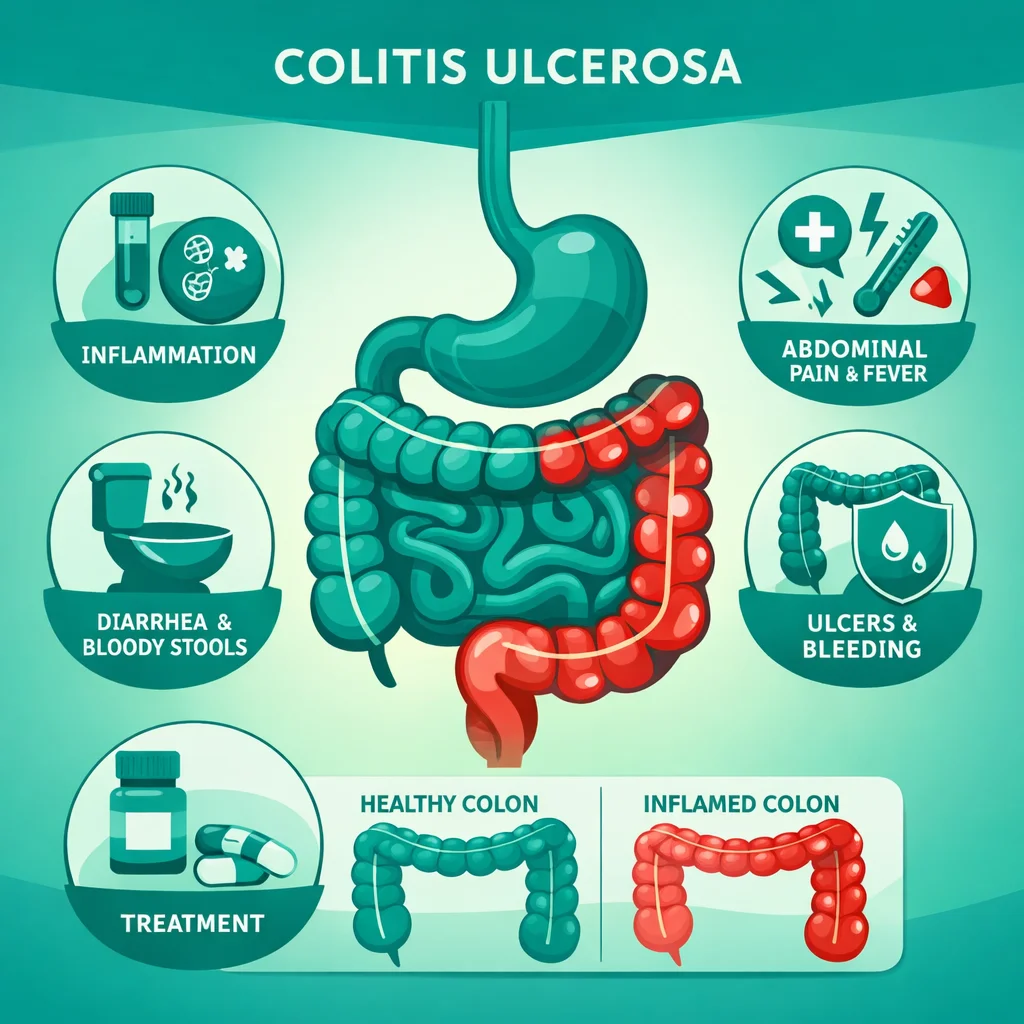
La colitis ulcerosa (CU) es una enfermedad inflamatoria intestinal (EII) crónica e idiopática que se caracteriza por inflamación continua y difusa de la mucosa y submucosa del colon, extendiéndose proximalmente desde el recto. A diferencia de la enfermedad de Crohn, la CU afecta exclusivamente al intestino grueso y la inflamación es superficial (no transmural). Su incidencia está en franco aumento en México y Latinoamérica, probablemente relacionado con la occidentalización del estilo de vida, y presenta un curso de brotes y remisiones que requiere seguimiento a largo plazo.
Etiopatogenia

La CU resulta de una respuesta inmune aberrante contra la microbiota intestinal en individuos genéticamente susceptibles, desencadenada o modulada por factores ambientales.
Genética
Se han identificado más de 200 loci de susceptibilidad para EII. En enfermedad de Crohn predomina NOD2/CARD15, mientras que en CU los genes asociados incluyen HLA-DRB1*0103, IL-23R, IL-10, ECM1 (molécula de matriz extracelular 1) y genes involucrados en la barrera epitelial (HNF4A, CDH1). La concordancia en gemelos monocigotos es menor en CU (15-20%) que en Crohn (30-50%), sugiriendo mayor peso de factores ambientales.
Factores Ambientales
- Dieta occidental: Rica en grasas saturadas, azúcares refinados y ultraprocesados; pobre en fibra. Altera la microbiota y la producción de ácidos grasos de cadena corta (butirato), principal fuente energética del colonocito.
- Microbiota disbiótica: Disminución de diversidad bacteriana, reducción de Firmicutes productores de butirato (Faecalibacterium prausnitzii, Roseburia), aumento de Proteobacteria (E. coli adherente-invasiva).
- Factores protectores: Apendicectomía previa (efecto protector paradójico), tabaquismo activo (protector en CU, a diferencia de Crohn donde es factor de riesgo).
- Factores de riesgo: Ex-tabaquismo, uso de AINEs, antibióticos en la infancia, estrés.
Respuesta Inmune
La CU se asocia con una respuesta inmune predominantemente Th2 (a diferencia de la Th1/Th17 de Crohn):
- Producción aumentada de IL-13 e IL-5 por células NKT atípicas.
- IL-13 altera la función de barrera epitelial (disminuye expresión de claudinas) y estimula apoptosis de células epiteliales.
- TNF-α: Citocina proinflamatoria central, producida por macrófagos activados. Amplifica la cascada inflamatoria y el daño tisular. Es diana terapéutica fundamental.
- Infiltración masiva de neutrófilos en la lámina propia y epitelio, formando abscesos crípticos (hallazgo histológico característico).
Clasificación de Montreal

Por Extensión
- E1 - Proctitis ulcerosa: Inflamación limitada al recto (hasta 15 cm del margen anal). 30-50% de casos al diagnóstico.
- E2 - Colitis izquierda (distal): Inflamación hasta el ángulo esplénico.
- E3 - Pancolitis (extensa): Inflamación proximal al ángulo esplénico, pudiendo afectar todo el colon.
Por Gravedad (Criterios de Truelove-Witts y Score de Mayo)
Truelove-Witts:
- Leve: < 4 deposiciones sanguinolentas/día, sin signos sistémicos.
- Moderada: 4-6 deposiciones/día, signos sistémicos mínimos.
- Severa: > 6 deposiciones sanguinolentas/día + al menos un signo sistémico: FC > 90, temperatura > 37.8°C, Hb < 10.5 g/dL, VSG > 30 mm/h.
Score endoscópico de Mayo (0-3): evalúa eritema, patrón vascular, friabilidad, erosiones y ulceraciones.
Manifestaciones Clínicas

Manifestaciones Intestinales
- Diarrea sanguinolenta: Síntoma cardinal. Frecuencia correlaciona con extensión y severidad.
- Urgencia defecatoria: Necesidad imperiosa de defecar, con incontinencia en casos severos.
- Tenesmo rectal: Sensación persistente de evacuación incompleta.
- Dolor abdominal: Cólico, predominantemente en fosa ilíaca izquierda y hipogastrio.
- Síntomas constitucionales: Fatiga, fiebre, pérdida de peso y apetito en brotes moderados-severos.
Manifestaciones Extraintestinales (25-40% de pacientes)
- Musculoesqueléticas: Artritis periférica tipo 1 (pauciarticular, grandes articulaciones, correlaciona con actividad intestinal) y tipo 2 (poliarticular, pequeñas articulaciones, independiente), espondilitis anquilosante, sacroileítis.
- Dermatológicas: Eritema nodoso (nódulos dolorosos en extremidades inferiores, correlaciona con actividad), pioderma gangrenoso (úlcera necrótica, independiente de actividad).
- Oculares: Epiescleritis, uveítis anterior (urgencia oftalmológica).
- Hepatobiliares: Colangitis esclerosante primaria (CEP) - asociación fuerte con CU; aumenta riesgo de colangiocarcinoma y cáncer colorrectal.
- Hematológicas: Anemia (ferropénica y/o de enfermedad crónica), tromboembolismo venoso (riesgo aumentado 2-3 veces, mayor durante brotes).
Diagnóstico
Colonoscopia con Biopsias Escalonadas
Gold standard diagnóstico. Hallazgos típicos:
- Patrón continuo y circunferencial de inflamación desde el recto en dirección proximal (a diferencia del patrón segmentario de Crohn).
- Pérdida del patrón vascular, eritema, edema, friabilidad, erosiones, úlceras superficiales.
- En enfermedad crónica: pseudopólipos (tejido de regeneración), aspecto tubular del colon (pérdida de haustras).
- Histología: Distorsión arquitectural de criptas, ramificación y atrofia críptica, abscesos de criptas (acumulación de neutrófilos intraluminales), depleción de células caliciformes, infiltrado inflamatorio difuso en lámina propia. Basal plasmacitosis es hallazgo temprano.
Laboratorio
- PCR y VSG: Marcadores de inflamación sistémica, correlacionan con actividad.
- Calprotectina fecal: Proteína derivada de neutrófilos. Excelente marcador de inflamación intestinal. Valores > 250 mcg/g sugieren fuertemente EII activa. Útil para monitoreo de respuesta al tratamiento y detección precoz de recaída.
- Biometría hemática: Anemia, trombocitosis reactiva, leucocitosis.
- Albúmina y proteínas: Pueden estar disminuidas en brotes severos.
Diagnóstico Diferencial con Enfermedad de Crohn
| Característica | Colitis Ulcerosa | Enfermedad de Crohn |
|---|---|---|
| Distribución | Continua desde recto | Segmentaria (skip lesions) |
| Profundidad | Mucosa/submucosa | Transmural |
| Recto | Siempre afectado | Frecuentemente respetado |
| Intestino delgado | No afectado | Frecuentemente afectado |
| Granulomas | Ausentes | Presentes (30-60%) |
| Fístulas/estenosis | Raras | Frecuentes |
Tratamiento Escalonado por Gravedad
Colitis Ulcerosa Leve-Moderada: 5-ASA/Mesalazina
La mesalazina (ácido 5-aminosalicílico) es la primera línea de tratamiento tanto para inducción como para mantenimiento.
- Mecanismo: Acción tópica antiinflamatoria en la mucosa colónica. Inhibe la vía NF-κB, la producción de leucotrienos, la quimiotaxis de neutrófilos y la producción de radicales libres.
- Administración: Oral (formulaciones de liberación en íleon terminal/colon: Asacol, Pentasa, Lialda) + tópica (supositorios rectales para proctitis, enemas para colitis izquierda). La terapia combinada oral + tópica es superior a cualquiera sola.
- Dosis inducción: 3-4.8 g/día oral + tópica según extensión.
- Dosis mantenimiento: ≥ 2 g/día oral. El mantenimiento es obligatorio (la CU es crónica; suspender el tratamiento lleva a recaída en >70% a un año).
Brote Moderado-Severo: Corticosteroides
- Prednisona 40-60 mg/día oral con descenso gradual en 8-12 semanas. Los corticosteroides NO son terapia de mantenimiento (efectos adversos graves con uso prolongado: osteoporosis, diabetes, cataratas, miopatía, infecciones).
- Budesonida MMX 9 mg/día: Formulación de liberación colónica con alta extracción hepática de primer paso (menor efecto sistémico). Para brotes leves-moderados que no responden a 5-ASA.
- Brote severo (hospitalización): Metilprednisolona IV 60 mg/día o hidrocortisona IV 100 mg cada 8 horas.
Refractario a Corticosteroides/Corticodependiente: Inmunomoduladores
- Azatioprina (2-2.5 mg/kg/día) o 6-mercaptopurina: Antimetabolitos que inhiben la proliferación linfocitaria. Inicio de acción lento (3-6 meses). Monitoreo: hemograma (mielosupresión), función hepática. Determinación de actividad de TPMT antes de iniciar.
Tratamiento Avanzado: Biológicos y Moléculas Pequeñas
Anti-TNF:
- Infliximab (IV) y adalimumab (SC): Anticuerpos monoclonales contra TNF-α. Inducen apoptosis de linfocitos T activados, neutralizan TNF soluble y de membrana. Eficaces para inducción y mantenimiento. Infliximab: respuesta en 65-70%, remisión en 35-40% a semana 8.
Anti-integrinas:
- Vedolizumab (IV/SC): Anticuerpo anti-α4β7 integrina. Selectivo intestinal (bloquea la migración de linfocitos T al tejido intestinal sin inmunosupresión sistémica). Perfil de seguridad favorable. Respuesta más lenta.
Anti-IL-12/23:
- Ustekinumab: Anticuerpo anti-subunidad p40 (compartida por IL-12 e IL-23). Aprobado para CU moderada-severa.
Inhibidores de JAK (moléculas pequeñas, vía oral):
- Tofacitinib: Inhibidor pan-JAK (JAK1/3). Inicio de acción rápido. Riesgo de herpes zóster, eventos tromboembólicos y cardiovasculares (monitoreo).
- Upadacitinib: Inhibidor selectivo de JAK1. Alta eficacia en inducción y mantenimiento.
Colectomía
Indicada en:
- Brote agudo severo refractario (megacolon tóxico, perforación, hemorragia masiva) → colectomía subtotal de urgencia.
- Fracaso de tratamiento médico máximo.
- Displasia o cáncer colorrectal.
- Procedimiento: Proctocolectomía restaurativa con reservorio ileoanal (pouch en J), que permite continencia y evacuación transanal.
Vigilancia de Cáncer Colorrectal
El riesgo de cáncer colorrectal aumenta con la duración de la enfermedad y la extensión de la colitis:
- Iniciar vigilancia colonoscópica 8-10 años después del diagnóstico en pancolitis (E3) y colitis izquierda (E2).
- Cromoendoscopia (índigo carmín o azul de metileno) con biopsias dirigidas es superior a las biopsias aleatorias convencionales para detección de displasia.
- Frecuencia: Cada 1-3 años según factores de riesgo (CEP concomitante, antecedente familiar de CCR, estenosis, pseudopólipos extensos).
- La presencia de CEP aumenta el riesgo 4-5 veces: vigilancia anual desde el diagnóstico.
Encuentra especialistas en gastroenterologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar
Colitis: Tipos, Síntomas y Tratamiento de la Inflamación Intestinal
La colitis afecta al 20% de mexicanos. Conoce los diferentes tipos, síntomas y cuándo consultar a un gastroenterólogo.

Gastritis Crónica: Síntomas, Causas y Tratamiento con Gastroenterólogo
Todo sobre gastritis crónica: síntomas, causas (H. pylori), tratamiento y cambios en la alimentación. Aprende cuándo consultar a un gastroenterólogo.
Hígado Graso (MASLD): Causas, Progresión y Prevención de Cirrosis
MASLD (antes NAFLD): nueva nomenclatura, fisiopatología de múltiples hits, diagnóstico con FibroScan y scores no invasivos, y tratamiento con pérdida de peso, GLP-1 RA y resmetirom.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en gastroenterologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas