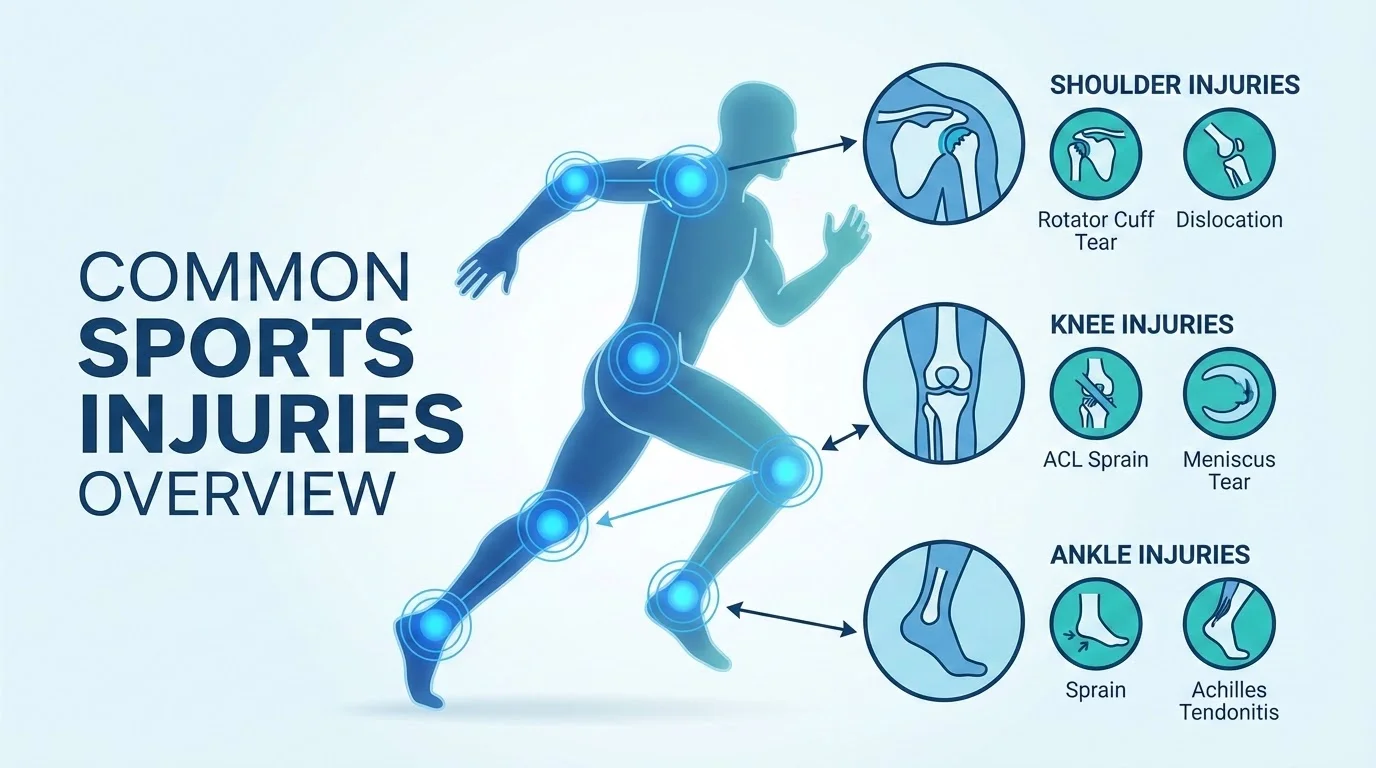
Lesiones Deportivas Comunes: Prevención, Síntomas y Tratamiento
Descubre las lesiones deportivas más frecuentes, sus síntomas, tratamientos ortopédicos y cómo prevenirlas. Guía completa para atletas y deportistas.
La práctica deportiva ofrece innumerables beneficios para la salud física y mental, pero también conlleva el riesgo de sufrir lesiones musculoesqueléticas. Según estudios recientes, el fútbol representa el 39% de las lesiones deportivas quirúrgicas, seguido por otros deportes de alto impacto. Comprender las lesiones más comunes, sus síntomas y opciones de tratamiento es fundamental para cualquier persona activa que desee mantener un estilo de vida saludable y prevenir complicaciones a largo plazo.
Las lesiones deportivas pueden afectar a atletas de todos los niveles, desde principiantes hasta profesionales. La buena noticia es que muchas de estas lesiones se pueden prevenir con el entrenamiento adecuado, técnicas correctas y el equipo apropiado. Cuando ocurren, un ortopedista especializado puede proporcionar el diagnóstico y tratamiento necesarios para una recuperación completa.
¿Qué son las Lesiones Deportivas?

Las lesiones deportivas son daños que ocurren en el aparato locomotor durante la práctica de actividad física o deportiva. Pueden afectar diferentes estructuras del cuerpo, incluyendo:
- Huesos: fracturas, fisuras, fracturas por estrés
- Músculos: desgarros, distensiones, calambres
- Ligamentos: esguinces, roturas
- Tendones: tendinitis, rupturas
- Articulaciones: luxaciones, daño del cartílago
- Meniscos: desgarros meniscales
La traumatología deportiva es la rama de la ortopedia que se especializa en el diagnóstico, tratamiento y prevención de estas lesiones. Los especialistas trabajan en estrecha colaboración con fisioterapeutas para desarrollar programas de rehabilitación personalizados que ayuden a los pacientes a recuperar la fuerza, flexibilidad y función óptimas.
Lesiones Deportivas Más Comunes
1. Esguinces de Tobillo
El esguince de tobillo es una de las lesiones deportivas más frecuentes, especialmente en deportes que implican saltos, carreras o cambios rápidos de dirección como el baloncesto, fútbol y voleibol.
Características principales:
- Estiramiento o desgarro de los ligamentos del tobillo
- Mayor incidencia en el ligamento lateral externo
- Puede clasificarse en grados I, II o III según severidad
- Inflamación inmediata y dolor al apoyar el pie
2. Lesiones del Ligamento Cruzado Anterior (LCA)
El ligamento cruzado anterior es una de las estructuras más importantes de la rodilla, y su lesión es particularmente común en deportes que requieren paradas bruscas o cambios de dirección repentinos.
Deportes de mayor riesgo:
- Fútbol y fútbol americano
- Baloncesto
- Esquí
- Gimnasia
Mecanismo de lesión:
- Cambio súbito de dirección
- Detención brusca al correr
- Aterrizaje incorrecto tras un salto
- Contacto directo en la rodilla
3. Lesiones Meniscales
Los meniscos son estructuras de cartílago que actúan como amortiguadores en la rodilla. Las lesiones de menisco ocurren frecuentemente cuando se realiza una torsión forzada de la rodilla con el pie firmemente plantado.
Factores de riesgo:
- Movimientos de rotación con carga
- Flexión profunda de la rodilla
- Deportes de contacto
- Edad (degeneración del cartílago)
4. Tendinitis
La tendinitis es la inflamación de un tendón causada por movimientos repetitivos. Puede afectar cualquier parte del cuerpo, pero es especialmente común en:
- Hombro: tendinitis del manguito rotador
- Codo: epicondilitis o "codo de tenista"
- Rodilla: tendinitis rotuliana o "rodilla del saltador"
- Tobillo: tendinitis de Aquiles
5. Desgarros Musculares
Los desgarros o distensiones musculares ocurren cuando las fibras musculares se estiran más allá de su capacidad o se rompen. Son especialmente comunes en:
- Isquiotibiales: parte posterior del muslo
- Cuádriceps: parte frontal del muslo
- Pantorrilla: gemelos y sóleo
- Ingle: músculos aductores
Clasificación por severidad:
- Grado I: Estiramiento leve, pocas fibras dañadas
- Grado II: Desgarro parcial, dolor y debilidad moderada
- Grado III: Rotura completa del músculo, incapacidad funcional
6. Fracturas por Estrés
Las fracturas por estrés son pequeñas fisuras en el hueso causadas por estrés repetitivo y sobrecarga. Son particularmente comunes en corredores y atletas que participan en deportes de impacto.
Ubicaciones más frecuentes:
- Tibia (espinilla)
- Metatarsianos del pie
- Huesos del tarso (pie)
- Fémur
7. Fascitis Plantar
La fascitis plantar es la inflamación de la banda gruesa de tejido que recorre la planta del pie, conectando el talón con los dedos. Es especialmente común en corredores y personas que realizan actividades con impacto repetitivo.
8. Luxaciones
Una luxación ocurre cuando los extremos de los huesos se desplazan de su posición normal en una articulación. Las más comunes en el deporte son:
- Hombro: la articulación que se luxa con mayor frecuencia
- Dedos: en deportes de pelota
- Rótula: en movimientos de torsión de rodilla
- Codo: en caídas con brazo extendido
9. Síndrome del Túnel Carpiano
El síndrome del túnel carpiano puede desarrollarse en deportes que requieren movimientos repetitivos de la muñeca, como ciclismo, levantamiento de pesas o deportes de raqueta.
Síntomas de Lesiones Deportivas

Aunque cada tipo de lesión tiene características específicas, existen síntomas comunes que deben alertar sobre la necesidad de atención médica:
Síntomas Agudos (inmediatos)
- Dolor súbito e intenso en el momento de la lesión
- Inflamación visible en la zona afectada
- Incapacidad para soportar peso o usar la extremidad
- Deformidad visible en la articulación o extremidad
- Sensación de chasquido o desgarro
- Hematoma o coloración anormal de la piel
- Pérdida de movilidad de la articulación
Síntomas Crónicos (por uso excesivo)
- Dolor que aumenta gradualmente con el tiempo
- Molestias durante o después de la actividad
- Rigidez matutina en la zona afectada
- Debilidad progresiva
- Disminución del rendimiento deportivo
- Dolor que no mejora con reposo
Señales de Alarma que Requieren Atención Inmediata
- Dolor severo que no mejora con analgésicos
- Deformidad evidente en hueso o articulación
- Incapacidad total para mover o usar la extremidad
- Entumecimiento u hormigueo persistente
- Cambio de color (palidez o coloración azulada)
- Fiebre asociada a la lesión
- Inestabilidad articular marcada
Causas y Factores de Riesgo
Causas Principales
1. Traumatismos Agudos
- Impactos directos o colisiones
- Caídas
- Movimientos bruscos o mal ejecutados
- Fuerzas de torsión excesivas
2. Uso Excesivo (Sobrecarga)
- Entrenamiento excesivo sin periodos de descanso
- Técnica inadecuada en la ejecución de movimientos
- Incrementos repentinos en intensidad o volumen
- Movimientos repetitivos prolongados
3. Falta de Acondicionamiento
- Calentamiento insuficiente
- Músculos débiles o desequilibrados
- Falta de flexibilidad
- Mala condición cardiovascular
Factores de Riesgo
Factores Intrínsecos (propios del individuo):
- Edad: tanto jóvenes como adultos mayores tienen mayor riesgo
- Sexo: algunas lesiones son más comunes en un género (ejemplo: lesiones de LCA más frecuentes en mujeres)
- Anatomía individual: alineación de piernas, forma del pie
- Lesiones previas: aumentan el riesgo de relesión
- Flexibilidad limitada
- Desequilibrios musculares
- Sobrepeso u obesidad
Factores Extrínsecos (externos):
- Equipo inadecuado: calzado deportivo desgastado o inapropiado
- Superficie de juego: terrenos irregulares o muy duros
- Condiciones ambientales: frío extremo, humedad
- Carga de entrenamiento: volumen e intensidad excesivos
- Técnica deportiva deficiente
- Falta de equipamiento de protección
Factores Modificables:
- Estado de forma física
- Técnica deportiva
- Equipamiento utilizado
- Programa de entrenamiento
- Descanso y recuperación
- Nutrición e hidratación
Diagnóstico de Lesiones Deportivas

El diagnóstico preciso es fundamental para establecer el tratamiento adecuado. Un traumatólogo deportivo o ortopedista realizará una evaluación completa que incluye:
Evaluación Clínica
Historia Clínica:
- Mecanismo de lesión (cómo ocurrió)
- Momento de aparición de los síntomas
- Actividades que agravan o alivian el dolor
- Lesiones previas
- Nivel de actividad física habitual
Exploración Física:
- Inspección: búsqueda de inflamación, deformidades, hematomas
- Palpación: identificación de puntos dolorosos, crepitación
- Movilidad: evaluación del rango de movimiento activo y pasivo
- Pruebas específicas: maniobras especiales según la lesión sospechada
- Evaluación de fuerza: comparación con el lado no lesionado
- Pruebas de estabilidad: especialmente en lesiones articulares
Estudios de Imagen
Radiografías:
- Primeras en solicitarse para evaluar huesos
- Identifican fracturas, luxaciones, deformidades
- Útiles para valorar alineación articular
Resonancia Magnética (RM):
- Estándar de oro para tejidos blandos
- Visualiza ligamentos, tendones, músculos, cartílago
- Esencial en lesiones de rodilla, hombro
- No utiliza radiación
Tomografía Computarizada (TC):
- Mayor detalle óseo que las radiografías
- Útil en fracturas complejas
- Planificación quirúrgica
Ecografía Musculoesquelética:
- Evaluación dinámica de tendones y músculos
- Guía para infiltraciones
- No invasiva, sin radiación
- Menos costosa que RM
Estudios Adicionales:
- Electromiografía: evaluación de nervios y músculos
- Artroscopia diagnóstica: visualización directa de la articulación
- Análisis de laboratorio: en casos de infección o inflamación
Tratamiento de Lesiones Deportivas
El tratamiento varía según el tipo y severidad de la lesión, pero generalmente sigue un enfoque escalonado desde medidas conservadoras hasta intervención quirúrgica cuando es necesario.
Tratamiento Inicial: Protocolo RICE
El método RICE (por sus siglas en inglés: Rest, Ice, Compression, Elevation) es el tratamiento de primera línea para la mayoría de las lesiones agudas:
R - Reposo (Rest):
- Evitar actividades que causen dolor
- Proteger la zona lesionada de mayor daño
- No significa inmovilización total prolongada
I - Hielo (Ice):
- Aplicar durante 15-20 minutos cada 2-3 horas
- Usar una barrera (toalla) entre hielo y piel
- Efectivo las primeras 48-72 horas
- Reduce inflamación y dolor
C - Compresión (Compression):
- Vendaje elástico para controlar inflamación
- No debe estar tan apretado que corte circulación
- Retirar si aumenta dolor o aparece entumecimiento
E - Elevación (Elevation):
- Elevar la extremidad por encima del nivel del corazón
- Facilita el drenaje y reduce inflamación
- Especialmente útil durante el reposo
Nota moderna: Algunos especialistas ahora recomiendan el protocolo POLICE (Protection, Optimal Loading, Ice, Compression, Elevation) que enfatiza la carga óptima en lugar del reposo completo.
Tratamiento Conservador (No Quirúrgico)
Medicamentos:
- Analgésicos: paracetamol para el dolor
- AINEs: ibuprofeno, naproxeno (reducen inflamación y dolor)
- Relajantes musculares: en casos de espasmos
- Aplicaciones tópicas: geles, parches antiinflamatorios
Inmovilización:
- Férulas o ortesis: limitan movimiento, permiten cicatrización
- Botas ortopédicas: para lesiones de tobillo o pie
- Cabestrillos: inmovilización de hombro o brazo
- Rodilleras: soporte y protección
Fisioterapia y Rehabilitación:
La rehabilitación es crucial para la recuperación completa y prevención de recaídas. Incluye:
- Terapia manual: movilizaciones, masaje terapéutico
- Ejercicios terapéuticos: fortalecimiento progresivo
- Estiramientos: mejora de flexibilidad
- Propiocepción: recuperación del equilibrio y coordinación
- Modalidades físicas: ultrasonido, electroterapia, láser
- Entrenamiento funcional: retorno gradual al deporte
Procedimientos Mínimamente Invasivos:
- Infiltraciones guiadas por ecografía: corticoides, ácido hialurónico
- Plasma rico en plaquetas (PRP): terapia regenerativa
- Proloterapia: estimulación de reparación de tejidos
Tratamiento Quirúrgico
La cirugía está indicada cuando el tratamiento conservador falla o en lesiones severas que requieren reparación inmediata:
Indicaciones Comunes:
- Roturas completas de ligamentos (especialmente LCA)
- Fracturas desplazadas o inestables
- Luxaciones recurrentes
- Lesiones meniscales específicas
- Rupturas tendinosas completas
- Lesiones que no responden a tratamiento conservador
Técnicas Quirúrgicas:
Artroscopia:
- Cirugía mínimamente invasiva
- Pequeñas incisiones (portales)
- Cámara y instrumentos especializados
- Menos dolor postoperatorio
- Recuperación más rápida
- Común en rodilla, hombro, tobillo
Cirugía Abierta:
- Necesaria en casos complejos
- Mejor visualización y acceso
- Reparaciones extensas
- Fracturas complejas
Reconstrucciones:
- Reconstrucción de LCA con injerto
- Reparación del manguito rotador
- Estabilización de luxaciones recurrentes
Tiempo de Recuperación Post-Quirúrgica:
- Artroscopia simple: 2-6 semanas
- Reconstrucción de LCA: 6-9 meses
- Reparación manguito rotador: 4-6 meses
- Fracturas: 6-12 semanas (según ubicación y severidad)
Programa de Retorno al Deporte
El retorno seguro a la actividad deportiva requiere un programa estructurado:
Fase 1 - Recuperación de Movilidad (Semanas 1-4):
- Control de dolor e inflamación
- Recuperación del rango de movimiento
- Prevención de rigidez
Fase 2 - Fortalecimiento Inicial (Semanas 4-8):
- Ejercicios isométricos
- Fortalecimiento gradual
- Inicio de actividades de bajo impacto
Fase 3 - Fortalecimiento Avanzado (Semanas 8-12):
- Ejercicios de resistencia progresiva
- Entrenamiento de propiocepción
- Ejercicios específicos del deporte
Fase 4 - Retorno al Deporte (Semanas 12+):
- Entrenamiento deportivo específico
- Aumento gradual de intensidad
- Participación completa cuando se cumplan criterios
Criterios para Retorno Seguro:
- Ausencia de dolor con actividades
- Rango de movimiento completo
- Fuerza >90% del lado no lesionado
- Pruebas funcionales superadas
- Confianza psicológica restaurada
- Autorización médica
Prevención de Lesiones Deportivas
La prevención es la mejor estrategia para evitar lesiones. Implementar medidas preventivas puede reducir significativamente el riesgo:
Calentamiento Adecuado
Un calentamiento apropiado prepara el cuerpo para la actividad física:
Componentes del Calentamiento (10-15 minutos):
- Actividad aeróbica ligera (5-10 min): trote suave, ciclismo
- Movilidad articular: movimientos circulares de articulaciones principales
- Estiramientos dinámicos: movimientos controlados que aumentan rango
- Activación muscular: ejercicios específicos para músculos clave
- Ejercicios específicos del deporte: gestos deportivos a intensidad progresiva
Beneficios del Calentamiento:
- Aumento de temperatura muscular y corporal
- Mejora de la elasticidad muscular
- Incremento del flujo sanguíneo
- Preparación neuromuscular
- Mejora del rendimiento
Técnica Correcta
Aprender y mantener la técnica adecuada es fundamental:
- Instrucción profesional: entrenador o instructor calificado
- Corrección constante: revisión periódica de la técnica
- Progresión gradual: dominar fundamentos antes de avanzar
- Videoanálisis: identificar errores técnicos
- Práctica deliberada: repetición consciente de movimientos correctos
Equipamiento Apropiado
El equipo adecuado protege y previene lesiones:
Calzado Deportivo:
- Específico para cada deporte
- Adecuado al tipo de pie (arco, pronación)
- Buen estado (reemplazar cada 500-800 km en corredores)
- Amortiguación apropiada
- Talla correcta
Equipamiento de Protección:
- Cascos (ciclismo, deportes de contacto)
- Protectores bucales (deportes de contacto)
- Coderas y rodilleras
- Espinilleras (fútbol)
- Muñequeras (deportes de raqueta)
- Protección ocular cuando necesario
Superficie de Entrenamiento:
- Preferir superficies uniformes y con amortiguación
- Evitar terrenos muy irregulares o muy duros
- Alternar superficies para reducir impacto repetitivo
Acondicionamiento Físico
Mantener una buena condición física reduce el riesgo de lesiones:
Fortalecimiento Muscular:
- Entrenamiento de fuerza 2-3 veces por semana
- Trabajo de grupos musculares principales
- Atención a músculos estabilizadores
- Corrección de desequilibrios musculares
- Core fuerte (abdomen, espalda baja)
Flexibilidad:
- Estiramientos estáticos después del ejercicio
- Yoga o pilates complementario
- Movilidad articular regular
- Liberación miofascial (foam rolling)
Equilibrio y Propiocepción:
- Ejercicios en superficies inestables
- Entrenamiento unipodal
- Ejercicios específicos tras lesiones de tobillo o rodilla
Planificación del Entrenamiento
Una planificación inteligente previene el sobreuso:
Principios Clave:
- Regla del 10%: no aumentar volumen/intensidad más de 10% semanal
- Periodización: alternar periodos de carga y recuperación
- Descanso adecuado: mínimo 1-2 días de descanso semanal
- Sueño suficiente: 7-9 horas para recuperación óptima
- Variedad: alternar tipos de entrenamiento (cross-training)
- Escuchar al cuerpo: reducir carga si aparece dolor o fatiga excesiva
Nutrición e Hidratación:
- Dieta balanceada rica en nutrientes
- Proteína adecuada para reparación muscular
- Carbohidratos para energía
- Hidratación antes, durante y después del ejercicio
- Consideración de suplementos si hay déficits (vitamina D, calcio)
Programas de Prevención Específicos
Existen programas estructurados que han demostrado reducir lesiones:
Programa FIFA 11+:
- Diseñado para prevenir lesiones en fútbol
- 15 minutos como calentamiento
- Reduce lesiones hasta 30-50%
- Aplicable a otros deportes
Programas de Prevención de Lesiones de LCA:
- Enfocados en técnica de aterrizaje
- Fortalecimiento de isquiotibiales
- Entrenamiento neuromuscular
- Especialmente importante en mujeres jóvenes
Cuándo Consultar a un Ortopedista
Saber cuándo buscar atención médica especializada puede marcar la diferencia en el resultado:
Consulta Inmediata (Urgencia)
Busque atención médica inmediata si presenta:
- Deformidad evidente en hueso o articulación
- Incapacidad para soportar peso o usar la extremidad
- Dolor severo que no responde a analgésicos comunes
- Inflamación masiva que aparece rápidamente
- Sensación de inestabilidad articular marcada
- Entumecimiento u hormigueo persistente
- Cambios de coloración (palidez, coloración azulada)
- Sensación de "chasquido" o "desgarro" durante la lesión
- Fiebre asociada a la lesión
Consulta en 24-48 Horas
Programe una cita pronto si experimenta:
- Dolor que interfiere con actividades diarias
- Inflamación persistente después de 48 horas
- Movilidad significativamente limitada
- Dolor nocturno que interrumpe el sueño
- Sin mejoría después de 3-5 días de tratamiento RICE
- Lesión recurrente en la misma zona
- Incertidumbre sobre la gravedad de la lesión
Evaluación No Urgente
Considere una consulta programada para:
- Dolor crónico que persiste semanas o meses
- Disminución del rendimiento deportivo sin causa aparente
- Dolor que aparece de forma gradual y empeora con actividad
- Evaluación pre-participación para deportistas de alto nivel
- Asesoramiento sobre prevención si ha tenido lesiones previas
- Segunda opinión sobre tratamiento propuesto
- Planificación de retorno al deporte después de lesión
Lo que Puede Esperar en la Consulta
Durante su visita al ortopedista:
- Historia clínica detallada: el médico preguntará sobre el mecanismo de lesión, síntomas, historial médico
- Exploración física completa: evaluación de la zona afectada y comparación con el lado sano
- Pruebas diagnósticas: pueden solicitarse radiografías, resonancia, ecografía según el caso
- Discusión del diagnóstico: explicación clara de la lesión y su gravedad
- Plan de tratamiento: opciones conservadoras y quirúrgicas cuando aplique
- Pronóstico: tiempo estimado de recuperación y expectativas realistas
- Instrucciones: qué hacer y qué evitar durante la recuperación
¿Buscas un ortopedista especializado en medicina deportiva?
Si has sufrido una lesión deportiva o quieres prevenir futuras lesiones, encuentra especialistas certificados en traumatología deportiva en tu ciudad:
Preguntas Frecuentes sobre Lesiones Deportivas
¿Cuánto tiempo debo esperar antes de volver a hacer deporte después de una lesión?
El tiempo de retorno depende completamente del tipo y severidad de la lesión. Para lesiones leves como esguinces grado I o distensiones musculares menores, puede ser de 1-2 semanas. Lesiones moderadas como esguinces grado II pueden requerir 4-6 semanas. Lesiones severas como ruptura de LCA pueden necesitar 6-12 meses de rehabilitación.
Lo más importante es no apresurarse. Volver demasiado pronto aumenta significativamente el riesgo de re-lesión, que generalmente es más grave que la lesión original. Siga siempre las recomendaciones de su ortopedista y fisioterapeuta, y asegúrese de cumplir todos los criterios de retorno al deporte antes de reanudar la actividad completa.
¿Es necesario aplicar hielo o calor en una lesión deportiva?
Durante las primeras 48-72 horas después de una lesión aguda, el hielo es la mejor opción. El frío ayuda a reducir la inflamación, controlar el dolor y limitar el sangrado interno al contraer los vasos sanguíneos. Aplíquelo durante 15-20 minutos cada 2-3 horas, siempre con una barrera (toalla) entre el hielo y la piel para evitar quemaduras por frío.
El calor, por otro lado, es beneficioso para lesiones crónicas o después de la fase aguda (después de 72 horas). El calor aumenta el flujo sanguíneo, relaja los músculos tensos y puede aliviar el dolor en condiciones como tendinitis crónica o rigidez muscular. Nunca aplique calor en una lesión aguda reciente, ya que aumentará la inflamación.
Una regla simple: hielo para lesiones agudas (frescas), calor para problemas crónicos o previo a la actividad en lesiones en proceso de recuperación.
¿Las lesiones deportivas siempre requieren cirugía?
No, la mayoría de las lesiones deportivas se pueden tratar exitosamente sin cirugía. De hecho, el enfoque conservador (no quirúrgico) es siempre la primera opción cuando es viable. Tratamientos como reposo modificado, fisioterapia, medicamentos antiinflamatorios y rehabilitación estructurada son efectivos para la gran mayoría de las lesiones.
La cirugía se reserva para casos específicos como:
- Roturas completas de ligamentos importantes (especialmente LCA en atletas activos)
- Fracturas desplazadas o inestables
- Lesiones que no responden al tratamiento conservador después de un período apropiado
- Luxaciones recurrentes que causan inestabilidad
- Daño estructural severo que no puede sanar por sí solo
Incluso cuando la cirugía es necesaria, las técnicas modernas como la artroscopia son mínimamente invasivas, con recuperación más rápida y menos complicaciones que las cirugías abiertas tradicionales.
¿Cómo puedo prevenir lesiones si soy un atleta recreativo de fin de semana?
Los "guerreros de fin de semana" que son sedentarios durante la semana pero muy activos los fines de semana tienen un riesgo particularmente alto de lesiones. Para prevenirlas:
Durante la semana:
- Mantenga algún nivel de actividad física regular (caminar, ejercicios en casa)
- Realice ejercicios de fortalecimiento 2-3 veces por semana
- Trabaje en flexibilidad y movilidad
- Duerma adecuadamente y mantenga una buena nutrición
Los fines de semana:
- Haga un calentamiento adecuado de al menos 10-15 minutos
- No intente "compensar" toda la semana en una sesión
- Aumente gradualmente la intensidad y duración de su actividad
- Escuche a su cuerpo y descanse cuando sea necesario
- Use equipo apropiado y en buen estado
- Considere actividades de menor impacto si tiene factores de riesgo
La clave es la consistencia: es mucho mejor hacer 30 minutos de actividad moderada la mayoría de los días que intentar sesiones intensas esporádicas.
¿Debo usar rodilleras, tobilleras u otros soportes al hacer deporte?
El uso de ortesis (soportes) deportivos depende de varios factores:
Cuándo SÍ usar soportes:
- Durante la recuperación de una lesión reciente
- Si tiene historial de lesiones recurrentes (ejemplo: esguinces de tobillo repetidos)
- Retorno gradual al deporte después de una lesión
- Inestabilidad articular diagnosticada
- Recomendación específica de su médico u ortopedista
Cuándo NO son necesarios:
- Como "prevención" sin historial de lesiones (no hay evidencia sólida de beneficio)
- Si causan incomodidad o alteran su mecánica normal
- Como sustituto del fortalecimiento muscular adecuado
Consideraciones importantes:
- Los soportes no reemplazan el fortalecimiento muscular
- El uso prolongado sin necesidad puede causar dependencia y debilidad
- Deben ajustarse correctamente para ser efectivos
- Algunos deportes tienen restricciones sobre el equipamiento permitido
Consulte con un especialista en ortopedia deportiva para determinar si necesita usar soportes y qué tipo sería más apropiado para su situación específica.
Fuentes consultadas:
- Mayo Clinic Health System - Sports Injuries
- MedlinePlus - Sports Injuries
- Advansur Traumatología - Lesiones Deportivas Comunes
- Apollo Hospitals - Common Sports Injuries: Prevention, Treatment and Recovery
- Revista Mexicana de Ortopedia - Lesiones deportivas quirúrgicas: experiencia de 235 casos
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
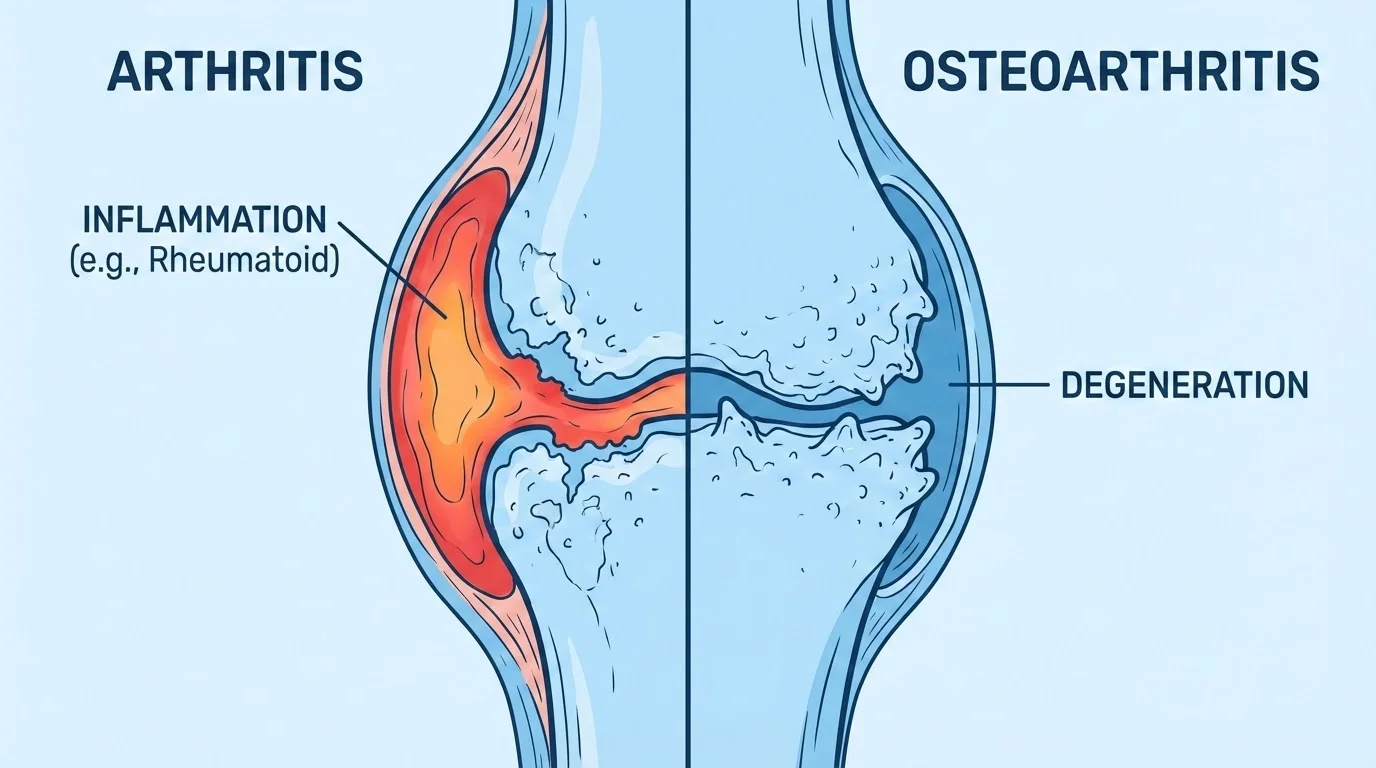
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas