
Control Prenatal: Guía Completa de Seguimiento del Embarazo
Guía completa de control prenatal según la NOM-007-SSA2 mexicana: calendario de consultas, estudios de laboratorio por trimestre, ultrasonidos, tamizaje de diabetes gestacional, signos de alarma y vacunación.
Importancia del Control Prenatal en México

El control prenatal es la vigilancia médica sistemática del embarazo que tiene como objetivos prevenir, diagnosticar y tratar oportunamente las complicaciones obstétricas, reducir la morbimortalidad materna y perinatal, y preparar a la mujer para el parto, la lactancia y la crianza. En México, la NOM-007-SSA2-2016 establece los lineamientos mínimos de atención durante el embarazo, parto y puerperio.
A pesar de los avances, México registra una razón de mortalidad materna de aproximadamente 30 por 100,000 nacidos vivos, con la preeclampsia/eclampsia y la hemorragia obstétrica como principales causas. Un control prenatal adecuado puede prevenir hasta el 50% de estas muertes mediante la identificación temprana de factores de riesgo y la intervención oportuna.
Clasificación de riesgo obstétrico
Desde la primera consulta, el embarazo se clasifica como:
- Bajo riesgo: Sin antecedentes patológicos ni factores de riesgo identificables
- Alto riesgo: Presencia de factores como edad extrema (<15 o >35 años), multiparidad (>5 gestas), antecedente de preeclampsia, diabetes pregestacional, cardiopatía, nefropatía, isoinmunización Rh, embarazo múltiple, obesidad mórbida, entre otros
Primera Consulta Prenatal
La primera consulta debe realizarse idealmente antes de las 12 semanas de gestación e incluye:
Historia clínica completa
- Antecedentes ginecoobstétricos: gestas previas, paridad, vía de nacimiento, complicaciones (preeclampsia, diabetes gestacional, parto pretérmino, pérdidas gestacionales), peso de recién nacidos previos
- Antecedentes patológicos personales y familiares
- Medicamentos actuales, alergias, hábitos (tabaco, alcohol, drogas)
- Fecha de última menstruación (FUM) para cálculo de edad gestacional y fecha probable de parto (regla de Naegele: FUM + 7 días - 3 meses + 1 año)
Exploración física
- Peso, talla, IMC, presión arterial basal
- Exploración mamaria
- Especuloscopia y Papanicolaou (si no se ha realizado en el último año)
- Biometría fetal por ultrasonido (la longitud cráneo-rabadilla entre semanas 7-13 es el parámetro más preciso para determinar edad gestacional)
Estudios de laboratorio iniciales
- Biometría hemática completa: Detección de anemia (hemoglobina <11 g/dL en primer y tercer trimestre, <10.5 g/dL en segundo trimestre)
- Grupo sanguíneo y Rh: Identificar Rh negativo para prevención de isoinmunización (inmunoglobulina anti-D a las 28 semanas y postparto)
- Glucosa en ayuno: >92 mg/dL sugiere diabetes gestacional desde el primer trimestre (criterios IADPSG)
- Examen general de orina y urocultivo: Detección de bacteriuria asintomática (presente en 5-10%, sin tratamiento evoluciona a pielonefritis en 20-40%)
- VDRL/RPR: Tamizaje de sífilis (tratamiento oportuno previene sífilis congénita)
- VIH (ELISA): Tamizaje obligatorio; el tratamiento antirretroviral reduce la transmisión vertical de 25% a <1%
- Hepatitis B (HBsAg): Para profilaxis neonatal en madres positivas
- Toxoplasma IgG/IgM: Identificar susceptibilidad (IgG negativa) para medidas preventivas
Suplementación

Ácido fólico
La suplementación con ácido fólico 400 mcg/día debe iniciarse idealmente 3 meses antes de la concepción y mantenerse durante el primer trimestre para prevenir defectos del tubo neural (anencefalia, espina bífida). En mujeres con antecedente de hijo con defecto del tubo neural, diabetes pregestacional u uso de antiepilépticos, la dosis se incrementa a 4-5 mg/día.
Hierro
- Hierro elemental 30-60 mg/día como profilaxis en embarazadas sin anemia
- 120-180 mg/día en caso de anemia ferropénica confirmada
- Preferiblemente sulfato ferroso o fumarato ferroso, tomado con jugo cítrico (vitamina C mejora absorción) y separado de lácteos, café y antiácidos
Otras suplementaciones
- Calcio: 1,000-1,500 mg/día, especialmente en mujeres con bajo consumo. La OMS recomienda suplementación de calcio en poblaciones con baja ingesta para reducir el riesgo de preeclampsia
- Vitamina D: 600-1,000 UI/día
- Yodo: 220-250 mcg/día (si no se consume sal yodada)
Calendario de Consultas por Trimestre
Primer trimestre (semanas 1-13)
- Consulta inicial con evaluación completa (descrita arriba)
- Ultrasonido 11-14 semanas: Medición de translucencia nucal (TN), hueso nasal, ductus venoso y flujo tricuspídeo para tamizaje de aneuploidías (trisomía 21, 18, 13)
- Tamiz combinado de primer trimestre: TN + PAPP-A + beta-hCG libre (tasa de detección del 90% para síndrome de Down con tasa de falsos positivos del 5%)
Segundo trimestre (semanas 14-27)
- Consultas mensuales con medición de peso, presión arterial, altura uterina y frecuencia cardíaca fetal (audible con Doppler desde semana 12, con Pinard desde semana 20)
- Ultrasonido estructural (18-22 semanas): Evaluación anatómica fetal detallada (cerebro, cara, corazón, columna, extremidades, riñones, estómago, inserción de cordón), localización placentaria, estimación de líquido amniótico y longitud cervical
- Curva de tolerancia a la glucosa oral 75 g (CTOG) a las 24-28 semanas: Tamizaje de diabetes gestacional. Criterios IADPSG: ayuno >=92 mg/dL, 1 hora >=180 mg/dL, 2 horas >=153 mg/dL. Un solo valor alterado establece el diagnóstico
- Biometría hemática de control (descartar anemia del segundo trimestre)
- Inmunoglobulina anti-D a las 28 semanas en mujeres Rh negativo con Coombs indirecto negativo
Tercer trimestre (semanas 28-40)
- Consultas cada 2 semanas hasta la semana 36, luego semanales
- Ultrasonido de crecimiento (32-34 semanas): Estimación de peso fetal, circunferencia cefálica y abdominal, longitud de fémur, índice de líquido amniótico, presentación fetal
- Cultivo vaginal y rectal para Streptococcus del grupo B (SGB) a las 35-37 semanas: Profilaxis antibiótica intraparto con penicilina G en portadoras
- Monitoreo de movimientos fetales: La madre debe percibir al menos 10 movimientos en 2 horas
- Evaluación de presentación fetal: Si hay presentación pélvica después de la semana 36, considerar versión cefálica externa
- Prueba sin estrés (PSS/cardiotocografía) a partir de la semana 36-38 en embarazos de alto riesgo
Signos de Alarma
Toda embarazada debe conocer los signos que requieren atención médica inmediata:
- Cefalea intensa y persistente: Puede indicar preeclampsia (junto con edema facial, fosfenos, acúfenos, epigastralgia)
- Presión arterial >=140/90 mmHg: Hipertensión gestacional o preeclampsia
- Sangrado vaginal: Primer trimestre (amenaza de aborto, embarazo ectópico), segundo/tercer trimestre (placenta previa, desprendimiento prematuro de placenta normoinserta)
- Salida de líquido transvaginal: Sospecha de ruptura prematura de membranas (RPM); riesgo de infección y prematurez
- Disminución o ausencia de movimientos fetales: Requiere evaluación con cardiotocografía y ultrasonido
- Contracciones uterinas regulares antes de la semana 37: Amenaza de parto pretérmino
- Fiebre: infección urinaria, corioamnionitis u otra infección
- Edema de rápida aparición: Especialmente facial y de manos, sugiere preeclampsia
Vacunación en el Embarazo
- Influenza: Una dosis de vacuna inactivada en cualquier trimestre (obligatoria según el esquema mexicano durante temporada invernal)
- Tdap (tétanos, difteria y pertussis acelular): Una dosis entre las semanas 27-36 de cada embarazo, para transferencia de anticuerpos maternos contra pertussis al recién nacido
- COVID-19: Vacunación recomendada en cualquier trimestre
- Contraindicadas: Vacunas de virus vivos (triple viral SRP, varicela, fiebre amarilla)
Preparación para el Parto
El control prenatal incluye preparación integral para el nacimiento:
- Elaboración de plan de parto (respetando la autonomía de la paciente)
- Educación sobre signos de trabajo de parto verdadero (contracciones regulares, progresivas, con borramiento y dilatación cervical)
- Información sobre opciones de analgesia (neuroaxial como estándar de oro)
- Promoción de la lactancia materna (consejería desde el tercer trimestre)
- Preparación emocional y detección de factores de riesgo para depresión postparto (escala de Edimburgo)
Encuentra especialistas en ginecologia-y-obstetricia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Infertilidad: Causas, Cuándo Consultar y Opciones de Tratamiento en México
¿Dificultad para embarazarte? Conoce las causas de infertilidad femenina y masculina, cuándo consultar al especialista y las opciones de tratamiento en México.
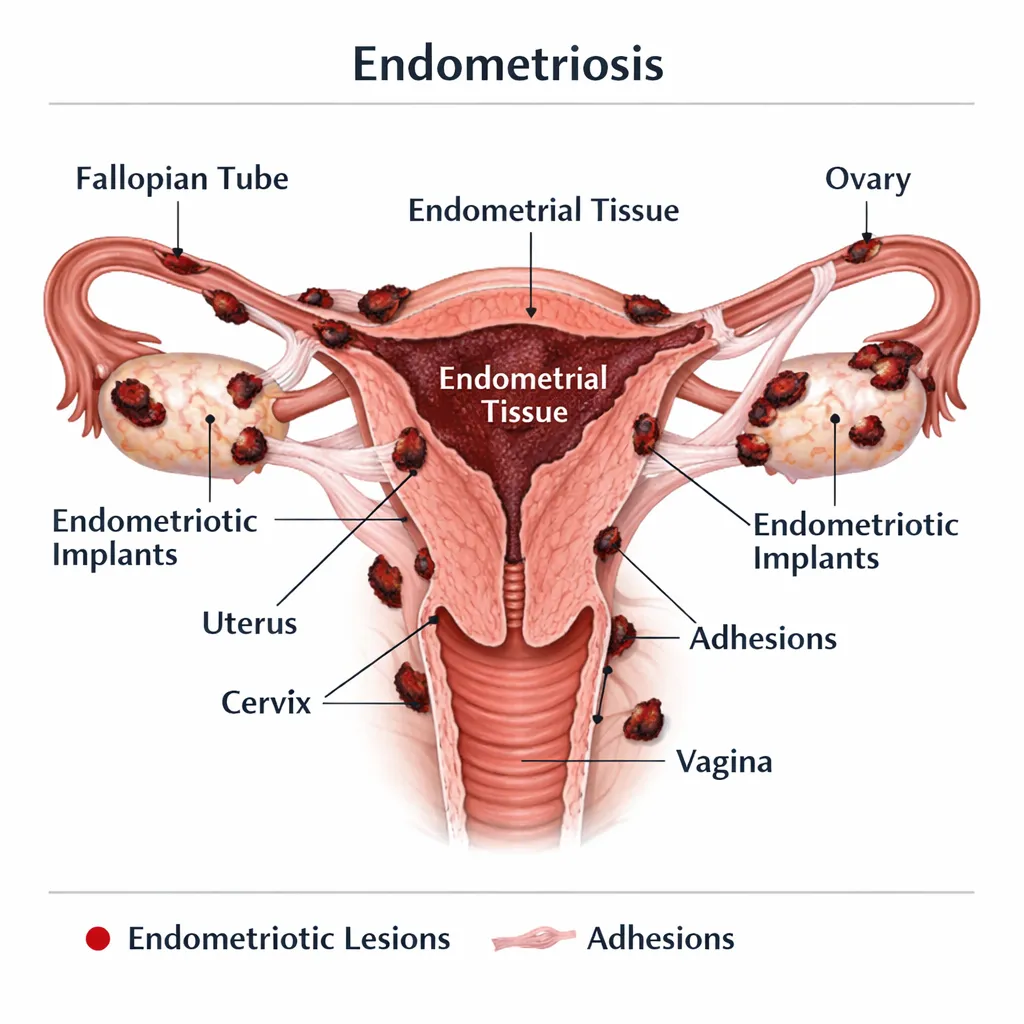
Endometriosis: Síntomas, Diagnóstico y Tratamiento
La endometriosis afecta a 1 de cada 10 mujeres en México. Conoce sus síntomas, diagnóstico y opciones de tratamiento para mejorar tu calidad de vida.
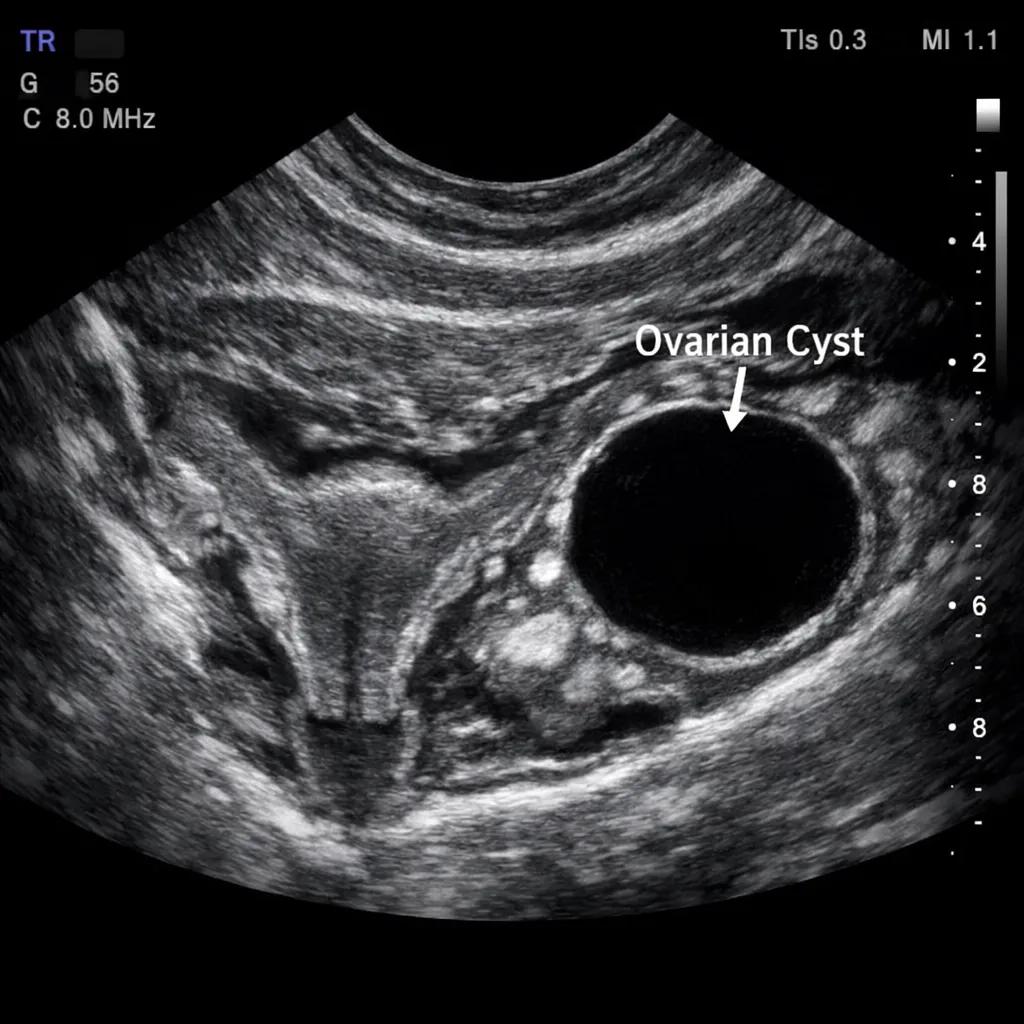
Quistes Ováricos: Síntomas, Tipos y Cuándo Requieren Tratamiento
Los quistes ováricos son muy comunes en mujeres. Conoce los diferentes tipos, sus síntomas y cuándo es necesario buscar tratamiento médico.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ginecologia-y-obstetricia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas