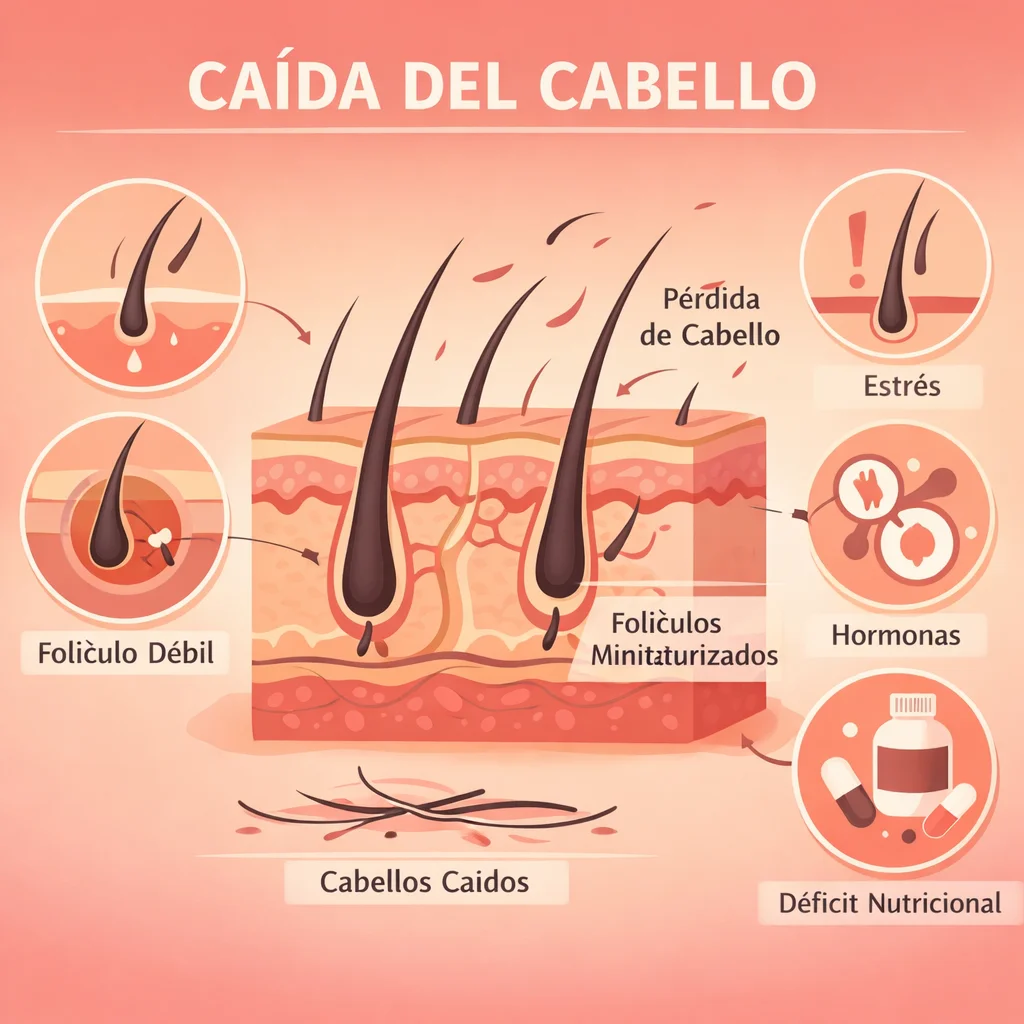
Caída del Cabello: Causas Médicas y Soluciones Dermatológicas
Guía completa sobre alopecia: ciclo del cabello, alopecia androgenética, efluvio telógeno, alopecia areata, diagnóstico con tricoscopia y tratamiento con minoxidil y finasteride.
El ciclo del cabello

El cabello humano crece en ciclos repetitivos que constan de tres fases principales. Comprender este ciclo es fundamental para interpretar la caída del cabello y sus causas:
Fase anágena (crecimiento activo)
Dura 2–7 años en el cuero cabelludo (determinada genéticamente). El folículo produce activamente la fibra capilar a una velocidad de 0.3–0.4 mm/día (~1 cm/mes). Las células de la matriz folicular, localizadas en el bulbo, tienen una de las tasas mitóticas más altas del organismo. La melanogénesis folicular ocurre exclusivamente durante esta fase. En condiciones normales, el 85–90% de los cabellos se encuentran en anágena.
Fase catágena (regresión)
Fase de transición de 2–3 semanas. El folículo experimenta apoptosis de la porción inferior, la vaina radicular interna se queratiniza, el bulbo se separa de la papila dérmica y asciende. Solo el 1–2% de los cabellos están en catágena en un momento dado.
Fase telógena (reposo)
Dura 2–4 meses. El cabello permanece anclado en el folículo pero sin crecimiento activo. Es un cabello en "maza" (club hair) con un bulbo queratinizado blanco visible al extraerlo. El 10–15% de los cabellos están normalmente en telógena. Al final de esta fase, el cabello se desprende (fase exógena) y un nuevo cabello anágeno comienza a crecer desde el mismo folículo.
Es fisiológico perder 50–100 cabellos diarios. Una pérdida mayor o sostenida indica un proceso patológico.
Alopecia androgenética (AAG)
Epidemiología
La AAG es la causa más frecuente de pérdida de cabello, afectando al 50% de los hombres mayores de 50 años y al 40% de las mujeres posmenopáusicas. Es progresiva y tiene una base genética poligénica con herencia multifactorial.
Fisiopatología
El mecanismo central involucra la dihidrotestosterona (DHT), producida por la conversión de testosterona mediante la enzima 5-alfa reductasa (tipos 1 y 2) en los folículos predispuestos genéticamente.
La DHT se une al receptor de andrógenos (AR) en las células de la papila dérmica, activando la transcripción de genes que producen:
- Miniaturización folicular progresiva: los folículos terminales (gruesos, pigmentados) se transforman gradualmente en folículos velos (finos, cortos, despigmentados). La fase anágena se acorta progresivamente.
- Aumento de la proporción telógena: mayor número de folículos en reposo.
- Reducción del tamaño de la papila dérmica: menor capacidad regenerativa.
La paradoja de la DHT es que mientras produce miniaturización en el cuero cabelludo, estimula el crecimiento del vello corporal y de la barba, lo que refleja diferencias en la expresión génica de los folículos según su localización.
Patrones clínicos
- Hombres (escala de Hamilton-Norwood): 7 estadios. Inicio con recesión bitemporal (entradas) y/o rarefacción del vértex. Progresión centrípeta hasta confluencia de ambas áreas, respetando la franja occipitoparietal (zona donante permanente, folículos resistentes a DHT).
- Mujeres (escala de Ludwig): 3 grados. Rarefacción difusa en la zona central del cuero cabelludo con preservación de la línea de implantación frontal. Patrón menos predecible que en hombres. El patrón de tipo masculino (Olsen) con recesión frontal también puede observarse.
Efluvio telógeno

Definición
Pérdida difusa y generalizada de cabello resultante de una conversión prematura y masiva de folículos anágenos a telógenos. Es la segunda causa más frecuente de consulta por alopecia.
Causas
El evento desencadenante suele preceder la caída en 2–4 meses (duración de la fase telógena):
- Estrés fisiológico o emocional severo: cirugías mayores, enfermedades febriles, hospitalización
- Posparto: la caída hormonal de estrógenos tras el parto sincroniza el paso a telógena de muchos folículos que habían permanecido en anágena durante el control prenatal. Se manifiesta 2–4 meses postparto y es autolimitado.
- Deficiencias nutricionales: hierro (ferritina < 40 ng/mL), zinc, vitamina D, biotina, proteínas
- Enfermedades tiroideas: tanto hipotiroidismo como hipertiroidismo
- Medicamentos: anticoagulantes (heparina), betabloqueadores, retinoides, anticonvulsivos, antidepresivos (ISRS), quimioterapia (anágena, no telógena propiamente)
- Infección por COVID-19: efluvio telógeno post-COVID descrito en el 20–30% de pacientes, típicamente 2–3 meses post-infección
Evolución
El efluvio telógeno agudo es autolimitado en la mayoría de los casos (6–12 meses) una vez corregida la causa. El efluvio telógeno crónico (> 6 meses), más frecuente en mujeres de 30–60 años, cursa con fluctuaciones y puede persistir años.
Alopecia areata
Definición
Enfermedad autoinmune órgano-específica caracterizada por pérdida no cicatricial del cabello en parches circulares u ovalados bien delimitados, de inicio agudo. Afecta al 1–2% de la población a lo largo de la vida.
Patogenia
Los folículos capilares en fase anágena gozan de un "privilegio inmune" (expresión reducida de MHC clase I y producción local de inmunosupresores). En la alopecia areata, este privilegio colapsa, permitiendo que linfocitos T CD8+ NKG2D+ reconozcan antígenos melanocitarios foliculares. El infiltrado inflamatorio peribulbar ("enjambre de abejas") detiene prematuramente la fase anágena.
La señalización JAK-STAT (especialmente JAK1/JAK2 vía IFN-γ e IL-15) es central en la patogenia, lo que ha llevado al desarrollo de los inhibidores de JAK como tratamiento específico.
Formas clínicas
- Alopecia areata en placas: parches circulares. La más frecuente.
- Alopecia areata ofiásica: banda marginal occipital-temporal. Peor pronóstico.
- Alopecia areata difusa: pérdida difusa que simula efluvio telógeno.
- Alopecia totalis: pérdida completa del cabello del cuero cabelludo.
- Alopecia universalis: pérdida de todo el vello corporal.
Los "pelos en signo de exclamación" (más estrechos en la base, 3–4 mm) en el borde de las placas son un signo patognomónico.
Tratamiento con inhibidores de JAK
Baricitinib (anti-JAK1/JAK2, oral) fue el primer fármaco aprobado por la FDA para alopecia areata severa en 2022. Ritlecitinib (anti-JAK3/TEC, oral) fue aprobado en 2023. Tasas de respuesta (SALT ≤ 20, es decir, ≤ 20% de pérdida) del 35–40% a las 36 semanas. Requieren monitoreo de hemograma, perfil lipídico y vigilancia de infecciones (herpes zóster).
Alopecia cicatricial
Definición
Grupo heterogéneo de enfermedades que destruyen irreversiblemente el folículo piloso, reemplazándolo por tejido fibroso. Representan el 3–7% de las consultas por alopecia.
Tipos principales
- Liquen plano pilar (LPP): la más frecuente. Hiperqueratosis folicular, eritema perifolicular. Variante: alopecia frontal fibrosante (mujeres posmenopáusicas, recesión progresiva de la línea de implantación).
- lupus eritematoso discoide: placas atróficas, eritematosas, con escamas adherentes y tapones foliculares. Puede ser la primera manifestación de lupus sistémico.
- Foliculitis decalvante: pústulas foliculares agrupadas con mechones politricóticos (múltiples cabellos emergiendo de un solo ostium). Asociada a S. aureus.
El diagnóstico requiere biopsia para estudio histopatológico (patrón de infiltrado: liquenoide, granulomatoso o neutrofílico).
Diagnóstico de la alopecia
Tricoscopia (dermatoscopia del cuero cabelludo)
Técnica no invasiva que permite evaluar:
- Miniaturización folicular: variabilidad del diámetro del cabello (> 20% indica AAG)
- Puntos amarillos: folículos vacíos con sebo (alopecia areata)
- Pelos en signo de exclamación: alopecia areata activa
- Eritema perifolicular e hiperqueratosis: alopecia cicatricial
- Pelos vellosos: miniaturización avanzada en AAG
Pull test (prueba de tracción)
Se traccionan suavemente 50–60 cabellos entre los dedos. Positivo si se extraen > 6 cabellos (> 10%). Indica efluvio telógeno activo o alopecia areata activa.
Biopsia de cuero cabelludo
Cortes horizontales (transversales) son superiores a los verticales para evaluar: proporción anágena/telógena, densidad folicular, miniaturización, patrón inflamatorio y fibrosis.
Estudios de laboratorio
Según sospecha clínica: biometría hemática, ferritina, hierro sérico, zinc, vitamina D, perfil tiroideo, testosterona total y libre, DHEA-S, prolactina (en mujeres con patrón androgenético).
Tratamiento de la alopecia androgenética
Minoxidil
Vasodilatador tópico aprobado por la FDA para AAG masculina y femenina. Disponible al 2% y 5% (solución o espuma).
Mecanismo: abre canales de potasio ATP-dependientes en las células del músculo liso vascular perifolicular, mejorando la perfusión. Además, estimula directamente las células de la papila dérmica (vía VEGF, prostaglandinas) y prolonga la fase anágena. Convierte folículos vellosos en terminales parcialmente.
Efecto visible a los 3–6 meses. Requiere uso continuo indefinido (la suspensión produce pérdida de lo ganado en 3–6 meses). Minoxidil oral a bajas dosis (0.625–5 mg/día) es una alternativa creciente con mayor comodidad, aunque off-label.
Finasteride y dutasteride
- Finasteride (1 mg/día, oral): inhibidor selectivo de la 5-alfa reductasa tipo 2. Reduce la DHT sérica un 70%. Aprobado para AAG masculina. Eficacia demostrada en vértex y zona frontal media. Efectos adversos: disfunción eréctil y disminución de libido en 1–2% (reversibles al suspender en la gran mayoría).
- Dutasteride (0.5 mg/día, oral): inhibidor dual de 5-alfa reductasa tipos 1 y 2. Reduce la DHT sérica un 90%. Mayor eficacia que finasteride en estudios comparativos. Uso off-label para AAG pero aprobado en Corea y Japón.
Plasma rico en plaquetas (PRP)
Concentrado autólogo de plaquetas que libera factores de crecimiento (PDGF, TGF-β, VEGF, IGF-1) al inyectarse intradérmicamente en el cuero cabelludo. Estimula la proliferación de células de la papila dérmica y prolonga la anágena. Protocolos habituales: 3–4 sesiones mensuales seguidas de mantenimiento trimestral o semestral. Evidencia creciente pero heterogénea en metodología.
Trasplante capilar
Procedimiento quirúrgico que redistribuye folículos de la zona donante (occipitoparietal, resistente a DHT) a las zonas alopécicas. Técnicas actuales:
- FUE (extracción de unidades foliculares): extracción individual con punch de 0.7–1 mm. Sin cicatriz lineal. Más laborioso pero de recuperación más rápida.
- FUT/FUSS (tira): extracción de una tira de cuero cabelludo y disección microscópica de unidades foliculares. Mayor número de injertos por sesión. Cicatriz lineal posterior.
El tratamiento médico (minoxidil + finasteride) es complementario al trasplante para estabilizar la progresión de la AAG en las áreas no trasplantadas.
Encuentra especialistas en dermatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar
Psoriasis: Síntomas, Tipos y Opciones de Tratamiento en México
¿Tienes placas rojas y escamosas en la piel? Conoce los síntomas de la psoriasis, sus tipos, tratamientos disponibles y cuándo ir al dermatólogo. No es contagiosa.
Dermatitis Atópica: Síntomas, Tratamiento y Cuidados de la Piel
Guía completa sobre dermatitis atópica: síntomas, causas, tratamientos modernos y cuidados de la piel. Información para pacientes con eccema y piel sensible.

Acné: Causas, Tratamientos Efectivos y Cuándo Ver al Dermatólogo
Guía completa sobre el acné: tipos, causas, tratamientos dermatológicos efectivos y cuidados de la piel. Descubre cuándo consultar a un especialista y cómo prevenir cicatrices.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en dermatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas