Hipertensión Arterial: Causas, Síntomas y Tratamiento Actualizado
Guía médica completa sobre hipertensión arterial: clasificación, fisiopatología del sistema renina-angiotensina, diagnóstico con MAPA y tratamiento farmacológico actualizado.
¿Qué es la hipertensión arterial?

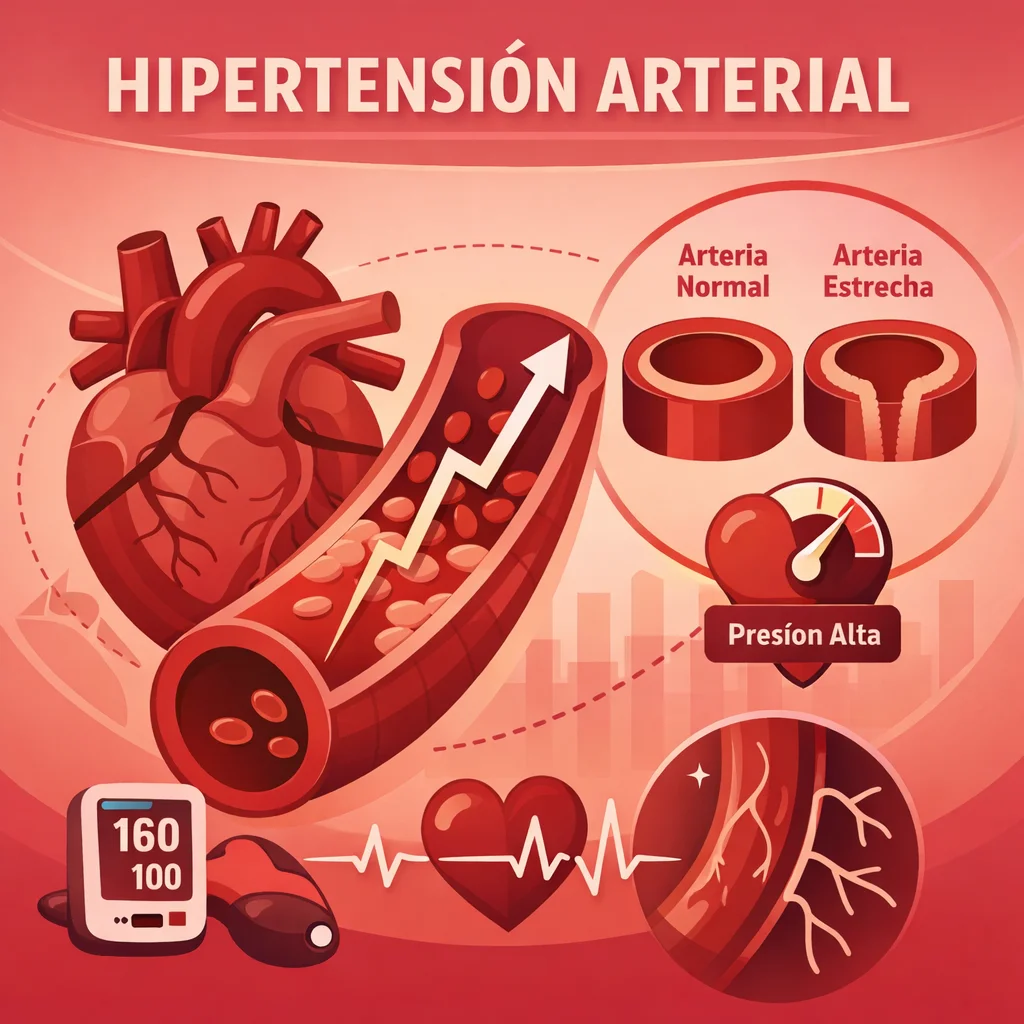
La hipertensión arterial (HTA) es una enfermedad crónica caracterizada por la elevación sostenida de la presión arterial sistólica (PAS) y/o diastólica (PAD) por encima de los valores considerados normales. Según las guías de la American College of Cardiology/American Heart Association (ACC/AHA) de 2017, la clasificación vigente es la siguiente:
- Normal: PAS < 120 mmHg y PAD < 80 mmHg
- Presión arterial elevada: PAS 120–129 mmHg y PAD < 80 mmHg
- Hipertensión estadio 1: PAS 130–139 mmHg o PAD 80–89 mmHg
- Hipertensión estadio 2: PAS ≥ 140 mmHg o PAD ≥ 90 mmHg
- Crisis hipertensiva: PAS > 180 mmHg y/o PAD > 120 mmHg
En México, la Encuesta Nacional de Salud y Nutrición (ENSANUT) reporta una prevalencia de HTA cercana al 30% en adultos mayores de 20 años, con un porcentaje significativo de casos no diagnosticados.
Fisiopatología: mecanismos subyacentes
La regulación de la presión arterial depende del gasto cardíaco y la resistencia vascular periférica. Diversos sistemas fisiológicos participan en su control:
Sistema renina-angiotensina-aldosterona (SRAA)
El SRAA constituye el eje neurohormonal más relevante en la patogenia de la HTA. Cuando el aparato yuxtaglomerular del riñón detecta una disminución en la presión de perfusión, libera renina, que convierte el angiotensinógeno hepático en angiotensina I. La enzima convertidora de angiotensina (ECA), presente en el endotelio pulmonar, transforma la angiotensina I en angiotensina II, un potente vasoconstrictor que además estimula la secreción de aldosterona en la corteza suprarrenal, promoviendo retención de sodio y agua.
Sistema nervioso simpático
La activación simpática incrementa la frecuencia cardíaca, la contractilidad miocárdica y la vasoconstricción arteriolar mediante la liberación de noradrenalina en terminales nerviosas y adrenalina desde la médula suprarrenal. La hiperactividad simpática crónica es un hallazgo frecuente en pacientes hipertensos, especialmente aquellos con obesidad y síndrome metabólico.
Endotelina y óxido nítrico
El endotelio vascular produce sustancias vasoactivas que regulan el tono vascular. La endotelina-1 (ET-1) es el vasoconstrictor endógeno más potente conocido, mientras que el óxido nítrico (NO), sintetizado por la óxido nítrico sintasa endotelial (eNOS), actúa como vasodilatador. El desequilibrio entre estos mediadores —con predominio de ET-1 y déficit de NO— contribuye a la disfunción endotelial y al remodelado vascular característico de la HTA.
Factores de riesgo

Modificables
- Consumo excesivo de sodio (>2 g/día)
- Obesidad y sobrepeso (IMC ≥ 25 kg/m²)
- Sedentarismo (< 150 minutos/semana de actividad moderada)
- Consumo excesivo de alcohol
- Tabaquismo (daño endotelial directo)
- Estrés crónico
- Dieta baja en potasio, calcio y magnesio
No modificables
- Edad (>55 años en hombres, >65 en mujeres)
- Antecedentes familiares de HTA
- Etnicidad (mayor prevalencia en población afrodescendiente)
- Sexo masculino (antes de la menopausia)
Síntomas y daño a órgano blanco
La HTA es frecuentemente asintomática, por lo que se le denomina "el asesino silencioso". Cuando produce manifestaciones, estas suelen reflejar daño a órgano blanco:
- Corazón: hipertrofia ventricular izquierda, insuficiencia cardíaca, cardiopatía isquémica
- Cerebro: evento vascular cerebral isquémico o hemorrágico, encefalopatía hipertensiva
- Riñón: nefroesclerosis hipertensiva, microalbuminuria, enfermedad renal crónica
- Retina: retinopatía hipertensiva (clasificación Keith-Wagener-Barker)
- Vasos periféricos: enfermedad arterial periférica, aneurisma aórtico
Diagnóstico
El diagnóstico requiere al menos dos mediciones en dos consultas diferentes, utilizando técnica estandarizada (posición sentado, reposo previo de 5 minutos, manguito adecuado al perímetro braquial).
Monitoreo Ambulatorio de Presión Arterial (MAPA)
El MAPA de 24 horas es el estándar de oro para confirmar el diagnóstico, detectar hipertensión de bata blanca (prevalencia del 15–30%), hipertensión enmascarada y evaluar el patrón circadiano (dipper vs. non-dipper). Se consideran anormales promedios diurnos ≥ 135/85 mmHg, nocturnos ≥ 120/70 mmHg o de 24 horas ≥ 130/80 mmHg.
Tratamiento farmacológico
Los fármacos de primera línea según las guías actuales incluyen:
- IECAs (enalapril, ramipril, lisinopril): inhiben la ECA, reduciendo la formación de angiotensina II. Efectos secundarios: tos seca (5–20%), angioedema (raro). Contraindicados en control prenatal.
- ARA-II (losartán, valsartán, telmisartán): bloquean el receptor AT1 de angiotensina II. Mejor tolerados que los IECAs. No combinarse con IECAs (riesgo de hiperkalemia y deterioro renal según estudio ONTARGET).
- Calcioantagonistas (amlodipino, nifedipino, diltiazem): bloquean los canales de calcio tipo L en músculo liso vascular. Amlodipino es especialmente útil en pacientes de edad avanzada y raza negra.
- Diuréticos tiazídicos (hidroclorotiazida, clortalidona, indapamida): inhiben el cotransportador Na-Cl en el túbulo distal. Clortalidona tiene mayor vida media y evidencia de reducción de eventos cardiovasculares.
En hipertensión estadio 2 o con riesgo cardiovascular alto, se recomienda iniciar con terapia combinada (preferiblemente IECA/ARA-II + calcioantagonista o diurético).
Tratamiento no farmacológico
Las modificaciones del estilo de vida son fundamentales y pueden reducir la PAS entre 4 y 11 mmHg cada una:
- Dieta DASH (Dietary Approaches to Stop Hypertension): rica en frutas, verduras, cereales integrales, lácteos bajos en grasa; reducción de 8–14 mmHg
- Restricción de sodio: < 2 g de sodio/día (< 5 g de sal); reducción de 2–8 mmHg
- Ejercicio aeróbico: 150 minutos/semana de actividad moderada; reducción de 4–9 mmHg
- Control de peso: por cada kg perdido, se reduce la PAS aproximadamente 1 mmHg
- Moderación de alcohol: máximo 2 bebidas/día en hombres, 1 en mujeres
- Cesación tabáquica: aunque no reduce directamente la PA, disminuye significativamente el riesgo cardiovascular global
¿Cuándo acudir al cardiólogo?
Se recomienda valoración cardiológica cuando existe hipertensión resistente (no controlada con tres fármacos a dosis óptimas, incluyendo un diurético), sospecha de hipertensión secundaria (inicio antes de los 30 años, hipokalemia espontánea, soplo abdominal), o evidencia de daño a órgano blanco.
Encuentra especialistas en cardiologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Pecho: Causas, Cuándo Preocuparse y Cuándo Ir al Cardiólogo
¿Te duele el pecho? Conoce las causas cardíacas y no cardíacas del dolor torácico, cuándo es una emergencia y cuándo consultar al cardiólogo. Guía para pacientes.

Insuficiencia Cardíaca: Síntomas, Causas y Tratamiento
Descubre los síntomas de la insuficiencia cardíaca, sus causas principales y opciones de tratamiento. Guía completa para reconocer señales de alerta y cuándo consultar al cardiólogo.

Arritmia Cardíaca: Síntomas, Tipos y Cuándo Consultar al Cardiólogo
Descubre los síntomas de la arritmia cardíaca, sus tipos y cuándo es urgente consultar a un cardiólogo. Información clara sobre palpitaciones, latidos irregulares y tratamientos disponibles.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en cardiologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas