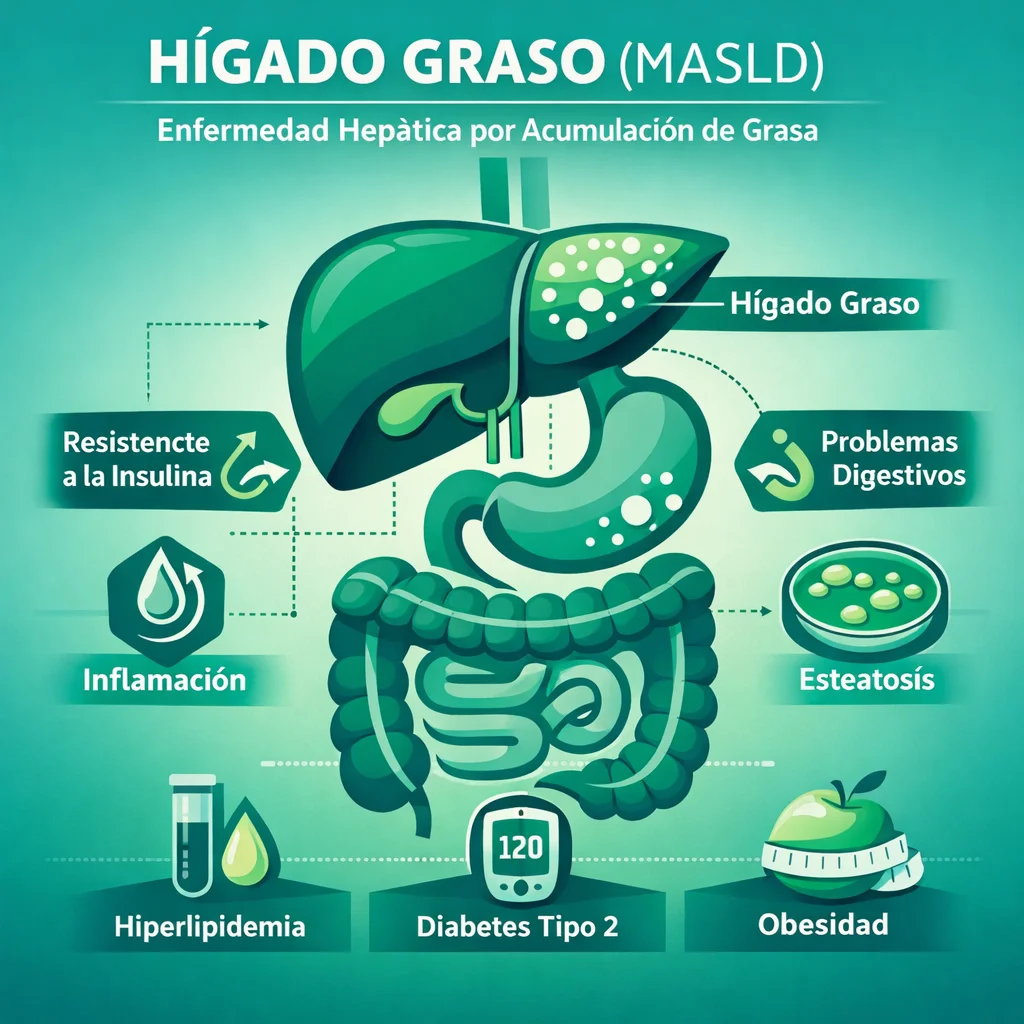
Hígado Graso (MASLD): Causas, Progresión y Prevención de Cirrosis
MASLD (antes NAFLD): nueva nomenclatura, fisiopatología de múltiples hits, diagnóstico con FibroScan y scores no invasivos, y tratamiento con pérdida de peso, GLP-1 RA y resmetirom.
La enfermedad hepática esteatósica asociada a disfunción metabólica (MASLD, por sus siglas en inglés: Metabolic dysfunction-Associated Steatotic Liver Disease) es la causa más frecuente de enfermedad hepática crónica a nivel mundial, con una prevalencia estimada del 30% en la población general y superior al 50% en personas con obesidad o diabetes tipo 2. La nueva nomenclatura, adoptada en 2023 por consenso de sociedades hepatológicas internacionales, reemplaza al término NAFLD (Non-Alcoholic Fatty Liver Disease) para enfatizar la patogenia metabólica y eliminar el estigma del término "no alcohólico".
Nueva Nomenclatura y Definición

MASLD se define como la presencia de esteatosis hepática (acumulación de grasa en > 5% de hepatocitos) demostrada por imagen o histología, junto con al menos uno de los siguientes factores cardiometabólicos:
- IMC ≥ 25 kg/m² (o ≥ 23 en asiáticos) o perímetro de cintura > 94/80 cm (H/M)
- Glucosa en ayuno ≥ 100 mg/dL, HbA1c ≥ 5.7% o diabetes tipo 2
- Presión arterial ≥ 130/85 mmHg o tratamiento antihipertensivo
- Triglicéridos ≥ 150 mg/dL o tratamiento hipolipemiante
- HDL < 40/50 mg/dL (H/M) o tratamiento
MASH (Metabolic dysfunction-Associated Steatohepatitis, antes NASH): Presencia de esteatosis + inflamación lobulillar + balonamiento hepatocitario. Es la forma progresiva con potencial de evolución a fibrosis y cirrosis.
Epidemiología en México

México tiene una de las prevalencias más altas a nivel mundial, estimada en 30-40% de la población adulta. Los factores predisponentes incluyen la alta prevalencia de obesidad, diabetes tipo 2 y síndrome metabólico, así como la susceptibilidad genética: el polimorfismo PNPLA3 I148M (gen patatin-like phospholipase domain-containing 3), más frecuente en población hispana/mestiza, confiere mayor riesgo de esteatosis, esteatohepatitis y fibrosis.
Fisiopatología: Modelo de Múltiples Hits
El modelo patogénico ha evolucionado del "doble hit" (esteatosis + estrés oxidativo) al concepto de múltiples hits simultáneos:
Hit 1: Acumulación de Grasa Hepática
- Resistencia a la insulina: Mecanismo central. La hiperinsulinemia aumenta la lipogénesis de novo hepática (activación de factores de transcripción SREBP-1c y ChREBP) y la captación de ácidos grasos libres procedentes del tejido adiposo (lipólisis no suprimida).
- Desequilibrio entre aporte/síntesis y oxidación/exportación de lípidos: Acumulación de triglicéridos intrahepáticos (esteatosis macrovesicular).
Hits Subsiguientes: Progresión a MASH
- Lipotoxicidad: Los intermediarios lipídicos tóxicos (ácidos grasos libres saturados, diacilglicerol, ceramidas, lisolecitinas) activan vías de estrés celular:
- Estrés de retículo endoplásmico (respuesta UPR: IRE1α, PERK, ATF6)
- Estrés oxidativo mitocondrial (aumento de ROS por β-oxidación aumentada, disfunción de la cadena respiratoria)
- Activación del inflamasoma NLRP3 y señalización NF-κB
- Inflamación: Liberación de citocinas proinflamatorias (TNF-α, IL-1β, IL-6), quimiocinas y DAMPs (patrones moleculares asociados a daño) que reclutan macrófagos y neutrófilos.
- Activación de células esteladas hepáticas: Transdiferenciación a miofibroblastos que sintetizan colágeno (tipos I y III), conduciendo a fibrosis progresiva.
- Disfunción de la microbiota intestinal: Disbiosis, aumento de permeabilidad intestinal con traslocación de productos bacterianos (endotoxina/LPS) al hígado vía portal, activación de receptores Toll-like (TLR4) en células de Kupffer.
Espectro de la Enfermedad
La MASLD comprende un espectro de gravedad progresiva:
- Esteatosis simple: Bajo riesgo de progresión hepática per se, pero marcador de riesgo cardiometabólico.
- MASH sin fibrosis significativa: Inflamación activa con potencial progresivo.
- MASH con fibrosis: La fibrosis es el principal determinante pronóstico de desenlaces hepáticos. Clasificación: F0 (sin fibrosis), F1 (portal/perisinusoidal), F2 (portal con septos), F3 (fibrosis en puentes), F4 (cirrosis).
- Cirrosis: Con todas sus complicaciones (hipertensión portal, ascitis, encefalopatía, hemorragia variceal).
- Carcinoma hepatocelular (CHC): Puede desarrollarse incluso en ausencia de cirrosis (10-20% de CHC relacionados con MASLD ocurren en hígado no cirrótico).
La principal causa de muerte en pacientes con MASLD es la enfermedad cardiovascular, no la enfermedad hepática.
Diagnóstico
Sospecha Clínica
- Frecuentemente asintomática (hallazgo incidental).
- Transaminasas elevadas (ALT > AST, aunque pueden ser normales hasta en 80% de casos de MASLD).
- GGT elevada (más sensible que ALT para esteatosis).
Imagen
- Ultrasonido abdominal: Primer estudio. Hiperecogenicidad hepática difusa ("hígado brillante"). Sensibilidad limitada cuando la esteatosis es < 20%.
- CAP (Controlled Attenuation Parameter): Medido con FibroScan, cuantifica la esteatosis.
Evaluación de Fibrosis (Elemento Pronóstico Clave)
Scores no invasivos (tamizaje inicial):
- FIB-4 = (Edad × AST) / (Plaquetas × √ALT): < 1.30 descarta fibrosis avanzada (VPN > 90%), > 2.67 sugiere fibrosis avanzada.
- NFS (NAFLD Fibrosis Score): Incorpora edad, IMC, glucosa alterada/diabetes, AST, ALT, plaquetas, albúmina.
Elastografía transitoria (FibroScan): Mide la rigidez hepática en kPa. No invasiva, reproducible. Valores > 8 kPa sugieren fibrosis significativa (≥ F2), > 12-14 kPa sugieren cirrosis. Limitaciones en obesidad severa (usar sonda XL).
Biopsia hepática: Gold standard pero invasiva (riesgo de complicaciones 0.1-0.3%). Indicada cuando existe incertidumbre diagnóstica o necesidad de estadificación precisa. NAS score (NAFLD Activity Score): esteatosis + inflamación lobulillar + balonamiento, rango 0-8; NAS ≥ 5 correlaciona con MASH.
Tratamiento
Pérdida de Peso: Piedra Angular
Es la única intervención con evidencia de eficacia en todos los estadios de MASLD:
- ≥ 5% de pérdida de peso: Reduce esteatosis.
- ≥ 7%: Resuelve esteatohepatitis.
- ≥ 10%: Mejora e incluso revierte fibrosis.
Mediante restricción calórica (déficit de 500-1000 kcal/día) y aumento de actividad física.
Ejercicio
150-300 min/semana de actividad aeróbica moderada. Reduce el contenido graso intrahepático independientemente de la pérdida de peso (mejora la oxidación de ácidos grasos hepáticos).
Dieta
Dieta mediterránea (rica en ácidos grasos monoinsaturados, polifenoles, fibra) ha demostrado reducir esteatosis hepática. Restricción estricta de fructosa añadida (bebidas azucaradas) y alcohol.
Farmacoterapia
- Pioglitazona (30-45 mg/día): Agonista PPARγ. Ha demostrado resolución de MASH sin empeoramiento de fibrosis en pacientes sin diabetes (ensayo PIVENS) y con diabetes. Limitantes: ganancia de peso, retención hídrica, riesgo de fracturas.
- Vitamina E (800 UI/día): Antioxidante. Mejoría histológica en MASH confirmada por biopsia en pacientes no diabéticos (PIVENS). No recomendada en diabéticos ni en fibrosis avanzada.
- Agonistas GLP-1 RA (semaglutida): Ensayo STRIDE demostró resolución de MASH en 59% vs 17% placebo con semaglutida 0.4 mg SC diaria. Mecanismo: pérdida de peso + efectos directos antiinflamatorios y antifibróticos hepáticos.
- Resmetirom (Rezdiffra): Primer fármaco aprobado específicamente para MASH (FDA, marzo 2024). Agonista selectivo del receptor de hormona tiroidea beta (THR-β) hepático. Reduce la grasa hepática al aumentar la β-oxidación mitocondrial y disminuir la lipogénesis de novo, sin efectos sistémicos sobre THR-α (cardíacos, óseos). Ensayo MAESTRO-NASH: resolución de MASH en 30% y mejoría de fibrosis en 26% a 52 semanas.
Manejo Integral
- Abstinencia o mínimo consumo de alcohol.
- Control agresivo de todos los componentes del síndrome metabólico.
- Estatinas: Seguras y recomendadas para riesgo CV (no están contraindicadas en MASLD).
- Screening de CHC: Ultrasonido semestral ± AFP en pacientes con cirrosis por MASLD.
Encuentra especialistas en gastroenterologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar
Colitis: Tipos, Síntomas y Tratamiento de la Inflamación Intestinal
La colitis afecta al 20% de mexicanos. Conoce los diferentes tipos, síntomas y cuándo consultar a un gastroenterólogo.

Gastritis Crónica: Síntomas, Causas y Tratamiento con Gastroenterólogo
Todo sobre gastritis crónica: síntomas, causas (H. pylori), tratamiento y cambios en la alimentación. Aprende cuándo consultar a un gastroenterólogo.
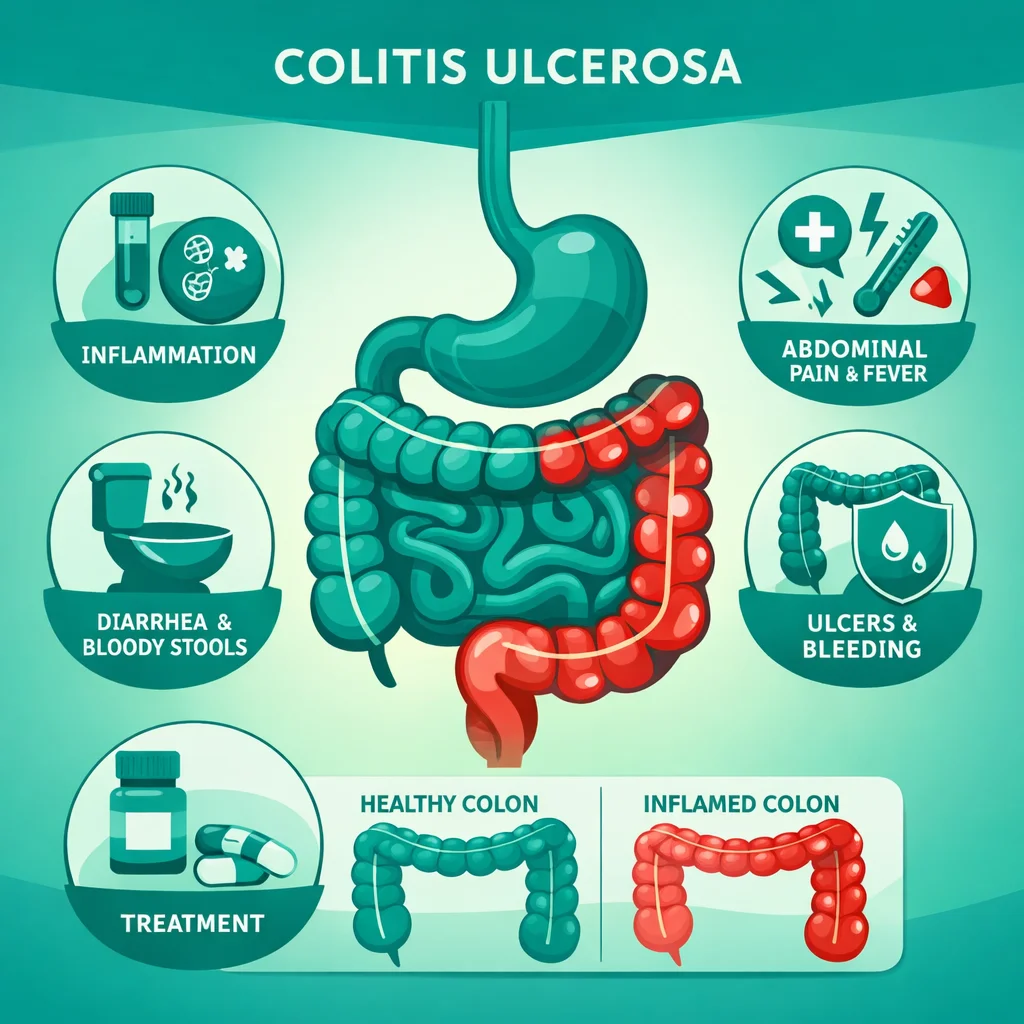
Colitis Ulcerosa: Diagnóstico, Tratamiento y Vigilancia a Largo Plazo
Colitis ulcerosa: etiopatogenia, clasificación de Montreal, manifestaciones intestinales y extraintestinales, tratamiento escalonado con mesalazina, biológicos y JAK inhibidores, y vigilancia de cáncer colorrectal.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en gastroenterologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas