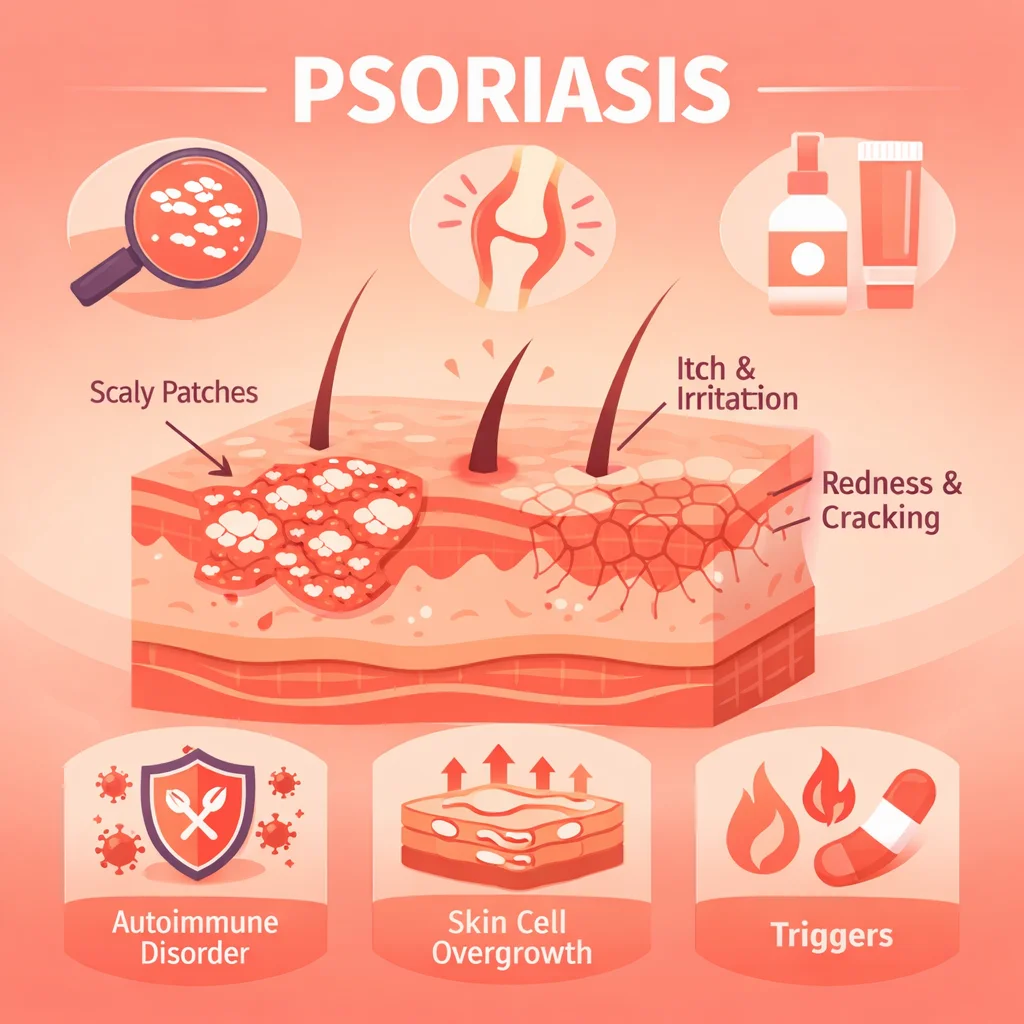
Psoriasis: Causas, Tipos y Opciones de Tratamiento Actuales
Información médica sobre psoriasis: patogenia inmunomediada, tipos clínicos, evaluación con PASI, y tratamiento desde tópicos hasta biológicos anti-IL17 y anti-IL23.
¿Qué es la psoriasis?
La psoriasis es una enfermedad inflamatoria crónica, inmunomediada y de base genética que afecta predominantemente la piel, las uñas y las articulaciones. Su prevalencia mundial se estima entre el 1 y 3%, siendo más frecuente en poblaciones caucásicas y menos en asiáticas y latinoamericanas. En México, la prevalencia estimada es del 2–3%, afectando igualmente a hombres y mujeres, con dos picos de inicio: el primero entre los 15 y 30 años (tipo I, mayor carga genética) y el segundo entre los 50 y 60 años (tipo II).
La psoriasis no es una enfermedad exclusivamente cutánea, sino una enfermedad sistémica inflamatoria con importante impacto en la calidad de vida y múltiples comorbilidades asociadas.
Patogenia
Genética
La susceptibilidad genética involucra múltiples loci, siendo el más importante el PSORS1 en el cromosoma 6p21.3, que contiene el gen HLA-Cw6. El riesgo de desarrollar psoriasis es del 10% con un progenitor afectado, 50% si ambos padres la padecen y 70% de concordancia en gemelos monocigóticos.
Eje IL-23/Th17
El modelo inmunopatogénico actual sitúa al eje IL-23/Th17 como central en la psoriasis:
- Un desencadenante (trauma, infección, estrés) activa las células dendríticas dérmicas y los queratinocitos, que liberan TSLP, IL-6, TNF-α y autoADN/autoARN complejados con catelicidina (LL-37).
- Las células dendríticas plasmocitoides producen interferón tipo I, amplificando la activación inmune.
- Las células dendríticas mieloides producen IL-23 e IL-12.
- IL-23 promueve la diferenciación y expansión de linfocitos Th17, que producen IL-17A, IL-17F e IL-22.
- IL-17A actúa sobre los queratinocitos induciendo: proliferación epidérmica acelerada (el ciclo de renovación se reduce de 28 a 3–5 días), producción de quimiocinas (CXCL1, CXCL8) que reclutan neutrófilos, y péptidos antimicrobianos (beta-defensinas, S100A).
- IL-22 promueve la hiperplasia epidérmica (acantosis) y la diferenciación anómala del queratinocito.
- TNF-α amplifica la cascada inflamatoria, promueve la angiogénesis dérmica y la sinovitis en artritis psoriásica.
Hiperproliferación epidérmica
La renovación epidérmica acelerada produce acumulación de queratinocitos con diferenciación incompleta, resultando en las escamas plateadas características. La angiogénesis aumentada (capilares dérmicos dilatados y tortuosos) produce el eritema y el signo del "rocío hemorrágico" de Auspitz.
Tipos clínicos

Psoriasis en placas (vulgar)
Representa el 80–90% de los casos. Placas eritematosas bien delimitadas, cubiertas por escamas plateadas adherentes, de distribución simétrica. Localización preferente: codos, rodillas, cuero cabelludo, región lumbosacra, pliegue interglúteo. El fenómeno de Koebner (aparición de lesiones en sitios de trauma cutáneo) es característico.
Psoriasis guttata (en gotas)
Pápulas y placas pequeñas (< 1 cm), diseminadas, predominantemente en tronco y raíces de extremidades. Típica en niños y adolescentes, frecuentemente precedida por infección faringoamigdalina estreptocócica (2–3 semanas antes). En muchos casos es autolimitada, pero un tercio evoluciona a psoriasis en placas.
Psoriasis inversa
Placas eritematosas brillantes, sin escamas (por la humedad), localizadas en pliegues: axilar, inguinal, submamario, interglúteo. Diagnóstico diferencial con intertrigo candidiásico, dermatitis de contacto y tiña.
Psoriasis pustulosa
- Generalizada (von Zumbusch): emergencia dermatológica. Pústulas estériles difusas sobre eritema confluente, fiebre, malestar general, leucocitosis. Puede desencadenarse por retiro abrupto de corticoides sistémicos.
- Localizada (palmoplantar, acrodermatitis continua de Hallopeau): pústulas estériles en palmas, plantas o puntas de dedos.
Psoriasis eritrodérmica
Eritema generalizado (> 90% de la superficie corporal) con descamación difusa. Compromiso del estado general con termorregulación alterada, pérdida proteica e insuficiencia cardíaca de alto gasto. Emergencia dermatológica que requiere hospitalización.
Comorbilidades
La psoriasis se asocia a múltiples comorbilidades que incrementan la morbimortalidad:
- Artritis psoriásica: afecta al 20–30% de los pacientes. Patrón oligoarticular, poliarticular (simétrico tipo AR), interfalángico distal, axial (espondilitis) o mutilante. Detección con cuestionario PEST o CASPAR.
- Síndrome metabólico: obesidad, resistencia a insulina, diabetes tipo 2, dislipidemia. El estado inflamatorio crónico promueve la aterosclerosis acelerada.
- Enfermedad cardiovascular: riesgo incrementado de infarto al miocardio, EVC y mortalidad cardiovascular, especialmente en psoriasis severa.
- Depresión y ansiedad: prevalencia 2–3 veces mayor. El impacto psicosocial de la enfermedad visible es significativo.
- Enfermedad inflamatoria intestinal: asociación con enfermedad de Crohn (comparten vías inmunológicas IL-23/Th17).
Evaluación de severidad
PASI (Psoriasis Area and Severity Index)
Evalúa eritema, induración y descamación (escala 0–4) en cuatro regiones corporales (cabeza, tronco, extremidades superiores e inferiores), ponderadas por la extensión. Rango 0–72. Objetivos terapéuticos: PASI 75 (reducción del 75%) como mínimo aceptable, PASI 90 como objetivo ideal.
BSA (Body Surface Area)
Porcentaje de superficie corporal afectada. Leve < 3%, moderado 3–10%, severo > 10%.
Tratamiento tópico (psoriasis leve-moderada)
Corticoides tópicos
Primera línea en brotes localizados. Se selecciona la potencia según la localización:
- Cara, pliegues: baja potencia
- Tronco, extremidades: potencia media-alta
- Palmas, plantas, cuero cabelludo: potencia alta-superpotente
Uso intermitente para evitar taquifilaxia y efectos adversos locales. El esquema proactivo (2 veces/semana) previene recaídas.
Análogos de vitamina D
Calcipotriol (calcipotriene) y calcitriol inhiben la proliferación de queratinocitos y modulan la diferenciación. La combinación fija calcipotriol/betametasona (Daivobet) es más eficaz que cada componente por separado. Efecto adverso: irritación local.
Alquitrán de hulla
Tratamiento histórico con efecto antiproliferativo y antiinflamatorio. Uso actual limitado por cosmética (olor, manchas) pero sigue siendo útil en cuero cabelludo (champús).
Tratamiento sistémico convencional (psoriasis moderada-severa)
Metotrexato
Antimetabolito que inhibe la dihidrofolato reductasa. Dosis: 7.5–25 mg semanales (oral o subcutáneo) con ácido fólico suplementario. Eficaz también para artritis psoriásica. Monitoreo: hemograma, función hepática, función renal. Hepatotoxicidad acumulativa requiere consideración de elastografía hepática periódica.
Ciclosporina
Inhibidor de calcineurina oral. Inicio de acción rápido. Dosis: 2.5–5 mg/kg/día. Uso limitado a ciclos de 3–6 meses por nefrotoxicidad e hipertensión. Útil como terapia de rescate en brotes severos.
Acitretina
Retinoide sistémico. Particularmente útil en psoriasis pustulosa y eritrodérmica. Dosis: 25–50 mg/día. Teratogénico con período de eliminación de 3 años (contraindicado en mujeres en edad fértil). Efectos adversos: queilitis, xerosis, dislipidemia, hepatotoxicidad.
Terapias biológicas
Anti-TNF
- Adalimumab, etanercept, infliximab, certolizumab: bloquean TNF-α. Eficaces en psoriasis y artritis psoriásica. Riesgo de infecciones oportunistas (requieren descarte de TB latente previo).
Anti-IL17
- Secukinumab, ixekizumab, brodalumab (anti-IL17RA): altamente eficaces con tasas de PASI 90 del 60–70%. Contraindicados relativamente en enfermedad inflamatoria intestinal (pueden exacerbar Crohn). Riesgo de candidiasis mucocutánea.
Anti-IL23
- Guselkumab, risankizumab, tildrakizumab: bloquean la subunidad p19 de IL-23. Excelente eficacia con PASI 90 del 70–80% a un año. Perfil de seguridad favorable. Dosificación cómoda (cada 8–12 semanas después de inducción). Considerados actualmente la mejor opción en muchos pacientes.
Fototerapia UVB de banda estrecha (311 nm)
Tratamiento eficaz para psoriasis moderada en placas. Sesiones 3 veces/semana. Puede combinarse con tratamiento tópico o sistémico. Riesgo a largo plazo: fotoenvejecimiento y potencial carcinogénico con exposición acumulada elevada.
Encuentra especialistas en dermatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar
Psoriasis: Síntomas, Tipos y Opciones de Tratamiento en México
¿Tienes placas rojas y escamosas en la piel? Conoce los síntomas de la psoriasis, sus tipos, tratamientos disponibles y cuándo ir al dermatólogo. No es contagiosa.
Dermatitis Atópica: Síntomas, Tratamiento y Cuidados de la Piel
Guía completa sobre dermatitis atópica: síntomas, causas, tratamientos modernos y cuidados de la piel. Información para pacientes con eccema y piel sensible.

Acné: Causas, Tratamientos Efectivos y Cuándo Ver al Dermatólogo
Guía completa sobre el acné: tipos, causas, tratamientos dermatológicos efectivos y cuidados de la piel. Descubre cuándo consultar a un especialista y cómo prevenir cicatrices.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en dermatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas