Espondilitis Anquilosante: Síntomas, Causas y Tratamiento
Guía completa sobre la espondilitis anquilosante: qué es, síntomas, causas, diagnóstico y opciones de tratamiento para esta enfermedad inflamatoria crónica de la columna.
La espondilitis anquilosante es una enfermedad crónica que afecta principalmente la columna vertebral y puede tener un impacto significativo en la calidad de vida de quienes la padecen. Si experimenta dolor de espalda persistente que empeora por la noche o rigidez matutina que mejora con el movimiento, es importante conocer más sobre esta condición y cuándo consultar a un ortopedista especializado.
En esta guía completa, exploraremos qué es la espondilitis anquilosante, sus síntomas característicos, las causas conocidas, los métodos de diagnóstico y las opciones de tratamiento disponibles para controlar esta enfermedad inflamatoria.
¿Qué es la Espondilitis Anquilosante?

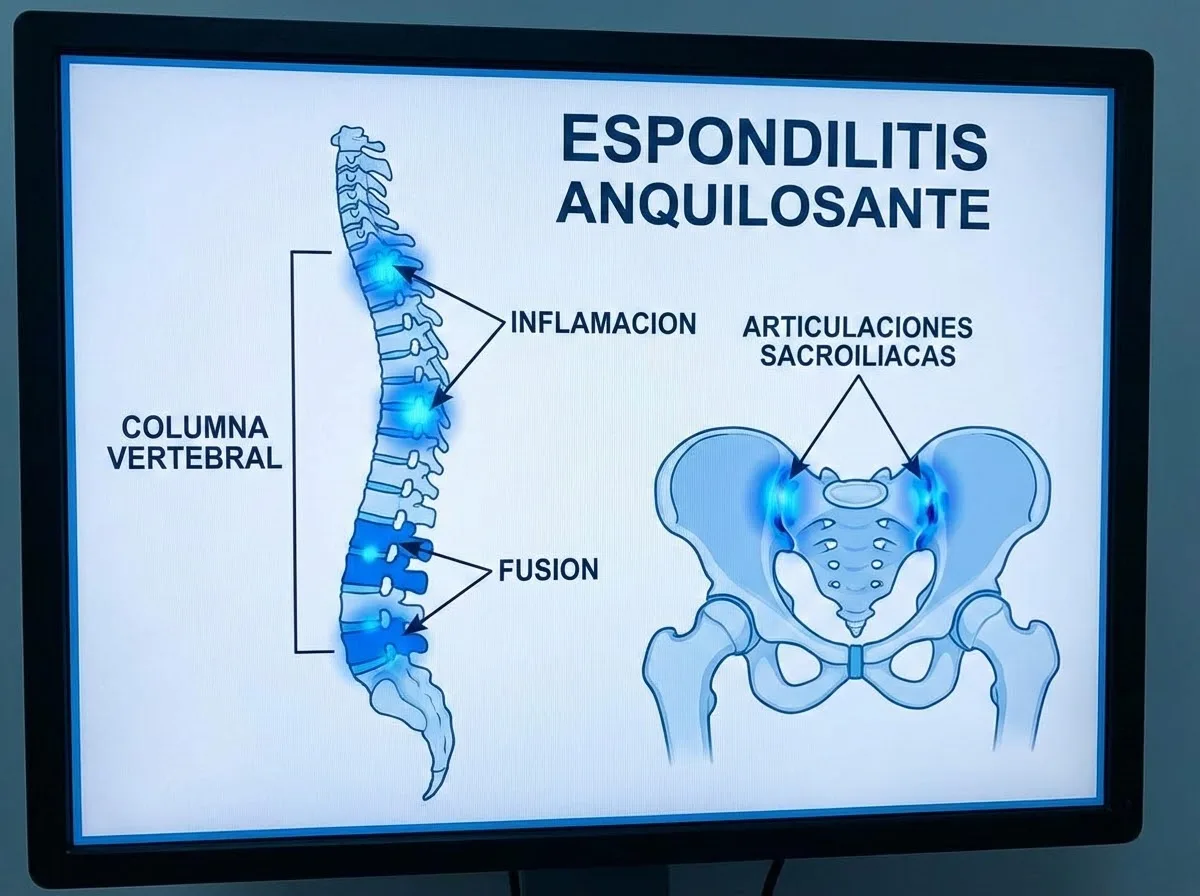
La espondilitis anquilosante (EA) es una forma crónica de artritis que pertenece al grupo de enfermedades conocidas como espondiloartritis. Esta condición afecta principalmente los huesos y las articulaciones en la base de la columna vertebral, específicamente donde la columna se conecta con la pelvis (articulaciones sacroilíacas).
La palabra "espondilitis" significa inflamación de las vértebras, mientras que "anquilosante" se refiere al proceso de fusión ósea que puede ocurrir como resultado de la inflamación crónica. Con el tiempo, esta inflamación persistente puede causar que las vértebras se fusionen, limitando la movilidad de la columna y afectando la postura.
Características principales
La espondilitis anquilosante se caracteriza por:
- Inflamación crónica: Afecta principalmente las articulaciones de la columna vertebral y las articulaciones sacroilíacas
- Proceso progresivo: Puede avanzar desde la parte baja de la espalda hacia arriba a lo largo de la columna
- Naturaleza autoinmune: El sistema inmunológico ataca erróneamente los tejidos sanos del cuerpo
- Patrón de brotes: Los síntomas pueden alternar entre períodos de mayor actividad inflamatoria y períodos de relativa calma
¿A quiénes afecta?
La espondilitis anquilosante generalmente comienza entre los 20 y 40 años de edad, aunque puede iniciarse incluso antes de los 10 años en algunos casos. Es más común y tiende a ser más grave en hombres que en mujeres, con una proporción de aproximadamente 3:1. Además, tiene un importante componente hereditario, siendo más frecuente en personas con antecedentes familiares de la enfermedad.
Síntomas de la Espondilitis Anquilosante

Los síntomas de la espondilitis anquilosante suelen desarrollarse gradualmente y pueden variar en intensidad de una persona a otra. El reconocimiento temprano de estos signos es fundamental para obtener un diagnóstico y tratamiento oportunos.
Síntomas iniciales
Los primeros síntomas generalmente incluyen:
Dolor de espalda baja inflamatorio: A diferencia del dolor de espalda mecánico común, el dolor inflamatorio tiene características distintivas:
- Comienza de manera gradual, no súbita
- Persiste durante más de tres meses
- Empeora durante la noche y en las primeras horas de la mañana
- Mejora con el movimiento y el ejercicio
- No mejora con el reposo
Rigidez matutina: La rigidez es especialmente notable al despertar y puede durar más de 30 minutos, mejorando progresivamente a medida que la persona se mueve y realiza actividades.
Dolor en las nalgas: Frecuentemente, el dolor se irradia hacia las nalgas y la parte posterior de los muslos, pudiendo alternar entre el lado izquierdo y derecho.
Síntomas progresivos
A medida que la enfermedad avanza, pueden aparecer otros síntomas:
Reducción de la flexibilidad espinal: La inflamación crónica puede llevar a una disminución gradual de la capacidad para doblarse y girar la columna vertebral.
Dolor en otras articulaciones: Aproximadamente el 30% de las personas con espondilitis anquilosante experimentan inflamación en:
- Caderas
- Hombros
- Rodillas
- Tobillos
- Pies
Entesitis: Inflamación en los puntos donde los tendones y ligamentos se unen al hueso, especialmente en:
- Talón (tendón de Aquiles)
- Parte inferior del pie
- Costillas
- Columna vertebral
Síntomas extraarticulares: La espondilitis anquilosante puede afectar otras partes del cuerpo:
- Ojos: Uveítis (inflamación ocular) que causa dolor, enrojecimiento, visión borrosa y sensibilidad a la luz
- Intestinos: Enfermedad inflamatoria intestinal en algunos casos
- Corazón: Raramente, problemas cardíacos
- Pulmones: En casos avanzados, restricción de la expansión pulmonar
Síntomas sistémicos
Además del dolor y la rigidez, muchas personas experimentan:
- Fatiga persistente
- Pérdida de apetito
- Pérdida de peso involuntaria
- Anemia leve
- Fiebre baja ocasional
Causas y Factores de Riesgo
Aunque la causa exacta de la espondilitis anquilosante no se conoce completamente, la investigación ha identificado varios factores que contribuyen al desarrollo de esta enfermedad.
Factor genético: Gen HLA-B27
El factor de riesgo más significativo conocido es la presencia del gen HLA-B27:
- Alta asociación: Entre el 80-90% de las personas con espondilitis anquilosante tienen este gen
- No es determinante: Solo el 5-8% de las personas con el gen HLA-B27 desarrollan la enfermedad
- Prueba diagnóstica: La presencia del gen puede ayudar en el diagnóstico, pero no es definitiva
Componente hereditario
La espondilitis anquilosante tiene una clara tendencia familiar:
- Si un familiar de primer grado tiene la enfermedad, el riesgo aumenta significativamente
- Múltiples genes además del HLA-B27 pueden estar involucrados
- La herencia es compleja y no sigue un patrón simple
Teoría autoinmune
La espondilitis anquilosante se clasifica como una enfermedad autoinmune, en la cual:
- El sistema inmunológico ataca erróneamente los tejidos sanos del cuerpo
- La inflamación resultante afecta principalmente las articulaciones de la columna
- Los mecanismos exactos del proceso autoinmune aún se están investigando
Factores ambientales
Aunque menos comprendidos, algunos factores ambientales pueden desempeñar un papel:
- Posibles infecciones bacterianas que podrían desencadenar la respuesta inmune
- Factores desconocidos que activan la expresión genética en personas predispuestas
Factores de riesgo identificados
Los principales factores de riesgo incluyen:
Edad: El inicio más común es entre los 20 y 40 años, aunque puede comenzar antes
Sexo: Los hombres tienen mayor probabilidad de desarrollar la enfermedad y tienden a tener síntomas más graves
Historia familiar: Tener un familiar cercano con espondilitis anquilosante aumenta considerablemente el riesgo
Presencia del gen HLA-B27: Aunque no todas las personas con el gen desarrollan la enfermedad, es un factor de riesgo significativo
Diagnóstico de la Espondilitis Anquilosante

El diagnóstico de la espondilitis anquilosante puede ser un desafío, especialmente en las etapas iniciales cuando los cambios visibles en las articulaciones pueden no ser evidentes. Un ortopedista o reumatólogo utilizará una combinación de historia clínica, examen físico, pruebas de laboratorio e imágenes para llegar al diagnóstico.
Evaluación clínica
El médico realizará una evaluación exhaustiva que incluye:
Historia médica detallada: El especialista preguntará sobre:
- Patrón del dolor de espalda (cuándo empeora, qué lo alivia)
- Duración de la rigidez matutina
- Síntomas en otras articulaciones
- Problemas oculares o intestinales
- Antecedentes familiares de espondilitis anquilosante o enfermedades relacionadas
Examen físico: Se evaluará:
- Rango de movimiento de la columna vertebral
- Flexibilidad lateral y hacia adelante
- Expansión del pecho al respirar
- Sensibilidad en las articulaciones sacroilíacas
- Postura y alineación de la columna
Pruebas de laboratorio
Aunque no existe un análisis de sangre específico para diagnosticar la espondilitis anquilosante, varias pruebas pueden proporcionar información valiosa:
Marcadores de inflamación:
- Velocidad de sedimentación globular (VSG): Puede estar elevada durante períodos de inflamación activa
- Proteína C reactiva (PCR): Otro indicador de inflamación sistémica
Prueba genética:
- HLA-B27: La presencia de este gen apoya el diagnóstico, especialmente cuando se combina con síntomas característicos
- Es importante recordar que muchas personas con el gen nunca desarrollan la enfermedad
Hemograma completo:
- Puede detectar anemia, que a veces acompaña a la espondilitis anquilosante
Estudios de imagen
Las imágenes son cruciales para confirmar el diagnóstico y evaluar la progresión de la enfermedad:
Radiografías (rayos X):
- Muestran cambios en las articulaciones sacroilíacas y la columna vertebral
- Pueden detectar erosión ósea, esclerosis o formación de nuevos huesos
- Limitación: Los cambios radiográficos pueden no ser visibles en las primeras etapas de la enfermedad
Resonancia magnética (RM):
- Es más sensible que las radiografías para detectar inflamación temprana
- Puede identificar sacroilitis (inflamación de las articulaciones sacroilíacas) antes de que aparezcan cambios en las radiografías
- Muestra inflamación en tejidos blandos, edema óseo y cambios estructurales tempranos
- Especialmente útil para el diagnóstico precoz
Tomografía computarizada (TC):
- Puede proporcionar imágenes más detalladas de los cambios óseos
- Se usa con menos frecuencia que la RM para el diagnóstico inicial
Criterios diagnósticos
Los médicos utilizan criterios establecidos que consideran:
- Dolor de espalda inflamatorio de más de tres meses de duración
- Limitación de movimiento de la columna lumbar
- Reducción de la expansión torácica
- Evidencia radiológica de sacroilitis
El diagnóstico temprano es fundamental para iniciar el tratamiento y prevenir la progresión de la enfermedad. Si experimenta dolor de espalda persistente con características inflamatorias, es importante consultar con un especialista.
Opciones de Tratamiento
Aunque la espondilitis anquilosante no tiene cura, existen múltiples opciones de tratamiento que pueden controlar eficazmente los síntomas, reducir la inflamación y prevenir o retrasar la progresión de la enfermedad. El tratamiento generalmente implica un enfoque multidisciplinario que combina medicamentos, fisioterapia y cambios en el estilo de vida.
Tratamiento farmacológico
Antiinflamatorios no esteroideos (AINE):
Los AINE son típicamente la primera línea de tratamiento:
- Medicamentos comunes: Ibuprofeno (Advil, Motrin), naproxeno (Aleve, Naprosyn), indometacina
- Beneficios: Reducen el dolor y la inflamación
- Uso: Pueden tomarse regularmente o según sea necesario
- Consideraciones: Uso prolongado requiere monitoreo para efectos gastrointestinales y cardiovasculares
Medicamentos biológicos:
Para personas que no responden adecuadamente a los AINE, los medicamentos biológicos han revolucionado el tratamiento:
Inhibidores del factor de necrosis tumoral (TNF):
- Ejemplos: Etanercept, adalimumab, infliximab, golimumab, certolizumab pegol
- Mecanismo: Bloquean una proteína del sistema inmunitario que causa inflamación
- Efectividad: Alivian eficazmente el dolor y la inflamación de la espalda
- Administración: Inyecciones subcutáneas o infusiones intravenosas
Inhibidores de interleucina-17 (IL-17):
- Ejemplos: Secukinumab, ixekizumab
- Beneficios: Reducen la inflamación y los síntomas articulares
- Opción: Para quienes no toleran o no responden a los inhibidores de TNF
Inhibidores de JAK:
- Ejemplos: Upadacitinib, tofacitinib
- Indicación: Para personas cuyos síntomas no mejoran con AINE, inhibidores de TNF o inhibidores de IL-17
- Ventaja: Administración oral
Corticosteroides:
- Pueden usarse para brotes agudos
- Inyecciones locales en articulaciones inflamadas
- Uso sistémico generalmente limitado debido a efectos secundarios a largo plazo
Relajantes musculares:
- Pueden ayudar con espasmos musculares y rigidez
- Uso típicamente temporal durante exacerbaciones
Fisioterapia y ejercicio
El ejercicio regular y la fisioterapia son componentes fundamentales del tratamiento:
Objetivos de la terapia física:
- Mantener la postura adecuada
- Fortalecer los músculos de la espalda
- Preservar la flexibilidad de la columna
- Prevenir la deformidad
Tipos de ejercicios recomendados:
Ejercicios de estiramiento:
- Mantienen la flexibilidad de la columna y otras articulaciones
- Deben realizarse diariamente, especialmente por la mañana
Ejercicios de fortalecimiento:
- Fortalecen los músculos que se oponen a la tendencia a encorvarse
- Incluyen ejercicios para la espalda, abdomen y piernas
Ejercicios posturales:
- Enfatizan mantener la columna recta
- Ejercicios frente al espejo para conciencia corporal
Actividades aeróbicas de bajo impacto:
- Natación: excelente para mantener la movilidad sin estrés en las articulaciones
- Caminar
- Ciclismo
Fisioterapia profesional:
Un fisioterapeuta puede:
- Diseñar un programa de ejercicios personalizado
- Enseñar técnicas de respiración profunda
- Proporcionar terapia manual
- Recomendar dispositivos de asistencia si es necesario
Modificaciones del estilo de vida
Postura y ergonomía:
- Mantener una postura erguida al sentarse y al estar de pie
- Usar una silla con buen soporte lumbar
- Dormir en un colchón firme
- Evitar almohadas muy altas que flexionen el cuello
Dejar de fumar:
- El tabaquismo puede empeorar los síntomas y la progresión de la enfermedad
- Afecta la capacidad pulmonar, que ya puede estar comprometida
Manejo del peso:
- Mantener un peso saludable reduce el estrés en las articulaciones
- Una dieta equilibrada apoya la salud ósea y general
Técnicas de manejo del estrés:
- El estrés puede exacerbar los síntomas
- Meditación, yoga, técnicas de relajación pueden ser beneficiosas
Tratamiento quirúrgico
La cirugía rara vez es necesaria, pero puede considerarse en casos específicos:
Reemplazo articular:
- Si las caderas o rodillas se dañan severamente o quedan en posición fija
- El reemplazo articular puede aliviar el dolor y restaurar la función
Cirugía de columna:
- En casos raros de deformidad severa o fracturas
- Para corregir cifosis extrema (encorvamiento de la espalda)
Cirugía ocular:
- En casos graves de uveítis que no responden al tratamiento médico
Monitoreo y seguimiento
El tratamiento de la espondilitis anquilosante requiere seguimiento regular con el especialista:
- Evaluación de la actividad de la enfermedad
- Ajuste de medicamentos según sea necesario
- Monitoreo de efectos secundarios de los medicamentos
- Seguimiento de la progresión mediante estudios de imagen periódicos
- Evaluación de complicaciones extraarticulares
Un enfoque integral y personalizado del tratamiento puede permitir que la mayoría de las personas con espondilitis anquilosante lleven una vida activa y productiva.
Cuándo Consultar a un Ortopedista o Reumatólogo
El diagnóstico y tratamiento tempranos de la espondilitis anquilosante son cruciales para prevenir la progresión de la enfermedad y mantener la calidad de vida. Es importante saber cuándo buscar atención médica especializada.
Señales de alerta para consultar
Debe programar una consulta con un especialista si experimenta:
Dolor de espalda con características inflamatorias:
- Dolor que comienza antes de los 40 años
- Dolor que dura más de tres meses
- Dolor que empeora con el reposo y mejora con el movimiento
- Rigidez matutina que dura más de 30 minutos
- Dolor que empeora durante la noche, especialmente en la segunda mitad
Dolor en las nalgas o articulaciones sacroilíacas:
- Dolor que alterna entre las nalgas izquierda y derecha
- Molestia en la parte baja de la espalda y las caderas
Reducción de la movilidad:
- Dificultad creciente para doblarse o girar
- Rigidez en la columna que limita las actividades diarias
- Reducción de la expansión del pecho al respirar profundamente
Síntomas en otras articulaciones:
- Dolor e hinchazón persistentes en caderas, rodillas, tobillos o hombros
- Dolor en los talones o la planta de los pies
Síntomas oculares:
- Dolor ocular
- Enrojecimiento
- Visión borrosa
- Sensibilidad a la luz (fotofobia)
Antecedentes familiares:
Si tiene familiares con espondilitis anquilosante y comienza a experimentar dolor de espalda, es importante consultar temprano
Dónde encontrar especialistas
La espondilitis anquilosante generalmente es tratada por:
Reumatólogos: Médicos especializados en enfermedades autoinmunes y artritis que son los especialistas primarios para esta condición
Ortopedistas: Pueden evaluar y tratar complicaciones musculoesqueléticas y realizar cirugías si es necesario
En Consultorios24, puede encontrar ortopedistas y reumatólogos calificados en su área que pueden proporcionar el diagnóstico y tratamiento adecuados.
Importancia del diagnóstico temprano
Consultar tempranamente con un especialista ofrece varias ventajas:
- Prevención del daño: El tratamiento temprano puede prevenir o retrasar la fusión de las vértebras
- Mejor control de síntomas: Los medicamentos modernos son más efectivos cuando se inician pronto
- Prevención de complicaciones: Reduce el riesgo de deformidades y complicaciones extraarticulares
- Mejor pronóstico: Las personas diagnosticadas y tratadas tempranamente generalmente tienen mejores resultados a largo plazo
- Calidad de vida: El manejo adecuado permite mantener la funcionalidad y continuar con las actividades diarias
Qué esperar en la primera consulta
Durante su primera visita al especialista, puede esperar:
- Discusión detallada de sus síntomas y su historia médica
- Examen físico completo, enfocándose en la columna y las articulaciones
- Órdenes para análisis de sangre y estudios de imagen
- Discusión de posibles diagnósticos y próximos pasos
- Plan de tratamiento inicial si el diagnóstico es claro
No espere a que los síntomas se vuelvan severos. Si tiene dolor de espalda persistente con características inflamatorias, especialmente si es menor de 40 años, busque evaluación médica especializada.
¿Buscas un ortopedista o reumatólogo cerca de ti?
Encuentra especialistas certificados en tu ciudad:
Preguntas Frecuentes sobre Espondilitis Anquilosante
¿La espondilitis anquilosante tiene cura?
No, actualmente la espondilitis anquilosante no tiene cura. Sin embargo, con el tratamiento adecuado, la mayoría de las personas pueden controlar eficazmente sus síntomas y mantener una buena calidad de vida. Los medicamentos modernos, especialmente los biológicos, han transformado el pronóstico de esta enfermedad, permitiendo a muchas personas llevar vidas activas y productivas. El tratamiento temprano es clave para prevenir la progresión de la enfermedad y la fusión espinal severa.
¿Puedo hacer ejercicio si tengo espondilitis anquilosante?
No solo puede hacer ejercicio, sino que es altamente recomendable y es una parte fundamental del tratamiento. El ejercicio regular ayuda a mantener la flexibilidad de la columna, fortalece los músculos de soporte y previene la rigidez. Las mejores actividades incluyen natación, estiramientos, yoga adaptado y ejercicios de fortalecimiento. Sin embargo, es importante trabajar con un fisioterapeuta para desarrollar un programa de ejercicios seguro y apropiado para su condición específica.
¿La espondilitis anquilosante es hereditaria?
La espondilitis anquilosante tiene un componente genético significativo. Si tiene un familiar de primer grado con la enfermedad, su riesgo de desarrollarla es mayor que el de la población general. La mayoría de las personas con espondilitis anquilosante tienen el gen HLA-B27, que puede heredarse. Sin embargo, tener el gen no significa que definitivamente desarrollará la enfermedad; solo el 5-8% de las personas con HLA-B27 desarrollan espondilitis anquilosante. Esto sugiere que otros factores genéticos y ambientales también desempeñan un papel.
¿Cuánto tiempo tarda en desarrollarse la espondilitis anquilosante?
La espondilitis anquilosante se desarrolla gradualmente, y puede haber un retraso significativo entre el inicio de los síntomas y el diagnóstico, a menudo de varios años. Los síntomas generalmente comienzan entre los 20 y 40 años, aunque pueden aparecer antes. La progresión de la enfermedad varía considerablemente entre individuos; algunas personas experimentan una progresión lenta con síntomas leves, mientras que otras pueden tener una enfermedad más activa y progresiva. El tratamiento temprano y adecuado puede influir significativamente en la velocidad de progresión.
¿Puede la espondilitis anquilosante afectar otras partes del cuerpo además de la espalda?
Sí, la espondilitis anquilosante puede tener manifestaciones extraarticulares. Las más comunes incluyen uveítis (inflamación ocular), que afecta aproximadamente al 30-40% de las personas en algún momento. También puede haber inflamación en otras articulaciones como caderas, hombros, rodillas y tobillos. Algunas personas desarrollan enfermedad inflamatoria intestinal o psoriasis. En casos raros, puede afectar el corazón (inflamación de la válvula aórtica) o los pulmones (restricción de la capacidad pulmonar debido a la rigidez de la pared torácica). Es importante informar a su médico especialista sobre cualquier síntoma nuevo, no solo los relacionados con la espalda.
Fuentes consultadas:
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas