Displasia de Cadera en Adultos: Síntomas, Diagnóstico y Tratamiento 2026
Guía completa sobre la displasia de cadera en adultos. Conoce los síntomas, opciones de tratamiento quirúrgico y conservador, y cuándo consultar a un especialista.
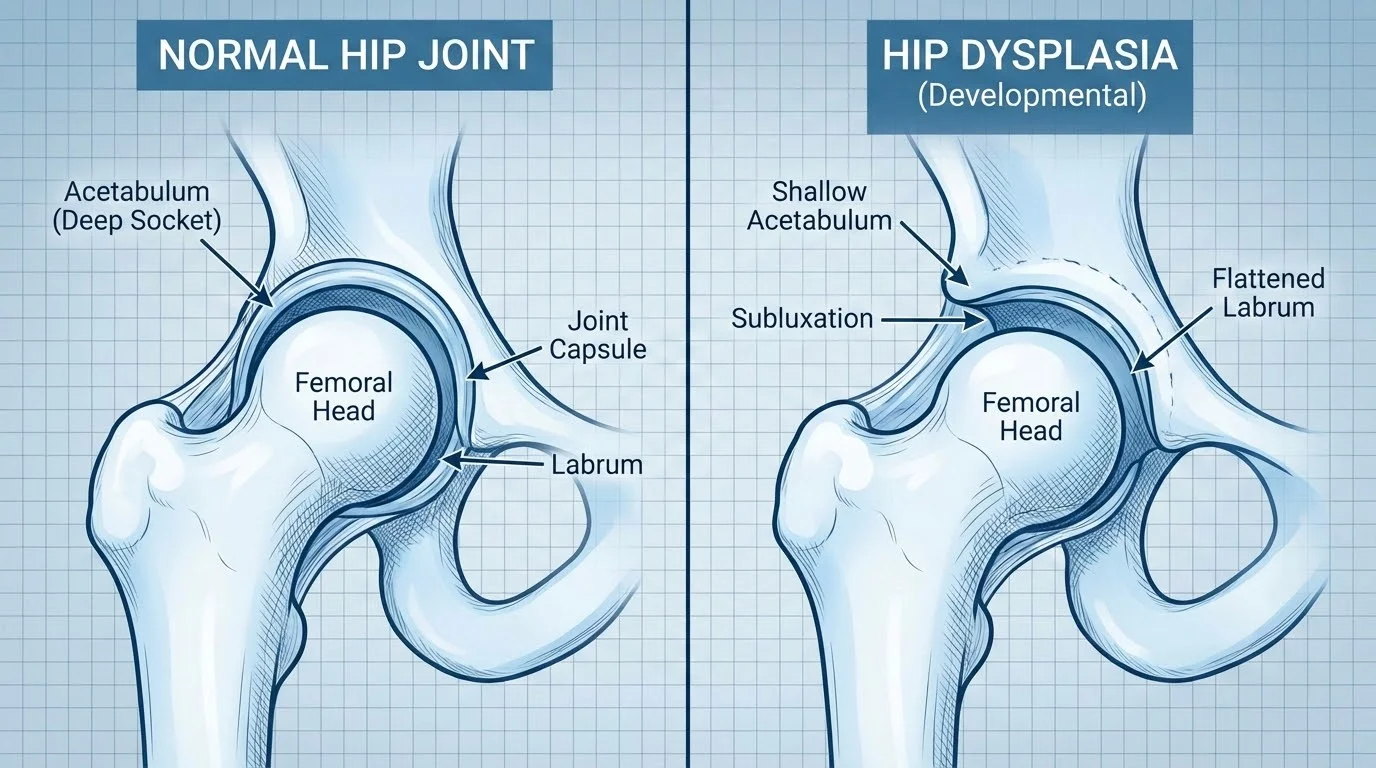
La displasia de cadera en adultos, también conocida como displasia del desarrollo de la cadera (DDH, por sus siglas en inglés), es una condición en la cual la articulación de la cadera no se ha formado correctamente. Aunque tradicionalmente se diagnostica en bebés y niños, muchos adultos descubren que padecen esta condición cuando comienzan a experimentar dolor o limitaciones en la movilidad.
Esta alteración anatómica se caracteriza por una insuficiente cobertura del acetábulo (la cavidad de la pelvis donde encaja la cabeza del fémur), lo que genera una distribución anormal de las fuerzas en la articulación y puede conducir al desarrollo prematuro de artrosis de cadera si no se trata adecuadamente.
¿Qué es la displasia de cadera en adultos?

La displasia de cadera es una malformación congénita en la que el acetábulo (la cavidad de la pelvis donde encaja la cabeza femoral) es demasiado superficial o tiene una orientación anormal. Esto provoca que la cabeza del fémur no esté completamente cubierta o centrada en la articulación.
En adultos, esta condición puede manifestarse de diferentes maneras:
- Displasia acetabular: el acetábulo es poco profundo y no cubre suficientemente la cabeza femoral
- Subluxación de cadera: la cabeza femoral está parcialmente desplazada de su posición normal
- Luxación de cadera: en casos severos, la cabeza femoral está completamente fuera del acetábulo
Es importante destacar que muchos adultos con displasia de cadera pueden haber vivido sin síntomas durante años. Los problemas suelen aparecer en la adolescencia o en adultos jóvenes (entre 20 y 40 años), cuando el desgaste articular comienza a manifestarse debido a la distribución anormal de fuerzas en la articulación.
Síntomas de la displasia de cadera en adultos
Los síntomas de la displasia de cadera en adultos pueden variar considerablemente dependiendo de la severidad de la malformación. La mayoría de los pacientes consultan con un ortopedista especializado en cadera cuando el dolor comienza a interferir con sus actividades diarias.
Síntomas principales
Dolor en la ingle y la cadera
El síntoma más característico es el dolor localizado en la región inguinal (la parte anterior de la cadera), que puede irradiarse hacia:
- El muslo anterior o lateral
- La región glútea
- La zona lumbar baja
Este dolor típicamente:
- Empeora con actividades de carga como caminar largas distancias, subir escaleras o estar de pie prolongadamente
- Mejora con el reposo
- Puede presentarse inicialmente solo después de actividad física intensa y progresar hasta aparecer con actividades cotidianas
Limitación de movilidad
Los pacientes frecuentemente reportan:
- Dificultad para permanecer sentados durante períodos prolongados
- Limitación para practicar deportes o ejercicio
- Rigidez articular, especialmente por las mañanas
- Problemas para realizar movimientos que requieren flexión y rotación de cadera (como ponerse los zapatos o cortarse las uñas de los pies)
Sensación de inestabilidad
Muchos pacientes describen:
- Sensación de que la cadera "se sale" o "se mueve"
- Falta de fuerza en la pierna afectada
- Inseguridad al caminar o realizar actividades que requieren equilibrio
Síntomas adicionales
Chasquidos o crujidos
Es común escuchar o sentir chasquidos en la cadera durante el movimiento. Aunque no siempre son dolorosos, pueden indicar roce anormal entre las estructuras de la articulación o lesiones del labrum acetabular (el cartílago que rodea el acetábulo).
Cojera y alteraciones en la marcha
En casos más severos, especialmente cuando existe una diferencia en la longitud de las piernas, puede observarse:
- Cojera evidente
- Balanceo característico al caminar (marcha de Trendelenburg)
- Inclinación pélvica anormal
Contracturas musculares recurrentes
Los pacientes frecuentemente experimentan contracturas musculares repetidas en la zona de la cadera, el muslo o la región lumbar que requieren:
- Medicación antiinflamatoria frecuente
- Sesiones repetidas de fisioterapia
- Uso de relajantes musculares
Causas y factores de riesgo

La displasia de cadera es una condición congénita, es decir, está presente desde el nacimiento, aunque puede no diagnosticarse hasta la edad adulta.
Factores de riesgo conocidos
Factores genéticos
- Historia familiar de displasia de cadera
- Mayor incidencia en ciertas etnias
- Sexo femenino (las mujeres tienen 4-5 veces más probabilidad de desarrollar displasia de cadera que los hombres)
Factores prenatales
- Posición de nalgas (presentación podálica) durante el control prenatal
- Primer embarazo (el útero es menos distensible)
- Embarazo gemelar
- Oligohidramnios (poco líquido amniótico)
Otros factores
- Laxitud ligamentaria generalizada
- Prematuridad
- Peso elevado al nacer
¿Por qué aparecen síntomas en la edad adulta?
Aunque la malformación existe desde el nacimiento, muchos pacientes no experimentan síntomas hasta la edad adulta porque:
- Compensación muscular: durante años, la musculatura alrededor de la cadera compensa la inestabilidad articular
- Desgaste progresivo: con el tiempo, la distribución anormal de fuerzas causa deterioro del cartílago articular
- Umbral de tolerancia: el dolor aparece cuando el daño articular alcanza un nivel crítico
- Actividad física: cambios en el nivel de actividad pueden desenmascarar la condición
Diagnóstico de la displasia de cadera
El diagnóstico de la displasia de cadera en adultos requiere una evaluación completa que combina historia clínica, exploración física y estudios de imagen especializados.
Evaluación clínica
Durante la consulta, el ortopedista especialista en cadera realizará:
Historia clínica detallada
- Características del dolor (localización, intensidad, factores que lo mejoran o empeoran)
- Limitaciones funcionales
- Historia de problemas de cadera en la infancia
- Antecedentes familiares
Exploración física
- Evaluación del rango de movimiento de la cadera
- Medición de la longitud de las piernas
- Evaluación de la marcha
- Maniobras específicas como el test de choque anterior (FADIR test) para detectar lesiones del labrum
- Evaluación de la fuerza muscular
Estudios de imagen
Radiografías
Son el estudio inicial fundamental. Se realizan radiografías específicas:
- Radiografía anteroposterior (AP) de pelvis en bipedestación: permite evaluar la cobertura de la cabeza femoral y medir ángulos específicos
- Radiografía de "falso perfil": evalúa la cobertura anterior del acetábulo
- Radiografía axial de cadera: valora la congruencia articular
El radiólogo medirá varios parámetros, entre ellos:
- Ángulo de Wiberg o ángulo centro-borde (ACB): indica el grado de cobertura lateral de la cabeza femoral (normal: >25°)
- Índice acetabular: mide la inclinación del techo acetabular
- Ángulo de Tönnis: evalúa la congruencia articular
Resonancia magnética (RM)
La RM es especialmente útil para:
- Evaluar el estado del cartílago articular
- Detectar lesiones del labrum acetabular (muy comunes en displasia)
- Identificar edema óseo u otras alteraciones de tejidos blandos
- Valorar signos tempranos de artrosis
Tomografía computarizada (TC)
La TC puede ser necesaria en casos específicos para:
- Planificación quirúrgica detallada
- Evaluar la versión acetabular (orientación anterior-posterior)
- Crear modelos tridimensionales de la cadera
Tratamiento de la displasia de cadera en adultos

El tratamiento de la displasia de cadera en adultos depende fundamentalmente de:
- La severidad de la displasia
- El grado de desgaste articular (artrosis)
- La edad del paciente
- El nivel de actividad y expectativas funcionales
- Los síntomas presentes
Tratamiento conservador
El tratamiento no quirúrgico está indicado en casos leves o como medida inicial en pacientes con síntomas moderados y poco desgaste articular.
Modificación de actividades
- Evitar actividades de alto impacto (correr, saltar, deportes de contacto)
- Reducir períodos prolongados de pie o caminata
- Mantener un peso corporal saludable para disminuir la carga sobre la articulación
- Utilizar bastón en el lado contrario para descargar la cadera afectada
Fisioterapia
Un programa de fisioterapia adecuado incluye:
- Fortalecimiento muscular: especialmente de los músculos glúteos, abductores de cadera y core
- Ejercicios de estabilización: mejoran el control neuromuscular de la cadera
- Estiramientos: para mantener el rango de movimiento y flexibilidad
- Ejercicios en piscina: permiten ejercitar sin carga articular
Medicación
- Analgésicos: paracetamol para dolor leve a moderado
- Antiinflamatorios no esteroideos (AINEs): ibuprofeno, naproxeno, para reducir dolor e inflamación
- Relajantes musculares: en casos de contracturas asociadas
Infiltraciones
- Corticosteroides intraarticulares: para reducir inflamación y dolor temporalmente
- Ácido hialurónico: puede ayudar a mejorar la lubricación articular en casos seleccionados
Tratamiento quirúrgico
La cirugía se considera cuando el tratamiento conservador no proporciona alivio adecuado o cuando la displasia es severa. La elección del procedimiento depende principalmente del grado de artrosis presente.
Cirugía de preservación articular
Osteotomía periacetabular (PAO)
Es la técnica de elección en adultos jóvenes (generalmente menores de 45 años) con displasia sintomática pero sin artrosis avanzada.
¿En qué consiste?
La osteotomía periacetabular, descrita originalmente por el Dr. Reinhold Ganz, consiste en realizar cortes controlados en el hueso pélvico alrededor del acetábulo para poder reorientarlo en una posición más favorable. Esto permite:
- Aumentar la cobertura de la cabeza femoral
- Normalizar la distribución de fuerzas en la articulación
- Prevenir o retrasar el desarrollo de artrosis
Candidatos ideales
- Pacientes menores de 45 años
- Displasia sintomática confirmada
- Articulación congruente (la cabeza femoral encaja bien en el acetábulo cuando se coloca en la posición correcta)
- Sin artrosis o con artrosis muy leve
- Buena calidad del cartílago articular
Ventajas de la técnica
- Preserva la articulación natural
- Permite grandes correcciones en todos los planos
- Mantiene intacta la columna posterior de la pelvis, proporcionando estabilidad
- No afecta el canal del parto (importante en mujeres jóvenes)
- Respeta la musculatura abductora de la cadera
Técnica mini-invasiva
Desde 2008, se ha desarrollado una modificación mini-invasiva de la técnica original que ofrece:
- Menor agresividad quirúrgica
- Menor tiempo operatorio
- Menos dolor postoperatorio
- Menos sangrado intra y postoperatorio
- Recuperación más rápida
Recuperación postoperatoria
- Los pacientes inician fisioterapia desde el primer día
- Movilización temprana con ayuda
- Carga parcial con muletas durante aproximadamente 2 meses
- Retorno a actividades cotidianas: 3-6 meses
- Recuperación completa: hasta 12 meses
Resultados a largo plazo
Múltiples estudios han demostrado que:
- El 60-80% de los pacientes conservan su cadera natural sin necesidad de prótesis después de 20 años
- Mejora significativa del dolor y la función
- Mejor cobertura de la cabeza femoral
- Retraso en la progresión de la artrosis
Artroscopia de cadera
En algunos casos, puede combinarse con la osteotomía periacetabular o realizarse de forma aislada para:
- Reparar lesiones del labrum acetabular
- Eliminar cuerpos libres intraarticulares
- Tratar lesiones condrales focales
Prótesis de cadera
Cuando existe artrosis avanzada (desgaste articular significativo), la única opción efectiva es el reemplazo total de cadera.
Indicaciones
- Dolor severo que no responde a tratamiento conservador
- Artrosis moderada a severa
- Limitación funcional importante
- Generalmente en pacientes mayores de 45-50 años
La prótesis de cadera sustituye tanto la cabeza femoral como el acetábulo dañados por componentes artificiales, eliminando el dolor y restaurando la función.
Consideraciones especiales en displasia
La cirugía de prótesis de cadera en pacientes con displasia presenta desafíos técnicos adicionales:
- Anatomía ósea alterada
- Deficiencia de hueso acetabular
- Puede requerir injertos óseos
- Mayor complejidad técnica
A pesar de estos desafíos, los resultados son generalmente excelentes cuando la cirugía es realizada por cirujanos con experiencia en displasia de cadera.
Pronóstico y prevención de complicaciones
Evolución sin tratamiento
Si no se trata, la displasia de cadera en adultos típicamente progresa siguiendo este patrón:
- Fase inicial: dolor ocasional con actividad intensa
- Fase intermedia: dolor con actividades moderadas y limitación funcional progresiva
- Fase avanzada: dolor constante, limitación severa, artrosis establecida
La velocidad de progresión varía entre pacientes, pero generalmente:
- Mayor severidad de la displasia = progresión más rápida
- Pacientes más activos pueden experimentar síntomas más tempranos
- La obesidad acelera el deterioro articular
Factores que afectan el pronóstico
Factores favorables
- Diagnóstico temprano (antes del desarrollo de artrosis significativa)
- Edad joven al momento del tratamiento
- Displasia leve a moderada
- Buena calidad del cartílago articular
- Articulación congruente
- Ausencia de obesidad
Factores desfavorables
- Diagnóstico tardío con artrosis establecida
- Displasia severa con subluxación
- Incongruencia articular
- Obesidad
- Lesiones extensas del labrum o cartílago
Prevención de complicaciones
Para pacientes diagnosticados con displasia de cadera, es fundamental:
Mantener peso saludable
- Cada kilogramo de peso corporal adicional aumenta la carga sobre la cadera
- La pérdida de peso reduce el estrés articular y puede aliviar los síntomas
Ejercicio adecuado
- Fortalecer la musculatura de cadera, glúteos y core
- Preferir actividades de bajo impacto: natación, ciclismo, yoga
- Evitar deportes de alto impacto cuando hay síntomas
Seguimiento regular
- Evaluaciones periódicas con el ortopedista
- Radiografías de control para monitorizar progresión
- Ajuste del tratamiento según evolución
Intervención oportuna
- No postergar la cirugía de preservación cuando esté indicada
- Mejor resultado con intervención antes del desarrollo de artrosis avanzada
Cuándo consultar a un ortopedista
Es recomendable consultar con un especialista en ortopedia si experimenta:
Síntomas de alerta
- Dolor persistente en la ingle o cadera que dura más de 2-3 semanas y no mejora con reposo
- Dolor que interfiere con actividades cotidianas como caminar, subir escaleras o estar sentado
- Cojera o alteraciones en la forma de caminar
- Sensación de inestabilidad en la cadera o de que "se sale de lugar"
- Chasquidos dolorosos en la cadera durante el movimiento
- Limitación progresiva del rango de movimiento de la cadera
Situaciones específicas
- Antecedentes de problemas de cadera en la infancia: luxación congénita, displasia diagnosticada en bebé, uso de arnés de Pavlik
- Historia familiar de displasia de cadera o necesidad de cirugía de cadera a edad temprana
- Planificación de embarazo en mujeres con displasia conocida o sospechada
- Atletas jóvenes con dolor de cadera que limita el rendimiento deportivo
Importancia de la evaluación especializada
Un ortopedista especializado en cadera puede:
- Realizar un diagnóstico preciso mediante historia clínica, exploración y estudios de imagen
- Determinar la severidad de la displasia y el grado de daño articular
- Establecer el tratamiento más adecuado según cada caso
- Brindar orientación sobre pronóstico y prevención de complicaciones
No espere a que el dolor sea insoportable para buscar ayuda. El diagnóstico temprano de la displasia de cadera permite implementar tratamientos que pueden preservar la articulación natural y prevenir la necesidad de cirugía mayor en el futuro.
¿Buscas un ortopedista cerca de ti?
Encuentra especialistas certificados en tu ciudad:
Preguntas frecuentes
¿La displasia de cadera en adultos se puede curar?
La displasia de cadera es una malformación anatómica que no puede "curarse" en el sentido de que el hueso no volverá a formarse normalmente por sí solo. Sin embargo, puede tratarse eficazmente mediante cirugía de preservación articular (como la osteotomía periacetabular) que reorienta el acetábulo, normalizando la biomecánica de la cadera y previniendo o retrasando el desarrollo de artrosis. En casos con artrosis establecida, la prótesis de cadera puede eliminar completamente el dolor y restaurar la función.
¿Puedo hacer ejercicio si tengo displasia de cadera?
Sí, pero es importante elegir actividades apropiadas. Se recomiendan ejercicios de bajo impacto como natación, ciclismo, yoga o pilates, que fortalecen la musculatura sin sobrecargar la articulación. Es fundamental evitar deportes de alto impacto como correr largas distancias, saltos repetitivos o deportes de contacto si tiene síntomas. Un fisioterapeuta especializado puede diseñar un programa de ejercicios específico que fortalezca la cadera sin agravar los síntomas.
¿La displasia de cadera es hereditaria?
Existe un componente genético significativo. Los estudios muestran que tener un familiar de primer grado con displasia de cadera aumenta el riesgo de padecerla. Sin embargo, no sigue un patrón de herencia simple, sino que involucra múltiples factores genéticos y ambientales. Si tiene displasia de cadera, es recomendable informar al pediatra para que realice una evaluación cuidadosa de sus hijos, especialmente durante los primeros meses de vida.
¿A qué edad es mejor operarse de displasia de cadera?
Para cirugía de preservación articular (osteotomía periacetabular), el momento ideal es cuando hay síntomas que no responden a tratamiento conservador, pero antes de que se desarrolle artrosis significativa. Esto generalmente ocurre en pacientes de 15-45 años. Operar demasiado tarde, cuando ya existe artrosis avanzada, disminuye las posibilidades de éxito de la cirugía de preservación y puede requerir una prótesis. Por eso es crucial no postergar la evaluación cuando aparecen síntomas persistentes.
¿Cuánto dura la recuperación después de una osteotomía periacetabular?
La recuperación es gradual y varía entre pacientes. Generalmente:
- Primeras 2 semanas: reposo relativo en casa con movilización asistida
- 2-8 semanas: carga parcial con muletas, fisioterapia intensiva
- 3 meses: inicio de carga completa sin muletas
- 6 meses: retorno a la mayoría de actividades cotidianas
- 12 meses: recuperación completa y retorno a deportes de bajo impacto
Es importante seguir meticulosamente las indicaciones del equipo quirúrgico y de fisioterapia para optimizar los resultados. Aunque es una cirugía mayor, la mayoría de los pacientes reportan mejora significativa del dolor y la función a mediano y largo plazo.
Fuentes consultadas:
- Hip dysplasia - Diagnosis and treatment - Mayo Clinic
- Displasia de Cadera ¿Qué es? Síntomas y tratamiento
- Osteotomía periacetabular de Ganz
- Developmental Dysplasia of the Hip - StatPearls - NCBI
- Osteotomía periacetabular para tratamiento de la displasia de cadera - Elsevier
- Displasia de cadera | Clínica CEMTRO
- Hip Dysplasia | Johns Hopkins Medicine
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas