Osteoporosis: Factores de Riesgo, Diagnóstico y Prevención de Fracturas
Guía de osteoporosis: fisiopatología del remodelado óseo, factores de riesgo y FRAX, diagnóstico con densitometría DXA, y tratamiento con bifosfonatos, denosumab y agentes anabólicos.
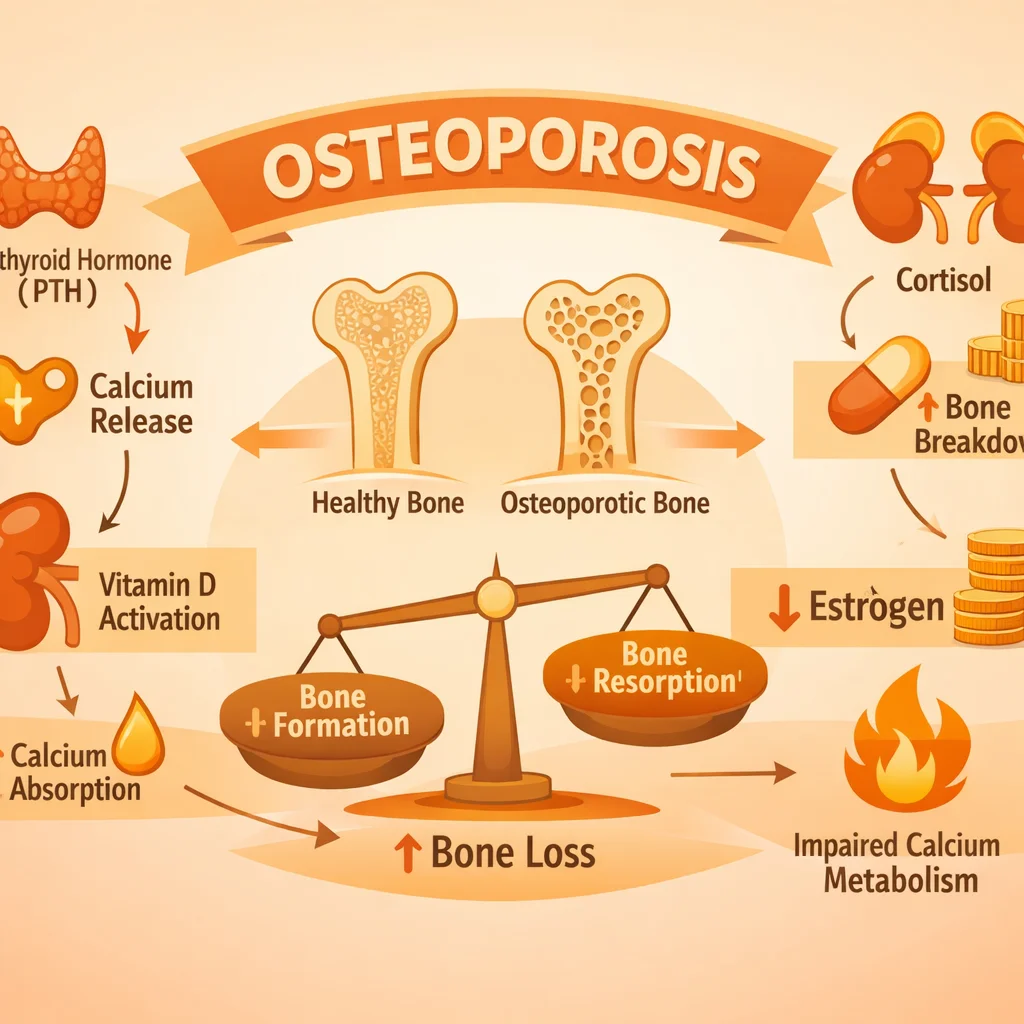
La osteoporosis es una enfermedad esquelética sistémica caracterizada por la disminución de la densidad mineral ósea (DMO) y el deterioro de la microarquitectura del tejido óseo, con el consecuente aumento de la fragilidad y susceptibilidad a fracturas. La OMS la define operativamente como un T-score ≤ -2.5 en la densitometría ósea por absorciometría dual de rayos X (DXA). En México, se estima que 1 de cada 3 mujeres y 1 de cada 5 hombres mayores de 50 años sufrirán una fractura osteoporótica a lo largo de su vida.
Biología del Remodelado Óseo
El hueso es un tejido dinámico en constante remodelado a través de unidades multicelulares básicas (BMU):
- Osteoclastos: Células multinucleadas derivadas de precursores monocito-macrófago. Resorben hueso mediante secreción de ácido clorhídrico y catepsina K en la laguna de resorción.
- Osteoblastos: Células formadoras de hueso derivadas de células mesenquimales. Sintetizan matriz osteoide (colágeno tipo I) que posteriormente se mineraliza.
- Osteocitos: Osteoblastos atrapados en la matriz mineralizada. Funcionan como mecanosensores y reguladores del remodelado mediante esclerostina (inhibidor de la vía Wnt, frena formación ósea).
Sistema RANK/RANKL/OPG
La regulación del remodelado depende de un sistema parácrino clave:
- RANKL (ligando del receptor activador del NF-κB): Producido por osteoblastos y osteocitos. Se une a RANK en precursores osteoclásticos, promoviendo su diferenciación, activación y supervivencia.
- OPG (osteoprotegerina): Receptor señuelo producido por osteoblastos. Neutraliza RANKL, inhibiendo la osteoclastogénesis.
En la osteoporosis existe un desequilibrio con predominio de resorción sobre formación.
Fisiopatología

Osteoporosis Posmenopáusica (Tipo I)
La deficiencia estrogénica tras la menopausia elimina el efecto protector de los estrógenos sobre el hueso:
- Aumento de RANKL y disminución de OPG → osteoclastogénesis acelerada.
- Aumento de citocinas proinflamatorias (IL-1, IL-6, TNF-α) que promueven resorción.
- Pérdida ósea acelerada: 2-5% anual en los primeros 5-7 años posmenopáusicos, predominantemente de hueso trabecular (vertebral).
Osteoporosis Senil (Tipo II)
Relacionada con el envejecimiento: disminución de la actividad osteoblástica, déficit de vitamina D, hiperparatiroidismo secundario, sarcopenia. Afecta hueso cortical y trabecular.
Factores de Riesgo y FRAX

La herramienta FRAX (Fracture Risk Assessment Tool) calcula la probabilidad a 10 años de fractura mayor osteoporótica y de cadera, integrando factores clínicos:
- No modificables: Edad avanzada, sexo femenino, menopausia precoz (< 45 años), bajo IMC (< 20), antecedente personal de fractura por fragilidad, historia familiar de fractura de cadera (padres).
- Modificables: Tabaquismo activo, consumo de alcohol (≥ 3 unidades/día), sedentarismo, deficiencia de calcio y vitamina D.
- Enfermedades asociadas: artritis reumatoide, hiperparatiroidismo primario, hipertiroidismo, síndrome de Cushing, malabsorción (celíaca, gastrectomía), hipogonadismo, DM1.
- Fármacos: Glucocorticoides (≥ 5 mg de prednisona por ≥ 3 meses - causa más frecuente de osteoporosis secundaria), inhibidores de aromatasa, agonistas GnRH, antiepilépticos, heparina.
Fracturas Osteoporóticas
Las fracturas por fragilidad (ante trauma mínimo, equivalente a caída desde la propia altura o menos) son la manifestación clínica de la osteoporosis:
- Fractura vertebral: La más frecuente, frecuentemente asintomática (dos tercios son clínicamente silentes). Produce dolor dorsolumbar agudo, pérdida de estatura, cifosis progresiva. Cascada de fracturas vertebrales.
- Fractura de cadera: La más grave. Mortalidad del 20-30% al año. Solo el 40% recupera su nivel funcional previo. Requiere tratamiento quirúrgico.
- Fractura de muñeca (Colles): Frecuentemente la primera manifestación en mujeres posmenopáusicas tempranas.
Diagnóstico
Densitometría Ósea (DXA)
Gold standard para diagnóstico. Se mide en columna lumbar (L1-L4) y cadera (cuello femoral y cadera total):
- T-score: Desviaciones estándar respecto a la DMO de adulto joven sano del mismo sexo.
- Normal: T-score ≥ -1.0
- Osteopenia: T-score entre -1.0 y -2.5
- Osteoporosis: T-score ≤ -2.5
- Osteoporosis establecida: T-score ≤ -2.5 + fractura por fragilidad
- Z-score: Comparación con población de la misma edad y sexo. Un Z-score ≤ -2.0 sugiere causas secundarias de pérdida ósea.
Indicaciones de DXA: Mujeres ≥ 65 años, hombres ≥ 70 años, posmenopáusicas < 65 con factores de riesgo, adultos con fractura por fragilidad, pacientes en tratamiento con glucocorticoides.
Laboratorio
- Metabolismo óseo mineral: Calcio sérico, fósforo, fosfatasa alcalina, 25-OH vitamina D, PTH intacta.
- Marcadores de remodelado óseo: CTx sérico (telopéptido C-terminal del colágeno tipo I - marcador de resorción), P1NP (propéptido aminoterminal del procolágeno tipo I - marcador de formación). Útiles para monitoreo de respuesta al tratamiento.
- Descartar causas secundarias: Función tiroidea, cortisol, electroforesis de proteínas séricas (mieloma), función renal.
Tratamiento
Medidas Generales
- Calcio: 1000-1200 mg/día (preferentemente dietético: lácteos, vegetales verdes, tortillas nixtamalizadas). Suplemento si ingesta insuficiente. No exceder 2000 mg/día.
- Vitamina D: 800-2000 UI/día. Meta: 25-OH vitamina D > 30 ng/mL. Deficiencia muy frecuente en México a pesar de la latitud.
- Ejercicio: Con carga de peso (caminata, escaleras) y ejercicios de resistencia. Mejoran DMO y reducen riesgo de caídas.
- Prevención de caídas: Corrección visual, revisión de medicamentos (sedantes, antihipertensivos), evaluación de entorno doméstico.
Tratamiento Farmacológico Antirresortivo
- Bifosfonatos (alendronato 70 mg semanal, risedronato, ácido zoledrónico 5 mg IV anual): Análogos del pirofosfato que se incorporan a la hidroxiapatita ósea. Internalizados por osteoclastos, inhiben la farnesil pirofosfato sintetasa (vía del mevalonato), induciendo apoptosis del osteoclasto. Reducen fractura vertebral 40-70% y de cadera 40-50%. Duración 3-5 años (holidays), considerar riesgo de osteonecrosis mandibular y fractura atípica de fémur con uso prolongado.
- Denosumab (60 mg SC semestral): Anticuerpo monoclonal anti-RANKL. Mimetiza la acción de OPG. Reduce fracturas vertebrales 68%, cadera 40%. No se acumula en hueso. Riesgo de rebote al suspender (pérdida ósea acelerada y fracturas vertebrales múltiples): transicionar a bifosfonato.
Tratamiento Anabólico (Formador de Hueso)
- Teriparatida (PTH 1-34, 20 mcg SC diario × 2 años): Administración intermitente de PTH estimula formación ósea (ventana anabólica). Reduce fracturas vertebrales 65%.
- Romosozumab (210 mg SC mensual × 12 meses): Anticuerpo anti-esclerostina. Efecto dual: aumenta formación y disminuye resorción. Ensayo FRAME: reducción de 73% en fracturas vertebrales. Precaución cardiovascular (ensayo ARCH).
Terapia Hormonal
Estrógenos conjugados ± progestágenos en mujeres con menopausia reciente (< 60 años o < 10 años postmenopausia) con síntomas vasomotores. Eficaz para prevención de fracturas, pero no primera línea exclusivamente para osteoporosis por perfil de riesgo-beneficio (WHI).
Encuentra especialistas en endocrinologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Hipertiroidismo: Síntomas, Causas y Opciones de Tratamiento en México
El hipertiroidismo causa taquicardia, pérdida de peso y ansiedad. Conoce sus causas, la enfermedad de Graves y cuándo consultar a un endocrinólogo.
Hipotiroidismo: Síntomas, Diagnóstico y Tratamiento con Levotiroxina
Guía completa sobre el hipotiroidismo: conoce los síntomas, cómo se diagnostica con pruebas de TSH y T4, y el tratamiento con levotiroxina para regular la tiroides.
Síndrome Metabólico: Diagnóstico, Riesgos y Estrategias de Manejo
El síndrome metabólico: criterios diagnósticos ATP III/IDF, fisiopatología de la resistencia a la insulina y adiposopatía visceral, riesgos cardiovasculares y estrategias de manejo basadas en evidencia.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en endocrinologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas