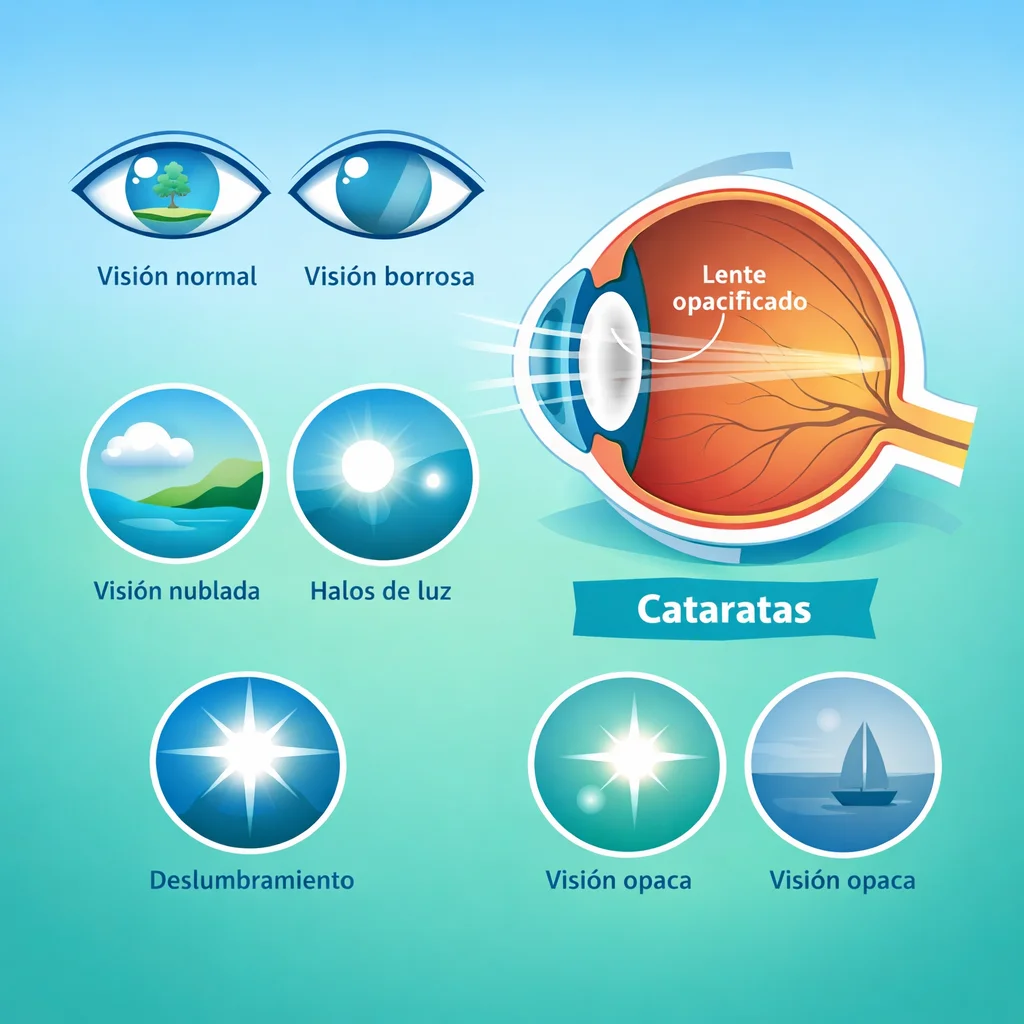
Cataratas: Síntomas, Tipos y Cirugía de Facoemulsificación
Todo sobre cataratas: tipos (nuclear, cortical, subcapsular posterior), síntomas, indicaciones quirúrgicas y técnica de facoemulsificación con implante de lente intraocular.
¿Qué es una catarata?

La catarata se define como la opacificación parcial o total del cristalino, la lente biconvexa transparente ubicada detrás del iris. El cristalino está compuesto por un 65 % de agua y un 35 % de proteínas (cristalinas α, β y γ), organizadas en una disposición altamente regular que garantiza su transparencia. Con el envejecimiento, estas proteínas sufren modificaciones postraducionales —oxidación, glicación no enzimática, entrecruzamiento disulfuro— que alteran su solubilidad y provocan agregados que dispersan la luz.
La catarata es la primera causa de ceguera reversible a nivel mundial. En México, se estima que más de 2.5 millones de personas mayores de 50 años padecen algún grado de opacidad cristaliniana, y las listas de espera quirúrgica en el sector público continúan siendo un reto de salud pública.
Anatomía del cristalino
El cristalino posee:
- Cápsula: membrana basal elástica que lo envuelve completamente; la cápsula anterior es más gruesa que la posterior.
- Epitelio: capa de células cuboidales bajo la cápsula anterior; responsable del metabolismo activo, transporte iónico y generación de nuevas fibras.
- Corteza: fibras jóvenes, anucleadas, ricas en cristalinas solubles.
- Núcleo: fibras más antiguas y compactas; la zona que primero pierde transparencia en la catarata nuclear senil.
El cristalino carece de vasos sanguíneos y nervios; su nutrición depende del humor acuoso.
Tipos de cataratas
1. Catarata nuclear
La esclerosis nuclear es la forma más frecuente asociada a la edad. El núcleo se torna amarillento y luego parduzco (catarata brunescente). Inicialmente puede producir una miopización transitoria —el paciente refiere mejoría paradójica en visión cercana—, seguida de un deterioro progresivo de la agudeza visual lejana con alteración en la percepción cromática.
2. Catarata cortical
Se manifiesta como opacidades cuneiformes en la corteza, visibles como estrías radiales en la retroiluminación con lámpara de hendidura. Causa deslumbramiento (glare) especialmente con fuentes de luz laterales y visión nocturna deficiente.
3. Catarata subcapsular posterior (SCP)
Opacidad granular ubicada justo delante de la cápsula posterior, en el eje visual. Produce pérdida visual desproporcionada a su tamaño, particularmente en visión cercana y con pupila miótica (lectura, luz brillante). Se asocia con:
- Uso crónico de corticosteroides (sistémicos o tópicos)
- Diabetes mellitus
- Miopía alta
- Uveítis crónica
- Radioterapia
4. Catarata congénita
Presente al nacimiento o detectada en los primeros meses de vida. Puede ser uni o bilateral. Etiología: infecciones intrauterinas (rubéola, toxoplasmosis), alteraciones metabólicas (galactosemia), síndromes genéticos (Down, Marfan) o idiopática. Requiere cirugía temprana para evitar ambliopía por deprivación.
Factores de riesgo
- Edad (factor principal; >60 años)
- Radiación ultravioleta acumulada
- Diabetes mellitus (glicación de cristalinas, vía del sorbitol)
- Tabaquismo
- Corticosteroides sistémicos o tópicos prolongados
- Trauma ocular (contuso o penetrante)
- Cirugía intraocular previa (vitrectomía)
- Deshidratación severa / diarrea (cataratas en países en desarrollo)
Síntomas
La progresión es típicamente gradual e indolora:
- Visión borrosa progresiva, como mirar a través de un cristal empañado.
- Deslumbramiento con luces frontales, especialmente al conducir de noche.
- Necesidad de mayor iluminación para leer.
- Percepción alterada de colores (tonos amarillentos o desaturados).
- Diplopía monocular (imagen fantasma con un solo ojo).
- Cambios frecuentes en la graduación de lentes.
Evaluación diagnóstica
- Agudeza visual con mejor corrección óptica (Snellen/ETDRS).
- Biomicroscopía con lámpara de hendidura: evaluación directa y en retroiluminación del cristalino.
- Clasificación LOCS III (Lens Opacities Classification System III): escala estandarizada que gradúa la opacidad nuclear (color y opalescencia), cortical y subcapsular posterior de 1 a 6.
- Fondo de ojo con dilatación: para descartar patología retiniana concomitante que limite el pronóstico visual.
- Biometría óptica (IOLMaster/Lenstar): cálculo del poder del lente intraocular basado en longitud axial, queratometría y profundidad de cámara anterior.
- Topografía corneal: detección de astigmatismo corneal previo al implante de LIO tórica.
- OCT macular: descarta edema macular o degeneración macular asociada a la edad en casos de pronóstico visual incierto.
Indicaciones quirúrgicas
La cirugía se indica cuando la catarata deteriora la función visual del paciente hasta afectar sus actividades cotidianas (conducción, lectura, trabajo). No es necesario esperar a que la catarata esté "madura". Otras indicaciones incluyen:
- Catarata que impide la evaluación o el tratamiento de patología del segmento posterior.
- Catarata facomórfica que produce cierre angular secundario.
- Catarata facoantigénica con uveítis facogénica.
Técnica de facoemulsificación
La facoemulsificación es la técnica estándar a nivel mundial. Se realiza bajo anestesia tópica o intracameral, en régimen ambulatorio:
- Incisión corneal: corte autoselante de 2.2-2.8 mm con cuchillete de diamante o acero.
- Capsulorrexis circular continua (CCC): apertura circular de 5-5.5 mm en la cápsula anterior con pinza de Utrata o cistítomo, paso crucial que determina la centración del lente.
- Hidrodisección e hidrodelineación: inyección de BSS entre la corteza y la cápsula para movilizar el núcleo.
- Emulsificación ultrasónica: la pieza de mano de facoemulsificación fragmenta el núcleo con energía ultrasónica (frecuencia ~40 kHz) y lo aspira simultáneamente. Técnicas de fragmentación: divide and conquer, phaco chop, stop and chop.
- Irrigación-aspiración (I/A): remoción de los restos corticales.
- Implante de lente intraocular (LIO): plegado e inserción del LIO a través de la microincisión. Se despliega dentro del saco capsular, centrado sobre el eje visual.
- Sellado de la incisión: hidratación estromal; generalmente sin suturas.
Tipos de lentes intraoculares
- Monofocal: enfoque a una sola distancia (generalmente lejos). El paciente requiere lentes para visión cercana.
- Multifocal (difractivo/refractivo): proporciona múltiples focos. Mayor independencia de lentes, pero puede producir halos y pérdida de sensibilidad al contraste.
- Tórica: corrige astigmatismo corneal preexistente ≥ 1.0 D. Requiere alineación precisa en el eje.
- EDOF (Extended Depth of Focus): amplía el rango de enfoque sin los anillos concéntricos de los multifocales. Menor disfotopsia.
- Acomodativa: diseñada para moverse dentro del ojo simulando acomodación; resultados variables.
Resultados y complicaciones
La tasa de éxito visual (agudeza ≥ 20/40) supera el 95 %. Las complicaciones, aunque infrecuentes, incluyen:
- Endoftalmitis postoperatoria: infección intraocular devastadora (incidencia 0.03-0.1 %). Profilaxis con cefuroxima intracameral.
- Edema macular cistoide (síndrome de Irvine-Gass): inflamación macular que reduce la visión a las 4-8 semanas. Tratamiento: AINEs y corticosteroides tópicos.
- Opacificación de la cápsula posterior (catarata secundaria): proliferación de células epiteliales residuales sobre la cápsula posterior. Incidencia de 20-40 % a 5 años. Tratamiento definitivo: capsulotomía con láser Nd:YAG, procedimiento ambulatorio de 5 minutos.
- Desprendimiento de retina: riesgo ligeramente aumentado tras facoemulsificación, especialmente en miopes altos.
- Descentración o luxación del LIO: infrecuente; puede requerir reposicionamiento o recambio quirúrgico.
Prevención
No existe un tratamiento farmacológico aprobado para prevenir o revertir cataratas. Las medidas generales incluyen: uso de lentes con filtro UV, control glucémico estricto en diabéticos, cesación tabáquica y evitar el uso innecesario de corticosteroides.
Encuentra especialistas en oftalmologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Retinopatia Diabetica: Sintomas, Etapas y Cuando Consultar al Oftalmologo
La retinopatia diabetica afecta al 31% de diabeticos en Mexico. Conoce sus sintomas, etapas y cuando consultar al oftalmologo para proteger tu vision.
Glaucoma: Síntomas Silenciosos y la Importancia de la Detección Temprana
El glaucoma es llamado "el ladrón silencioso de la vista". Conoce sus síntomas, factores de riesgo y por qué la detección temprana puede salvar tu visión.
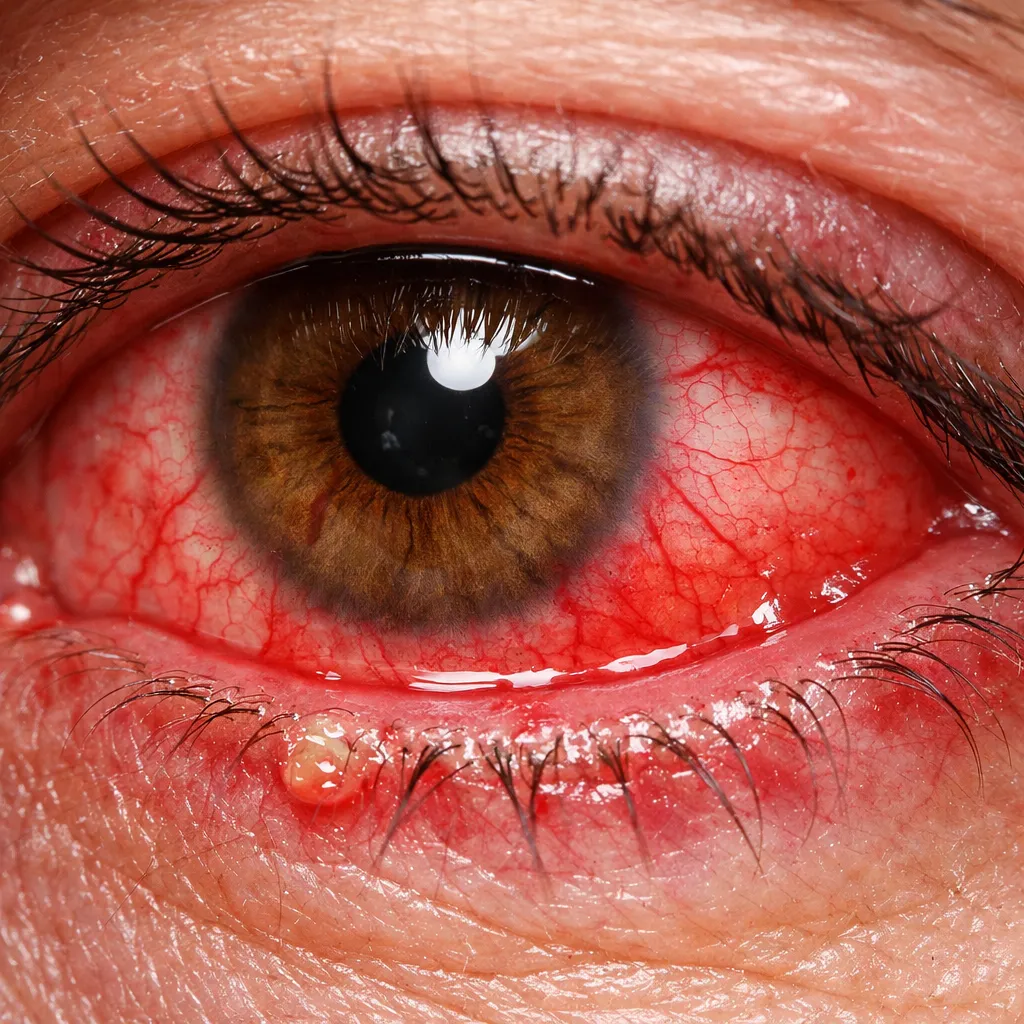
Conjuntivitis: Síntomas, Causas y Tratamiento del Ojo Rojo
La conjuntivitis es una infección ocular muy común. Aprende a identificar sus síntomas, tipos y el tratamiento adecuado para cada caso.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en oftalmologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas