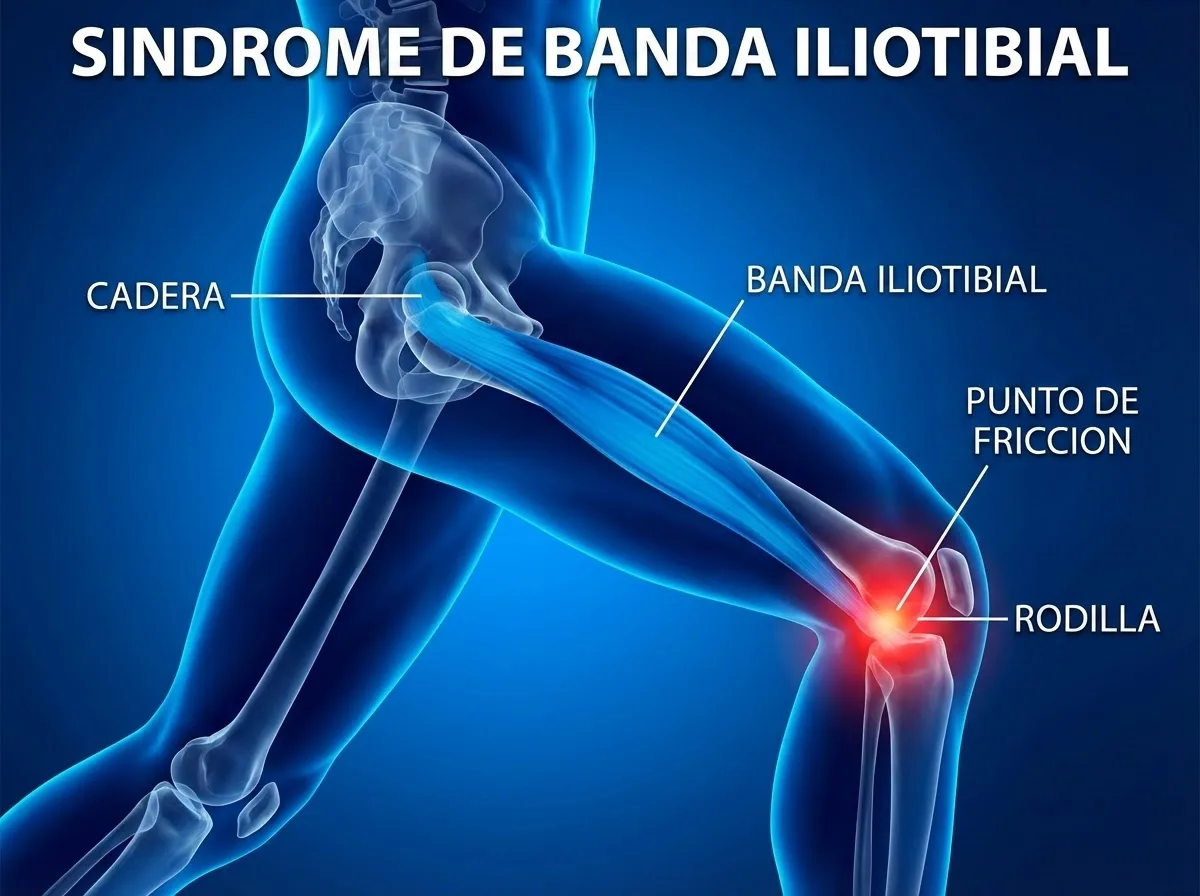
Síndrome de la Banda Iliotibial: Causas, Síntomas y Tratamiento
Guía completa sobre el síndrome de la banda iliotibial, conocido como rodilla del corredor. Aprende sobre causas, síntomas, diagnóstico y tratamiento efectivo.
El síndrome de la banda iliotibial (SBIT), también conocido como "rodilla del corredor", es una de las lesiones más comunes entre deportistas, especialmente corredores y ciclistas. Se caracteriza por dolor en la parte externa de la rodilla que puede limitar significativamente la actividad física. Esta condición afecta a miles de atletas cada año, pero con el tratamiento adecuado y medidas preventivas, la mayoría de las personas se recuperan completamente.
¿Qué es la Banda Iliotibial?

La banda iliotibial es una estructura anatómica fundamental en la biomecánica de la pierna. Se trata de una banda gruesa de tejido conectivo fibroso que recorre toda la parte externa del muslo, desde la cresta ilíaca (el hueso de la cadera) hasta la parte superior de la tibia (hueso de la espinilla), justo por debajo de la rodilla.
Esta banda funciona como un estabilizador importante durante la marcha y la carrera, ayudando a mantener la alineación correcta de la rodilla y proporcionando soporte lateral a toda la extremidad inferior. Durante el movimiento de flexión y extensión de la rodilla, la banda iliotibial se desliza sobre el epicóndilo femoral lateral, un prominente óseo en la parte externa del fémur.
¿Qué es el Síndrome de la Banda Iliotibial?

El síndrome de la banda iliotibial ocurre cuando esta banda se inflama e irrita debido al roce repetitivo contra el hueso en la parte externa de la cadera o, más comúnmente, en la rodilla. Este roce constante genera fricción que, con el tiempo, puede provocar inflamación de la banda misma y de la bursa (una pequeña bolsa llena de líquido) que se encuentra debajo de ella.
Esta condición es particularmente prevalente en corredores de larga distancia, ciclistas y otros atletas que realizan movimientos repetitivos de flexión y extensión de la rodilla. De hecho, se estima que el síndrome de la banda iliotibial representa aproximadamente el 12% de todas las lesiones por sobreuso en corredores.
Síntomas del Síndrome de la Banda Iliotibial

Los síntomas del SBIT suelen desarrollarse gradualmente y empeorar con la actividad continua. Es importante reconocerlos tempranamente para iniciar el tratamiento adecuado y evitar complicaciones.
Síntomas Principales
Dolor en la parte externa de la rodilla
El síntoma más característico es un dolor agudo o punzante en la parte lateral de la rodilla. Este dolor generalmente aparece después de correr una cierta distancia (que puede variar según cada persona) y tiende a empeorar si se continúa con la actividad. Muchos pacientes describen que el dolor comienza de manera leve pero se intensifica progresivamente.
Sensación de ardor o quemazón
Además del dolor, muchas personas experimentan una sensación de ardor en la parte externa de la rodilla. Esta sensación está relacionada con la inflamación de los tejidos y puede persistir incluso después de terminar la actividad física.
Dolor al subir o bajar escaleras
Las escaleras representan un desafío particular para quienes sufren de SBIT. El movimiento de flexión profunda de la rodilla que requiere subir o bajar escalones incrementa la presión sobre la banda iliotibial, intensificando el dolor.
Dolor al correr en descenso
Correr cuesta abajo genera una mayor tensión en la banda iliotibial y aumenta la fricción contra el fémur. Por esta razón, muchos corredores con SBIT reportan que el dolor se agrava significativamente cuando corren en pendientes descendentes.
Rigidez o tensión en la cadera o rodilla
Algunos pacientes experimentan una sensación de rigidez en toda la parte externa de la pierna, desde la cadera hasta la rodilla. Esta tensión puede ser más notable por las mañanas o después de períodos prolongados de inactividad.
Chasquido o clic en la rodilla
En algunos casos, se puede sentir o incluso escuchar un chasquido en la parte externa de la rodilla durante el movimiento. Esto ocurre cuando la banda tensa se desliza sobre el prominente óseo del fémur.
Hinchazón leve
Aunque no siempre presente, puede haber hinchazón leve en la zona afectada, especialmente después de la actividad física intensa.
Progresión de los Síntomas
Es importante entender que el SBIT generalmente sigue un patrón progresivo:
- Etapa 1: El dolor aparece solo después de la actividad física y desaparece con el reposo.
- Etapa 2: El dolor surge durante la actividad pero no impide completarla.
- Etapa 3: El dolor interfiere con la actividad y obliga a detenerla.
- Etapa 4: El dolor está presente incluso en reposo y durante las actividades diarias normales.
Causas y Factores de Riesgo
El síndrome de la banda iliotibial es una lesión multifactorial, lo que significa que generalmente resulta de una combinación de varios factores en lugar de una sola causa. Comprender estos factores es fundamental para prevenir y tratar eficazmente esta condición.
Causas Principales
Sobreuso y entrenamiento excesivo
La causa más común del SBIT es el sobreuso. Aumentar demasiado rápido la intensidad, duración o frecuencia del entrenamiento no da tiempo suficiente a los tejidos para adaptarse al estrés adicional. Los corredores que incrementan su kilometraje semanal en más del 10% están en mayor riesgo de desarrollar esta lesión.
Debilidad de los músculos de la cadera
Los músculos glúteos débiles, especialmente el glúteo medio, no pueden estabilizar adecuadamente la pelvis durante la carrera. Esta inestabilidad provoca que la pierna se desvíe hacia adentro, aumentando la tensión sobre la banda iliotibial. Los estudios han demostrado que el fortalecimiento de los músculos de la cadera es crucial tanto para la prevención como para el tratamiento del SBIT.
Biomecánica deficiente
Alteraciones en la forma de correr o caminar pueden contribuir al desarrollo del SBIT. Una zancada con excesiva rotación interna de la cadera, colapso de la rodilla hacia adentro (valgo de rodilla) o aterrizaje del pie en posiciones inadecuadas aumentan el estrés sobre la banda iliotibial.
Pronación excesiva del pie
Cuando el pie rota excesivamente hacia adentro durante la marcha o la carrera (hiperpronación), se altera toda la alineación de la extremidad inferior. Este cambio en la biomecánica aumenta la tensión sobre la banda iliotibial y puede contribuir al desarrollo del síndrome.
Terrenos irregulares o superficies inclinadas
Correr en superficies inclinadas, especialmente en la misma dirección de una carretera con pendiente lateral, hace que una pierna trabaje más que la otra. Esta asimetría incrementa el estrés sobre la banda iliotibial de la pierna que está en el lado más bajo de la pendiente.
Calzado inadecuado
Usar zapatos deportivos desgastados, que no brindan el soporte adecuado o que no son apropiados para el tipo de pie y pisada del corredor puede alterar la biomecánica y contribuir al desarrollo del SBIT.
Factores de Riesgo
Ciertos factores aumentan la probabilidad de desarrollar el síndrome de la banda iliotibial:
- Correr largas distancias: Los corredores de media y larga distancia tienen mayor riesgo.
- Ciclismo intenso: Especialmente con el asiento muy alto o demasiado atrás.
- Piernas arqueadas (genu varo): Esta condición anatómica aumenta la tensión sobre la banda.
- Discrepancia en la longitud de las piernas: Aunque sea mínima, puede alterar la biomecánica.
- Falta de flexibilidad: La rigidez de la banda iliotibial y de los músculos circundantes aumenta el riesgo.
- Entrenamiento en superficies duras: El asfalto y el concreto generan mayor impacto que las superficies más blandas.
- Edad: Los corredores de mayor edad pueden tener menor flexibilidad y mayor rigidez de los tejidos.
Diagnóstico del Síndrome de la Banda Iliotibial
El diagnóstico preciso del SBIT es fundamental para iniciar el tratamiento adecuado y descartar otras condiciones que puedan causar dolor similar en la rodilla.
Evaluación Clínica
Historia clínica detallada
El médico ortopedista comenzará realizando preguntas específicas sobre:
- El tipo y ubicación exacta del dolor
- Cuándo comenzó el dolor y cómo ha evolucionado
- Qué actividades lo desencadenan o empeoran
- Historial de entrenamiento y cambios recientes en la rutina de ejercicios
- Lesiones previas en las piernas
- Tipo de calzado utilizado
- Superficies de entrenamiento habituales
Examen físico
Durante el examen físico, el ortopedista:
Palpará la banda iliotibial: Aplicará presión en diferentes puntos a lo largo de la banda, especialmente sobre el epicóndilo femoral lateral, para identificar áreas de sensibilidad o dolor.
Evaluará la flexibilidad: Utilizará pruebas específicas como el test de Ober para evaluar la tensión de la banda iliotibial. En esta prueba, el paciente se acuesta de lado y el médico levanta la pierna superior; si la banda está tensa, la pierna no caerá hacia la camilla.
Observará la marcha y la biomecánica: Analizará cómo camina o corre el paciente para identificar alteraciones en el patrón de movimiento.
Evaluará la fuerza muscular: Específicamente de los músculos de la cadera y el muslo, ya que la debilidad es un factor contribuyente común.
Realizará pruebas provocativas: Como la prueba de Noble, donde se flexiona y extiende la rodilla mientras se aplica presión sobre la banda iliotibial; el dolor que aparece alrededor de 30 grados de flexión es sugestivo de SBIT.
Estudios de Imagen
En la mayoría de los casos, el diagnóstico del SBIT se realiza mediante la historia clínica y el examen físico. Sin embargo, en ocasiones se solicitan estudios de imagen para confirmar el diagnóstico o descartar otras patologías.
Radiografías (Rayos X)
Aunque las radiografías no pueden visualizar la banda iliotibial (que es tejido blando), son útiles para descartar otras causas de dolor lateral de rodilla como:
- Fracturas
- Artritis
- Problemas óseos o articulares
Resonancia Magnética (RM)
La resonancia magnética puede mostrar:
- Inflamación de la banda iliotibial
- Acumulación de líquido (edema) debajo de la banda
- Inflamación de la bursa
- Otras lesiones de tejidos blandos que puedan estar causando síntomas similares
La RM es particularmente útil cuando los síntomas no responden al tratamiento conservador o cuando se sospecha de otras lesiones asociadas.
Ecografía musculoesquelética
Es una herramienta cada vez más utilizada que permite visualizar en tiempo real la banda iliotibial, identificar inflamación y evaluar el movimiento dinámico de la banda sobre el fémur.
Diagnóstico Diferencial
Es importante que el ortopedista descarte otras condiciones que pueden causar dolor lateral de rodilla similar, incluyendo:
- Lesión de menisco lateral
- tendinitis del bíceps femoral
- Lesión del ligamento colateral lateral
- Síndrome de dolor patelofemoral
- Artritis de rodilla
- Lesiones óseas por estrés
Tratamiento del Síndrome de la Banda Iliotibial
El tratamiento del SBIT es generalmente conservador y tiene excelentes tasas de éxito. La mayoría de los pacientes se recuperan completamente sin necesidad de cirugía, aunque el proceso puede tomar varias semanas o incluso meses.
Tratamiento Inicial: Fase Aguda
Reposo relativo
El primer paso es reducir o eliminar las actividades que provocan dolor. Esto no significa inmovilidad completa, sino modificar las actividades para permitir la curación. Por ejemplo:
- Reducir el kilometraje de carrera o dejar de correr temporalmente
- Cambiar a actividades de bajo impacto como natación o ciclismo acuático
- Evitar subir y bajar escaleras innecesariamente
Protocolo de hielo (crioterapia)
Aplicar hielo es fundamental para reducir la inflamación y el dolor:
- Aplicar compresas frías durante 15-20 minutos
- Repetir 3-4 veces al día, especialmente después de cualquier actividad
- Nunca aplicar hielo directamente sobre la piel; usar una toalla o paño como barrera
- Continuar durante los primeros 3-7 días o hasta que disminuya la inflamación aguda
Medicamentos antiinflamatorios
Los antiinflamatorios no esteroideos (AINEs) pueden ayudar a reducir el dolor y la inflamación:
- Ibuprofeno (400-600 mg cada 6-8 horas)
- Naproxeno (500 mg cada 12 horas)
- Siempre consultar con el médico antes de tomar estos medicamentos, especialmente si hay condiciones médicas preexistentes
- Usar la dosis mínima efectiva durante el menor tiempo posible
Fisioterapia: Pilar del Tratamiento
La fisioterapia es el componente más importante del tratamiento del SBIT y debe iniciarse tan pronto como disminuya la fase aguda de dolor.
Estiramientos de la banda iliotibial
Los estiramientos regulares ayudan a reducir la tensión sobre la banda:
- Estiramiento de pie: Cruzar la pierna afectada por detrás de la otra, inclinar el tronco hacia el lado contrario hasta sentir estiramiento en la parte externa del muslo.
- Estiramiento acostado: Acostarse de lado, flexionar la rodilla de arriba y llevar el talón hacia el glúteo, manteniendo las caderas alineadas.
- Mantener cada estiramiento 30 segundos
- Repetir 3-4 veces
- Realizar 2-3 sesiones diarias
Fortalecimiento de los músculos de la cadera
Fortalecer los glúteos y otros músculos de la cadera es crucial:
- Ejercicios de concha (clamshell): Acostado de lado con rodillas flexionadas, separar las rodillas manteniendo los pies juntos.
- Puente de cadera: Acostado boca arriba con rodillas flexionadas, elevar la pelvis del suelo contrayendo glúteos.
- Abducción lateral de cadera: De pie o acostado de lado, elevar la pierna hacia un lado contra resistencia.
- Sentadillas a una pierna: Para niveles más avanzados.
Iniciar con 2 series de 10-15 repeticiones e incrementar gradualmente.
Fortalecimiento del core (núcleo)
Un core fuerte proporciona estabilidad a toda la cadena cinética y reduce el estrés sobre las piernas.
Técnicas de terapia manual
El fisioterapeuta puede utilizar:
- Masaje de tejido profundo
- Liberación miofascial
- Movilizaciones articulares
- Técnicas de energía muscular
Uso de foam roller (rodillo de espuma)
El auto-masaje con foam roller puede ayudar a reducir la tensión:
- Acostarse de lado con el rodillo bajo la parte externa del muslo
- Rodar lentamente desde la cadera hasta la rodilla
- Realizar durante 1-2 minutos en cada lado
- Puede ser incómodo pero no debe causar dolor intenso
Modificaciones en el Entrenamiento
Corrección de la técnica de carrera
Un análisis de la biomecánica de carrera puede identificar y corregir:
- Sobre-cruzamiento de las piernas (zancada cruzada)
- Excesiva rotación del tronco
- Longitud de zancada inapropiada
- Cadencia demasiado baja (se recomienda 170-180 pasos por minuto)
Cambio de superficies de entrenamiento
- Evitar superficies muy duras como asfalto
- Preferir superficies más blandas como tierra o césped
- Evitar pistas con curvas cerradas (correr siempre en la misma dirección aumenta el estrés asimétrico)
- Alternar la dirección cuando se corre en carreteras con inclinación lateral
Ajustes en el ciclismo
Para ciclistas:
- Ajustar la altura del asiento (no debe estar demasiado alta)
- Verificar la posición antero-posterior del asiento
- Ajustar la posición de las calas de las zapatillas
- Reducir temporalmente la resistencia y el kilometraje
Tratamientos Complementarios
Órtesis y soportes
- Plantillas ortopédicas personalizadas para corregir la pronación excesiva
- Soportes de arco para pies planos
- Rodilleras específicas para SBIT (aunque su eficacia es debatida)
Vendaje funcional o kinesiotaping
El vendaje neuromuscular puede proporcionar soporte y mejorar la propiocepción, aunque la evidencia sobre su eficacia es mixta.
Infiltraciones de corticosteroides
En casos resistentes al tratamiento conservador, el médico puede considerar una infiltración de corticosteroides en la bursa inflamada. Sin embargo, esto se reserva para casos específicos y no es el tratamiento de primera línea.
Terapia con ondas de choque extracorpóreas
Es una opción terapéutica cada vez más utilizada para casos crónicos que no responden a otros tratamientos.
Tratamiento Quirúrgico
La cirugía es rara y se considera solo cuando el tratamiento conservador ha fallado después de 6 meses o más de tratamiento apropiado. Los procedimientos quirúrgicos pueden incluir:
- Liberación de la banda iliotibial: Hacer una pequeña incisión en la banda para reducir la tensión.
- Resección de la bursa inflamada: Cuando existe una bursitis significativa.
- Artroscopia: Para evaluar y tratar problemas intra-articulares asociados.
Sin embargo, la tasa de éxito con el tratamiento conservador es tan alta (más del 90%) que muy pocos pacientes requieren cirugía.
Retorno Gradual a la Actividad
Una vez que el dolor ha disminuido significativamente, es crucial retornar gradualmente a la actividad:
- Fase 1: Caminar sin dolor
- Fase 2: Trotar suavemente en superficies blandas, distancias cortas
- Fase 3: Incrementar gradualmente la distancia (no más del 10% por semana)
- Fase 4: Introducir trabajo de velocidad e intensidad
- Fase 5: Retorno completo a la actividad deportiva
Si en cualquier punto reaparece el dolor, es necesario retroceder una fase y avanzar más lentamente.
Prevención del Síndrome de la Banda Iliotibial
La prevención es siempre mejor que el tratamiento. Implementar estrategias preventivas puede evitar el desarrollo del SBIT o prevenir recurrencias.
Estrategias de Prevención
Incremento gradual del entrenamiento
- No aumentar el kilometraje semanal más del 10%
- Incorporar semanas de recuperación con menor volumen
- Evitar incrementar simultáneamente distancia e intensidad
Programa de fortalecimiento regular
- Mantener fuertes los músculos de la cadera y el core
- Realizar ejercicios de fortalecimiento 2-3 veces por semana
- Enfocarse especialmente en glúteo medio y glúteo mayor
Flexibilidad y movilidad
- Estirar regularmente la banda iliotibial y los músculos de la pierna
- Realizar ejercicios de movilidad de cadera
- Incorporar yoga o pilates en la rutina de entrenamiento
Calzado apropiado
- Cambiar los zapatos deportivos cada 500-800 kilómetros
- Elegir zapatos apropiados para el tipo de pie y pisada
- Considerar plantillas ortopédicas si es necesario
- Visitar una tienda especializada para análisis de pisada
Variar el entrenamiento
- Alternar correr con otras actividades de bajo impacto
- Cambiar regularmente las rutas de carrera
- Correr en diferentes superficies
- Cambiar de dirección en la pista
Calentamiento y enfriamiento adecuados
- Realizar calentamiento dinámico antes de correr
- Enfriar progresivamente al final del entrenamiento
- Incluir estiramientos post-ejercicio
Escuchar al cuerpo
- Prestar atención a las señales tempranas de dolor o incomodidad
- Tomar días de descanso cuando sea necesario
- No ignorar el dolor persistente
Cuándo Consultar al Ortopedista
Es importante buscar atención médica especializada en las siguientes situaciones:
Dolor persistente
Si el dolor lateral de rodilla persiste por más de 2 semanas a pesar del reposo y las medidas de autocuidado, es necesario consultar a un ortopedista.
Dolor que interfiere con las actividades diarias
Cuando el dolor no solo afecta la actividad deportiva sino también las actividades cotidianas como caminar, subir escaleras o estar de pie.
Dolor que empeora progresivamente
Si el dolor continúa intensificándose a pesar de reducir la actividad física y aplicar tratamiento inicial.
Hinchazón significativa
Cuando hay hinchazón notable en la rodilla o la cadera que no mejora con reposo y hielo.
Sensación de inestabilidad en la rodilla
Si se experimenta sensación de que la rodilla "cede" o es inestable.
Lesión traumática
Si hubo un evento traumático específico (caída, golpe, torcedura) que provocó el inicio súbito del dolor.
Síntomas inusuales
Presencia de enrojecimiento, calor excesivo, fiebre, o cualquier síntoma que parezca fuera de lo común.
Falta de mejoría con tratamiento conservador
Si después de 4-6 semanas de tratamiento conservador apropiado no hay mejoría significativa.
Antes de retomar el entrenamiento
Especialmente si eres atleta competitivo o estás entrenando para un evento específico, es recomendable obtener autorización médica antes de retornar al entrenamiento intenso.
Qué Esperar en la Consulta con el Ortopedista
Durante la consulta, el ortopedista:
- Realizará una historia clínica detallada
- Llevará a cabo un examen físico completo
- Puede solicitar estudios de imagen si es necesario
- Establecerá un diagnóstico preciso
- Desarrollará un plan de tratamiento personalizado
- Puede referirte a fisioterapia especializada
- Proporcionará recomendaciones sobre modificación de actividades
- Establecerá expectativas realistas sobre tiempo de recuperación
No dudes en hacer preguntas sobre tu condición, el plan de tratamiento, el pronóstico y las estrategias de prevención. Un buen ortopedista estará dispuesto a explicar todos los aspectos de tu cuidado.
Pronóstico y Tiempo de Recuperación
El pronóstico para el síndrome de la banda iliotibial es generalmente excelente cuando se diagnostica y trata adecuadamente.
Tiempo de recuperación típico
- Casos leves: 2-4 semanas
- Casos moderados: 6-8 semanas
- Casos severos o crónicos: 3-6 meses o más
El tiempo exacto de recuperación depende de varios factores:
- Severidad de la lesión
- Duración de los síntomas antes de iniciar el tratamiento
- Adherencia al programa de tratamiento y fisioterapia
- Corrección de los factores biomecánicos contribuyentes
- Modificación apropiada de las actividades
Factores que favorecen una recuperación rápida
- Diagnóstico y tratamiento tempranos
- Buena adherencia al programa de fisioterapia
- Fortalecimiento efectivo de músculos de cadera
- Corrección de factores biomecánicos
- Retorno gradual a la actividad
- Paciencia y realismo en las expectativas
Tasa de éxito del tratamiento conservador
Más del 90% de los pacientes con SBIT se recuperan completamente con tratamiento conservador sin necesidad de cirugía.
Prevención de recurrencias
Es importante continuar con ejercicios de mantenimiento incluso después de la recuperación completa para prevenir recurrencias. Mantener fuertes los músculos de la cadera, buena flexibilidad y técnica de carrera apropiada son claves para la prevención a largo plazo.
¿Buscas un ortopedista cerca de ti?
Encuentra especialistas certificados en ortopedia y traumatología en tu ciudad:
- Ortopedistas en Ciudad de México
- Ortopedistas en Guadalajara
- Ortopedistas en Monterrey
- Ortopedistas en Puebla
- Ortopedistas en Tijuana
Ver todos los ortopedistas en México →
Preguntas Frecuentes
¿Puedo seguir corriendo si tengo síndrome de la banda iliotibial?
Depende de la severidad de tus síntomas. Si el dolor es leve y solo aparece al final de carreras largas, puedes reducir el volumen e intensidad mientras trabajas en el fortalecimiento y estiramiento. Sin embargo, si el dolor es moderado a severo, es recomendable dejar de correr temporalmente y cambiarlo por actividades de bajo impacto como natación o ciclismo acuático. Continuar corriendo con dolor significativo puede prolongar la recuperación y empeorar la lesión. Consulta con tu ortopedista o fisioterapeuta para determinar qué nivel de actividad es apropiado en tu caso específico.
¿Cuánto tiempo debo aplicar hielo en la rodilla?
Aplica hielo durante 15-20 minutos cada vez, de 3 a 4 veces al día, especialmente después de cualquier actividad que involucre la rodilla. Es muy importante no aplicar el hielo directamente sobre la piel; usa siempre una toalla fina como barrera para prevenir quemaduras por frío. Continúa con este protocolo durante al menos los primeros 3-7 días o hasta que la inflamación aguda haya disminuido significativamente. Incluso después de la fase aguda, puedes seguir aplicando hielo después del ejercicio como medida preventiva.
¿Los estiramientos de la banda iliotibial realmente funcionan?
Los estiramientos son una parte importante del tratamiento, aunque la evidencia científica sugiere que la banda iliotibial en sí misma es difícil de estirar debido a su naturaleza fibrosa y resistente. Sin embargo, los estiramientos dirigidos a esta área ayudan a elongar los músculos que se insertan en la banda (como el tensor de la fascia lata) y mejoran la flexibilidad general de la cadera y el muslo. Además, los estiramientos regulares ayudan a reducir la tensión y el dolor. Para mejores resultados, combina los estiramientos con fortalecimiento de los músculos de la cadera, que ha demostrado ser el componente más efectivo del tratamiento conservador.
¿Necesito cambiar mis zapatos para correr?
Posiblemente. El calzado inadecuado puede ser un factor contribuyente al síndrome de la bandailiotibial. Primero, verifica cuántos kilómetros tienen tus zapatos actuales; generalmente deben reemplazarse cada 500-800 kilómetros, incluso si todavía se ven bien por fuera. Segundo, considera visitar una tienda especializada en running para un análisis de pisada; esto puede identificar si necesitas zapatos con más soporte, control de movimiento o plantillas ortopédicas personalizadas. Si tienes pronación excesiva o supinación, el calzado correcto puede marcar una gran diferencia en tu recuperación y prevención de futuras lesiones.
¿Cuándo puedo volver a correr después de tener síndrome de la banda iliotibial?
No debes retornar a correr hasta que puedas realizar las actividades diarias sin dolor, incluyendo subir escaleras y caminar largas distancias. Una vez que estés sin dolor en reposo y durante las actividades cotidianas, comienza con un programa de retorno gradual. Inicia con caminatas rápidas, luego progresa a trote ligero en superficies blandas por distancias cortas (5-10 minutos). Si no hay dolor, aumenta gradualmente el tiempo y la distancia no más del 10% por semana. Evita colinas y trabajo de velocidad inicialmente. El proceso completo puede tomar de varias semanas a meses dependiendo de la severidad de tu lesión. Consulta con tu fisioterapeuta u ortopedista para un plan de retorno personalizado y específico para tu caso.
¿El uso de foam roller puede empeorar mi condición?
El foam roller (rodillo de espuma) es generalmente seguro y beneficioso para el síndrome de la banda iliotibial cuando se usa correctamente. Ayuda a reducir la tensión muscular y mejorar la flexibilidad mediante auto-masaje miofascial. Sin embargo, durante la fase aguda de inflamación intensa, aplicar presión directa sobre el área muy dolorosa puede aumentar temporalmente la irritación. Usa el foam roller con moderación, no presiones demasiado fuerte, y si causa dolor intenso (no solo incomodidad), reduce la presión o evítalo hasta que la inflamación aguda disminuya. Enfócate en rodar los músculos circundantes como los cuádriceps, isquiotibiales y glúteos. Una vez superada la fase aguda, el foam roller puede ser una excelente herramienta de mantenimiento y prevención.
¿Qué diferencia hay entre el síndrome de la banda iliotibial y el dolor de menisco?
Aunque ambas condiciones causan dolor de rodilla, hay diferencias importantes. El síndrome de la banda iliotibial causa dolor en la parte externa de la rodilla, generalmente durante o después de actividades como correr, y mejora con el reposo. El dolor de menisco, por otro lado, puede localizarse en la parte interna o externa de la rodilla, frecuentemente se acompaña de chasquidos, bloqueo de la rodilla o sensación de que la rodilla "se atasca". El dolor de menisco a menudo resulta de un giro o torcedura específica de la rodilla, mientras que el SBIT se desarrolla gradualmente por sobreuso. Un ortopedista puede diferenciar estas condiciones mediante un examen físico detallado y, si es necesario, estudios de imagen como la resonancia magnética.
Fuentes consultadas:
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
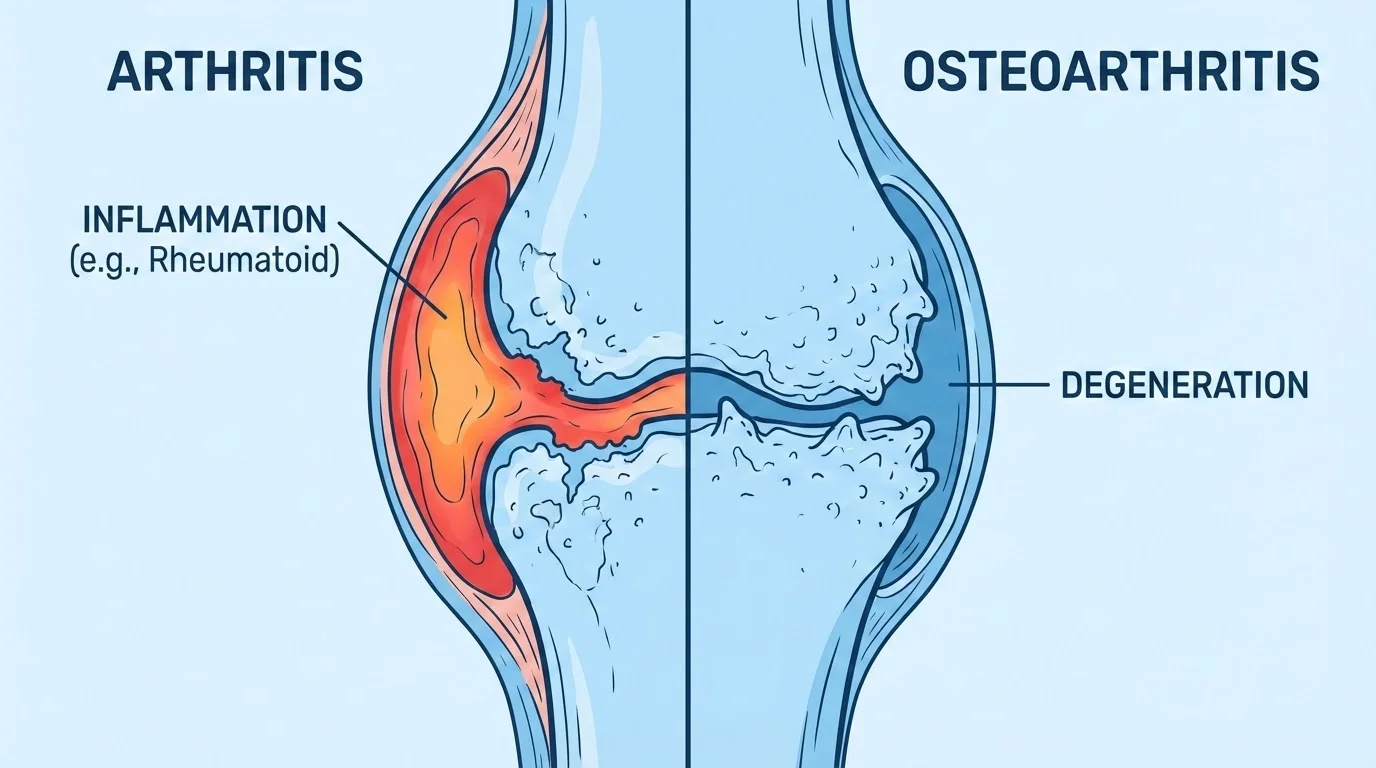
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas