Juanetes (Hallux Valgus): Causas, Síntomas y Tratamiento Completo
Guía completa sobre juanetes o hallux valgus: qué son, causas, síntomas, diagnóstico y opciones de tratamiento conservador y quirúrgico para aliviar el dolor.
Los juanetes, conocidos médicamente como hallux valgus, son una de las deformidades más comunes del pie que afectan a millones de personas en todo el mundo. Esta condición no solo representa un problema estético, sino que puede causar dolor significativo y limitar la movilidad en la vida diaria. Si has notado una protuberancia ósea en la base de tu dedo gordo del pie o experimentas dolor al caminar, es fundamental comprender qué son los juanetes y cómo tratarlos adecuadamente.
En este artículo encontrarás información completa sobre los juanetes: desde qué los causa hasta las opciones de tratamiento más efectivas disponibles actualmente. Si experimentas síntomas persistentes, es importante consultar con un ortopedista especializado que pueda realizar una evaluación completa de tu caso particular.
¿Qué es un Juanete o Hallux Valgus?

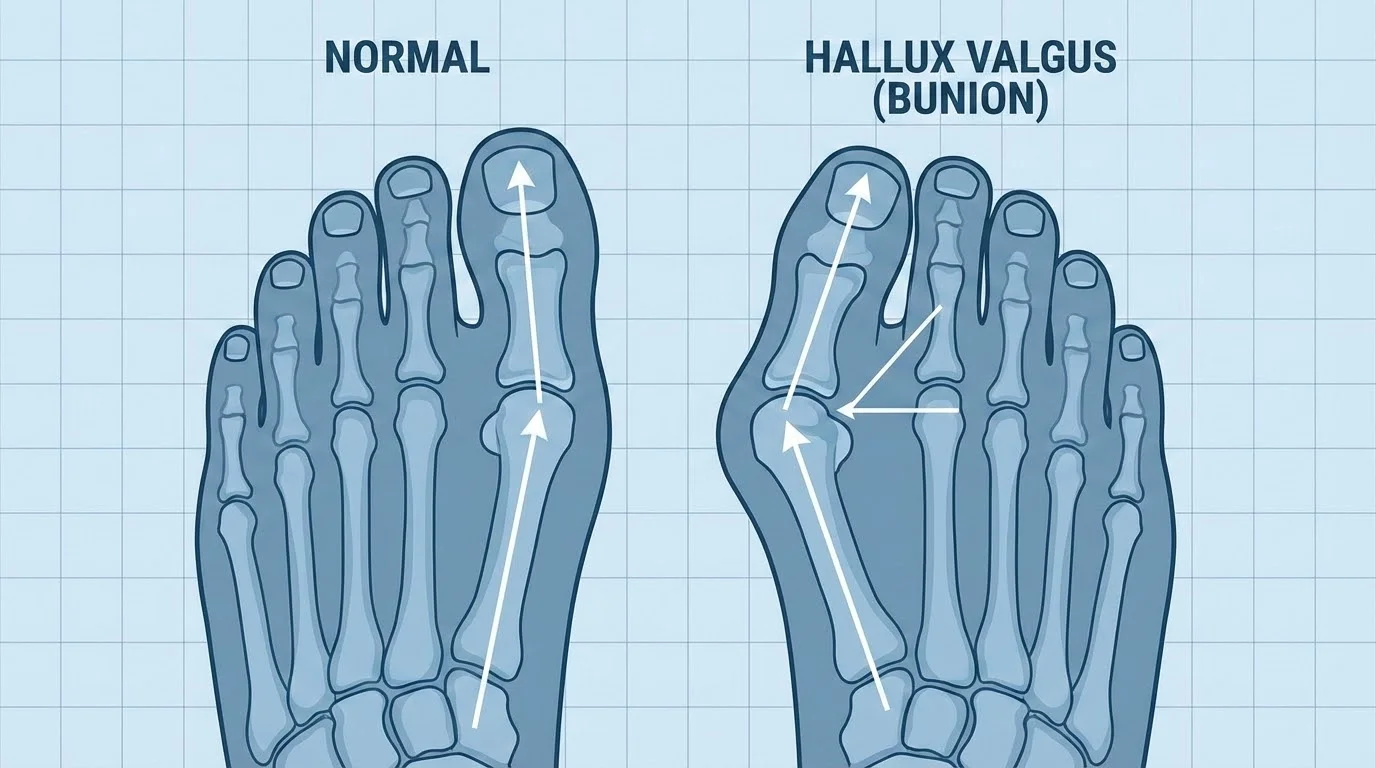
Un juanete es una prominencia ósea que se forma en la articulación de la base del dedo gordo del pie. Esta deformidad ocurre cuando el hueso o tejido de la articulación del dedo gordo se mueve fuera de su posición normal, causando que el dedo gordo se desvíe hacia los otros dedos en lugar de apuntar hacia adelante.
El término médico "hallux valgus" describe exactamente esta desviación: "hallux" se refiere al dedo gordo del pie, mientras que "valgus" significa que se inclina hacia afuera, alejándose de la línea media del cuerpo.
Anatomía del juanete
La deformidad involucra varios componentes del pie:
- Desplazamiento del primer metatarsiano: El hueso largo del pie que conecta con el dedo gordo se desvía hacia dentro
- Desviación del dedo gordo: El dedo se inclina hacia el segundo dedo, pudiendo incluso montarse sobre él en casos severos
- Formación de la protuberancia: La articulación sobresale creando la característica "bolita" o bulto en el lateral del pie
- Cambios en tejidos blandos: Los tendones, ligamentos y la cápsula articular se desequilibran, perpetuando la deformidad
Esta condición es progresiva, lo que significa que tiende a empeorar con el tiempo si no se toman medidas preventivas o de tratamiento.
Causas de los Juanetes
El desarrollo de juanetes es multifactorial, resultando de una combinación de factores genéticos, biomecánicos y ambientales. Comprender las causas puede ayudarte a prevenir su aparición o empeoramiento.
Predisposición genética
La herencia juega un papel crucial en el desarrollo de juanetes. Estudios demuestran que hasta el 94% de las personas con juanetes tienen antecedentes familiares de esta condición. Si tus padres o abuelos tuvieron juanetes, tienes mayor probabilidad de desarrollarlos.
La genética influye en:
- La forma natural de tu pie
- La estructura de tus huesos
- La laxitud de tus ligamentos
- La biomecánica de tu marcha
Calzado inadecuado
Aunque los juanetes tienen una base genética, el tipo de calzado que usas puede acelerar significativamente su desarrollo y progresión. Los zapatos que contribuyen a la formación de juanetes incluyen:
- Zapatos puntiagudos: Comprimen los dedos hacia dentro, forzando una posición antinatural
- Tacones altos: Desplazan el peso corporal hacia la parte delantera del pie, aumentando la presión sobre los dedos
- Calzado estrecho: No permite que los dedos se extiendan naturalmente
- Zapatos sin soporte adecuado: No proporcionan estabilidad al arco del pie
Esta es la razón por la cual los juanetes son significativamente más comunes en mujeres que en hombres, especialmente aquellas que usan tacones altos regularmente.
Alteraciones biomecánicas del pie
Ciertas condiciones estructurales del pie predisponen al desarrollo de juanetes:
- Pie plano o pronado: Cuando el arco del pie colapsa, altera la mecánica de la marcha
- Hipermovilidad articular: Articulaciones excesivamente flexibles que no mantienen la alineación adecuada
- Discrepancia en longitud de piernas: Puede alterar la forma de caminar y distribuir el peso de manera desigual
- Pie egipcio: Cuando el dedo gordo es más largo que el resto, aumenta la presión sobre él
Enfermedades asociadas
Algunas condiciones médicas incrementan el riesgo de desarrollar juanetes:
- artritis reumatoide: La inflamación crónica debilita las articulaciones
- Gota: Los depósitos de cristales pueden afectar la articulación del dedo gordo
- Síndrome de Marfan: Afecta el tejido conectivo
- Síndrome de Ehlers-Danlos: Causa hipermovilidad articular
Factores de edad y sexo
- Los juanetes son más frecuentes en mujeres, con una proporción de aproximadamente 10:1 comparado con hombres
- La prevalencia aumenta con la edad, siendo más común en mujeres mayores de 50 años
- En adolescentes con juanetes, el componente genético es especialmente fuerte
Síntomas de los Juanetes

Los síntomas de los juanetes varían considerablemente de una persona a otra, tanto en intensidad como en progresión. Algunas personas pueden tener juanetes visibles con mínimo malestar, mientras que otras experimentan dolor debilitante.
Signos visibles
El síntoma más obvio es la protuberancia ósea en la base del dedo gordo del pie. Otros cambios visibles incluyen:
- Desviación del dedo gordo hacia los otros dedos
- Enrojecimiento o inflamación alrededor de la articulación afectada
- Piel endurecida o callosidades en el área de fricción
- El dedo gordo puede rotar sobre su eje (torsión)
- En casos severos, el dedo gordo puede montarse sobre o debajo del segundo dedo
Dolor y molestias
El dolor asociado con los juanetes tiene características específicas:
- Dolor localizado: En la protuberancia ósea y la articulación metatarsofalángica
- Dolor al caminar: Se intensifica con la actividad física y al permanecer de pie por períodos prolongados
- Dolor al usar zapatos: Especialmente con calzado ajustado o rígido
- Dolor que mejora con el reposo: Típicamente disminuye cuando no se carga peso sobre el pie
- Dolor nocturno: En algunos casos, puede presentarse por la inflamación persistente
Inflamación e irritación
La bursa (saco lleno de líquido que amortigua las articulaciones) puede inflamarse, causando:
- Hinchazón visible alrededor del juanete
- Sensación de calor en el área
- Sensibilidad al tacto
- Enrojecimiento de la piel
- Bursitis recurrente
Limitaciones funcionales
A medida que los juanetes progresan, pueden causar:
- Dificultad para encontrar calzado cómodo: Los zapatos estándar pueden no acomodar la deformidad
- Alteración de la marcha: Modificas inconscientemente tu forma de caminar para evitar el dolor
- Reducción de la movilidad del dedo gordo: La articulación se vuelve rígida (hallux rigidus)
- Dificultad para actividades físicas: Correr, saltar o caminar largas distancias se vuelve problemático
- Problemas de equilibrio: El dedo gordo es crucial para la estabilidad al caminar
Complicaciones asociadas
Los juanetes pueden llevar a otros problemas en el pie:
- Metatarsalgia: Dolor en la almohadilla del pie debido a la redistribución anormal del peso
- Dedos en martillo: Los dedos pequeños pueden deformarse por la presión del dedo gordo desviado
- Callosidades y durezas: Por la fricción constante con el calzado
- Uñas encarnadas: El cambio de posición puede afectar el crecimiento de la uña
Si experimentas dolor de pie persistente o notas que la deformidad está progresando, es momento de buscar atención profesional.
Diagnóstico de los Juanetes
El diagnóstico preciso de los juanetes es fundamental para determinar el tratamiento más apropiado. Un ortopedista en tu ciudad realizará una evaluación completa que incluye varios componentes.
Evaluación clínica
Durante la consulta inicial, el especialista realizará:
Examen visual: Observación de la deformidad, el grado de desviación del dedo y la presencia de inflamación o callosidades.
Palpación: El médico tocará el área para identificar puntos sensibles, evaluar la temperatura de la piel y detectar inflamación.
Evaluación del rango de movimiento: Se moverá tu dedo gordo en diferentes direcciones para determinar si hay rigidez o limitación del movimiento articular.
Análisis de la marcha: Observación de cómo caminas para identificar alteraciones biomecánicas que puedan contribuir al problema.
Historia clínica completa: Preguntas sobre:
- Cuándo comenzaron los síntomas
- Factores que empeoran o mejoran el dolor
- Tipo de calzado que usas habitualmente
- Antecedentes familiares de juanetes
- Condiciones médicas preexistentes
Estudios de imagen
Las radiografías son el estándar de oro para evaluar los juanetes:
Radiografías con carga de peso: Se toman mientras estás de pie para ver la deformidad en su estado funcional. Estas imágenes permiten:
- Medir el ángulo entre el primer metatarsiano y el dedo gordo (ángulo de hallux valgus)
- Evaluar el ángulo entre el primer y segundo metatarsiano (ángulo intermetatarsiano)
- Detectar artritis en la articulación
- Identificar espolones óseos u otras anomalías
- Determinar la severidad de la deformidad
Clasificación por grados:
- Grado leve: Ángulo de hallux valgus de 15-20 grados
- Grado moderado: Ángulo de 20-40 grados
- Grado severo: Ángulo mayor a 40 grados
En algunos casos, pueden solicitarse estudios adicionales:
- Resonancia magnética: Para evaluar el estado de los tejidos blandos, tendones y ligamentos
- Tomografía computarizada: En casos complejos o para planificación quirúrgica precisa
- Estudios biomecánicos: Análisis computarizado de la marcha para identificar patrones anormales
Diagnóstico diferencial
Es importante distinguir los juanetes de otras condiciones que pueden causar síntomas similares:
- Gota en el dedo gordo (podagra)
- Artritis séptica
- Fracturas por estrés
- Neuroma de Morton
- Sesamoiditis
- Artritis reumatoide
Tratamiento Conservador de los Juanetes

Para la mayoría de las personas con juanetes, especialmente en etapas tempranas, el tratamiento conservador puede aliviar significativamente los síntomas y ralentizar la progresión de la deformidad. Es importante entender que estos tratamientos no corrigen la deformidad estructural, pero pueden hacer que vivir con juanetes sea mucho más manejable.
Modificación del calzado
El cambio más importante que puedes hacer es usar zapatos apropiados:
Características del calzado ideal:
- Caja amplia para los dedos: Permite que los dedos se extiendan naturalmente sin compresión
- Materiales flexibles: Piel suave o materiales que se adapten al pie
- Tacón bajo: Preferiblemente menos de 5 cm de altura
- Soporte adecuado del arco: Mantiene la biomecánica correcta del pie
- Suela acolchada: Absorbe el impacto al caminar
Evita:
- Zapatos puntiagudos o estrechos
- Tacones altos (especialmente de más de 5 cm)
- Calzado de materiales rígidos que no cedan
- Zapatos sin soporte del arco
Plantillas ortopédicas y soportes
Las ortesis personalizadas pueden ser muy efectivas:
Plantillas a medida: Diseñadas específicamente para tu pie, ayudan a:
- Redistribuir la presión de manera uniforme
- Corregir problemas de pronación
- Mantener el arco del pie
- Reducir el estrés en la articulación del dedo gordo
Separadores de dedos: Dispositivos de silicona que se colocan entre los dedos para:
- Mantener el dedo gordo en mejor alineación
- Reducir la presión sobre el juanete
- Prevenir que el dedo gordo empuje a los demás dedos
Férulas nocturnas: Se usan mientras duermes para:
- Mantener el dedo gordo en posición correcta durante horas prolongadas
- Estirar suavemente los tejidos acortados
- Aliviar el dolor nocturno
Almohadillas protectoras: Protectores de gel o espuma que:
- Amortiguan la protuberancia del juanete
- Reducen la fricción con el calzado
- Previenen la formación de callosidades
Medicamentos
Para controlar el dolor y la inflamación:
Analgésicos de venta libre:
- Paracetamol (acetaminofén): Para dolor leve a moderado
- AINEs (antiinflamatorios no esteroideos):
- Ibuprofeno: 200-400 mg cada 6-8 horas
- Naproxeno: 220-440 mg cada 8-12 horas
- Reducen dolor e inflamación
Aplicaciones tópicas:
- Geles antiinflamatorios con diclofenaco
- Cremas con capsaicina para dolor crónico
- Parches de lidocaína para alivio temporal
Importante: Siempre consulta con tu médico antes de tomar medicamentos regularmente, especialmente si tienes condiciones como gastritis, problemas renales o estás tomando otros medicamentos.
Terapia física y ejercicios
Un fisioterapeuta puede diseñar un programa específico para ti:
Ejercicios de fortalecimiento:
- Fortalecer los músculos intrínsecos del pie
- Mejorar la fuerza de los músculos que controlan el dedo gordo
- Fortalecer el arco del pie
Ejercicios de estiramiento:
- Estirar el tendón de Aquiles
- Estirar la fascia plantar
- Movilizar la articulación del dedo gordo
Ejercicios específicos que puedes hacer en casa:
- Recoger objetos con los dedos: Coloca canicas o una toalla en el suelo y recógelas usando solo los dedos de los pies
- Estiramiento del dedo gordo: Tira suavemente del dedo gordo hacia su posición correcta y mantén 10 segundos
- Círculos con el dedo: Mueve el dedo gordo en círculos amplios en ambas direcciones
- Caminar descalzo en superficies irregulares: Estimula los músculos del pie
Terapias complementarias:
- Ultrasonido terapéutico
- Iontoforesis para reducir inflamación
- Terapia con hielo y calor alternados
- Masaje de tejidos blandos
Medidas de autocuidado
Acciones que puedes tomar en casa:
Aplicación de hielo:
- Después de actividades prolongadas
- Durante 15-20 minutos, 3-4 veces al día
- Envuelve el hielo en una toalla para proteger la piel
- Reduce inflamación y dolor
Elevación del pie:
- Eleva el pie por encima del nivel del corazón cuando sea posible
- Ayuda a reducir la hinchazón
- Especialmente útil al final del día
Baños de contraste:
- Alterna entre agua tibia (3 minutos) y fría (1 minuto)
- Repite 3-4 ciclos
- Mejora la circulación y reduce inflamación
Control de peso:
- Mantener un peso saludable reduce la presión sobre los pies
- Cada kilo extra multiplica la carga sobre las articulaciones del pie
Limitaciones del tratamiento conservador
Es crucial entender que el tratamiento no quirúrgico:
- No corrige la deformidad ósea: Los huesos desalineados no volverán a su posición
- Puede ralentizar la progresión: Pero no detiene completamente el avance de la condición
- Controla síntomas: El objetivo principal es reducir dolor y mejorar función
- Requiere compromiso a largo plazo: Los beneficios dependen del uso consistente de las medidas recomendadas
Tratamiento Quirúrgico: Bunionectomía
Cuando los tratamientos conservadores no proporcionan alivio adecuado y los juanetes afectan significativamente tu calidad de vida, la cirugía puede ser la mejor opción. La bunionectomía es el procedimiento para corregir quirúrgicamente un juanete.
Indicaciones para cirugía
La cirugía se considera apropiada cuando:
- Dolor crónico severo: Que interfiere con actividades diarias básicas como caminar o estar de pie
- Deformidad progresiva: A pesar de tratamiento conservador adecuado
- Limitación funcional significativa: Dificultad para usar cualquier tipo de calzado
- Falla del tratamiento conservador: Después de al menos 6 meses de tratamiento no quirúrgico
- Cambios articulares degenerativos: Artritis en la articulación del dedo gordo
- Deformidad que causa problemas en otros dedos: Como dedos en martillo secundarios
Importante: La cirugía NO se recomienda únicamente por razones estéticas. La decisión debe basarse en síntomas y funcionalidad.
Tipos de procedimientos quirúrgicos
Existen más de 100 técnicas quirúrgicas diferentes para juanetes. El cirujano ortopédico elegirá el procedimiento basándose en:
- Severidad de la deformidad
- Edad del paciente
- Nivel de actividad
- Presencia de artritis
- Condiciones médicas asociadas
Procedimientos comunes:
1. Osteotomía distal (Chevron o Austin):
- Para juanetes leves a moderados
- Se corta y reposiciona el extremo del hueso metatarsiano
- Tiempo de recuperación: 6-8 semanas
- Alta tasa de éxito
2. Osteotomía proximal (Crescentic, base wedge):
- Para deformidades moderadas a severas
- Se corta la base del primer metatarsiano
- Corrección más potente
- Recuperación: 8-12 semanas
3. Procedimiento de Lapidus:
- Para juanetes severos con hipermovilidad
- Fusiona la articulación entre el primer metatarsiano y el cuneiforme
- Corrección muy estable
- Recuperación más prolongada: 10-12 semanas
4. Bunionectomía simple (McBride):
- Solo para deformidades muy leves
- Eliminación de la protuberancia ósea sin cortar hueso
- Recuperación rápida pero menor corrección
5. Artrodesis metatarsofalángica:
- Para casos con artritis severa
- Fusiona la articulación del dedo gordo
- Elimina el movimiento pero también el dolor
- Opción de último recurso
Técnicas modernas:
- Cirugía percutánea o mínimamente invasiva: Incisiones muy pequeñas, menos tejido afectado, recuperación potencialmente más rápida
- Fijación con placas de titanio: Proporciona estabilidad superior durante la curación
El procedimiento quirúrgico
Antes de la cirugía:
- Evaluación médica completa
- Análisis de sangre y estudios preoperatorios
- Radiografías actualizadas
- Discusión de expectativas realistas
- Planificación del período de recuperación
Durante la cirugía:
- Generalmente se realiza de forma ambulatoria (mismo día)
- Anestesia regional del pie y tobillo, o general según el caso
- Duración: 1-2 horas dependiendo de la complejidad
- Procedimientos frecuentes:
- Corte y reposicionamiento del hueso (osteotomía)
- Fijación con tornillos, alambres o placas
- Reequilibrio de tendones y ligamentos
- Eliminación de la protuberancia ósea
- Liberación de tejidos tensos
Después de la cirugía:
- Vendaje o férula protectora
- Zapato postoperatorio especial
- Instrucciones de cuidado de la herida
- Elevación del pie durante varios días
- Medicamentos para el dolor
Recuperación postoperatoria
La recuperación completa puede tomar de 4 a 6 meses. El cronograma típico incluye:
Primeras 2 semanas:
- Reposo con el pie elevado la mayor parte del tiempo
- Carga de peso limitada o nula (según el procedimiento)
- Cambios de vendaje
- Inicio de medicamentos antiinflamatorios y analgésicos
- Prevención de coágulos sanguíneos
Semanas 2-6:
- Retiro de suturas (generalmente a las 2-3 semanas)
- Inicio gradual de carga de peso con zapato protector
- Radiografías de seguimiento para verificar curación ósea
- Posible inicio de fisioterapia suave
Semanas 6-12:
- Transición a calzado normal de apoyo
- Aumento progresivo de actividades
- Ejercicios de fortalecimiento y movilidad
- Reducción gradual de hinchazón
Meses 3-6:
- Retorno a actividades normales
- Posible retorno a deportes (con aprobación médica)
- La hinchazón residual puede continuar disminuyendo
- Resultado final visible
Factores que afectan la recuperación:
- Edad (los pacientes más jóvenes suelen recuperarse más rápido)
- Estado de salud general
- Seguimiento de instrucciones postoperatorias
- Tipo de procedimiento realizado
- Complicaciones si las hubiera
Resultados y expectativas
Tasa de éxito: Entre 85-90% de los pacientes reportan satisfacción con los resultados
Beneficios esperados:
- Eliminación o reducción significativa del dolor
- Mejora en la capacidad de usar calzado normal
- Corrección visible de la deformidad
- Mejor función del pie
- Retorno a actividades normales
Posibles complicaciones:
- Recurrencia de la deformidad (5-15% de casos)
- Rigidez del dedo gordo
- Infección (rara, menos del 2%)
- Transferencia de dolor a otros metatarsianos
- Curación ósea lenta o no unión
- Daño nervioso causando entumecimiento
- Sobrecorrección o subcorrección
Alternativas quirúrgicas innovadoras
La tecnología continúa evoluando:
- Cirugía guiada por computadora: Mayor precisión en los cortes
- Implantes absorbibles: Eliminan necesidad de retirar hardware
- Técnicas de preservación articular: Mantienen más movilidad
- Rehabilitación acelerada: Protocolos para recuperación más rápida
Cuándo Consultar a un Ortopedista
Reconocer el momento adecuado para buscar atención profesional es crucial para prevenir el empeoramiento de los juanetes y mantener tu calidad de vida.
Señales de alerta que requieren consulta médica
Debes agendar una cita con un ortopedista si experimentas:
Dolor persistente:
- Dolor en el juanete que dura más de dos semanas
- Dolor que no mejora con reposo y medidas caseras
- Dolor que interfiere con tus actividades diarias
- Necesidad de tomar analgésicos regularmente
Cambios visibles progresivos:
- Aumento notable en el tamaño del juanete
- Incremento en la desviación del dedo gordo
- El dedo gordo comienza a montarse sobre el segundo dedo
- Desarrollo de deformidades en otros dedos
Signos de inflamación aguda:
- Enrojecimiento intenso
- Calor en el área del juanete
- Hinchazón que no disminuye con elevación
- Sensibilidad extrema al tacto
Limitaciones funcionales:
- Dificultad para encontrar zapatos que no causen dolor
- Cambios en tu forma de caminar para evitar dolor
- Imposibilidad de realizar actividades que solías disfrutar
- Problemas de equilibrio o inestabilidad al caminar
Complicaciones asociadas:
- Desarrollo de callosidades dolorosas
- Úlceras o heridas en el área del juanete (especialmente en diabéticos)
- Infecciones de piel
- Dolor en otras partes del pie o pierna debido a alteración de la marcha
Evaluación inicial y cuándo actuar
No esperes a que el dolor sea insoportable. La intervención temprana ofrece ventajas significativas:
Beneficios de la consulta temprana:
- Mayor efectividad de tratamientos conservadores
- Prevención de deformidades severas
- Evitar complicaciones secundarias
- Mejor pronóstico si eventualmente se necesita cirugía
- Menos probabilidad de desarrollar artritis en la articulación
Situaciones que requieren atención urgente:
- Dolor súbito e intenso con enrojecimiento (podría ser gota o infección)
- Imposibilidad total de apoyar el pie
- Signos de infección (fiebre, secreción, líneas rojas)
- Trauma reciente en el área del juanete
Qué esperar en la consulta
Prepararte para tu cita médica te ayudará a aprovecharla al máximo:
Información a llevar:
- Lista de síntomas y cuándo comenzaron
- Fotografías anteriores si tienes, para mostrar progresión
- Lista de medicamentos que tomas actualmente
- Información sobre tratamientos previos que has intentado
- Antecedentes familiares de juanetes
- El calzado que usas habitualmente
Preguntas para hacer al ortopedista:
- ¿Qué tan severo es mi juanete?
- ¿Qué opciones de tratamiento recomienda en mi caso?
- ¿Es probable que necesite cirugía eventualmente?
- ¿Qué puedo hacer para prevenir que empeore?
- ¿Con qué frecuencia debo regresar a seguimiento?
- ¿Hay restricciones en mis actividades?
Atención especializada disponible
Si buscas atención profesional especializada, puedes encontrar ortopedistas certificados en las principales ciudades:
¿Buscas un ortopedista cerca de ti?
Encuentra especialistas certificados en tu ciudad:
Prevención de Juanetes
Aunque la predisposición genética no se puede cambiar, existen medidas efectivas que puedes tomar para prevenir o ralentizar el desarrollo de juanetes.
Elección adecuada del calzado
La prevención comienza con tus pies:
Reglas de oro para elegir zapatos:
- Compra zapatos al final del día cuando tus pies están más hinchados
- Asegúrate de que haya espacio (aproximadamente 1 cm) entre tu dedo más largo y la punta del zapato
- La caja de los dedos debe ser amplia, permitiendo que los dedos se muevan libremente
- Elige materiales flexibles que se adapten a la forma de tu pie
- Evita tacones de más de 5 cm de altura
- Prioriza la comodidad sobre la moda
Para ocasiones especiales:
- Limita el tiempo de uso de tacones altos
- Lleva zapatos cómodos para cambiar
- Usa plantillas acolchadas en zapatos elegantes
- Alterna entre diferentes alturas de tacón
Ejercicios preventivos
Incorpora estos ejercicios en tu rutina diaria:
Fortalecimiento del pie:
- Ejercicios de "toalla curl": arruga una toalla con los dedos
- Levantamiento de canicas con los dedos
- Caminar de puntillas y talones alternadamente
- Ejercicios de equilibrio en una pierna
Estiramiento:
- Estiramiento de Aquiles y pantorrilla
- Rotación del tobillo
- Separación activa de los dedos
- Flexión y extensión de los dedos
Frecuencia recomendada: 10-15 minutos diarios
Control de factores de riesgo
Mantén un peso saludable:
- Reduce la carga sobre las articulaciones del pie
- Cada kilo cuenta cuando se multiplica por los pasos diarios
Atención a condiciones médicas:
- Control adecuado de artritis reumatoide
- Manejo de gota
- Tratamiento de alteraciones biomecánicas
Autocuidado del pie:
- Inspección regular de tus pies
- Hidratación de la piel
- Corte adecuado de uñas
- Atención inmediata a callosidades o áreas de presión
Detección temprana
Autoexamen mensual:
- Observa la alineación de tus dedos
- Busca protuberancias nuevas o que crecen
- Nota cualquier cambio en la forma de tu pie
- Presta atención a áreas de enrojecimiento o dolor
Acción temprana:
Si notas cambios iniciales, comienza inmediatamente con:
- Cambio a calzado más apropiado
- Uso de separadores de dedos
- Ejercicios de fortalecimiento
- Consulta preventiva con especialista
Preguntas Frecuentes sobre Juanetes
¿Los juanetes desaparecen por sí solos?
No, los juanetes no desaparecen sin tratamiento. Son una deformidad estructural del hueso que, por naturaleza progresiva, tiende a empeorar con el tiempo. Sin embargo, con tratamiento conservador adecuado puedes controlar los síntomas, ralentizar la progresión y mantener buena calidad de vida. La única forma de eliminar completamente un juanete es mediante cirugía correctiva, aunque muchas personas logran convivir con sus juanetes exitosamente usando medidas no quirúrgicas. Si notas un juanete en desarrollo, es importante consultar con un ortopedista especializado para recibir orientación sobre las mejores opciones de tratamiento para tu caso particular.
¿Cuánto tiempo dura la recuperación después de una cirugía de juanetes?
La recuperación completa de una bunionectomía generalmente toma de 4 a 6 meses, aunque el cronograma varía según el procedimiento específico realizado. En las primeras 2 semanas necesitarás reposo significativo con el pie elevado. Entre las semanas 2-6 comenzarás a caminar gradualmente con un zapato protector especial. De 6 a 12 semanas podrás usar calzado normal de apoyo y aumentar tus actividades. Los meses 3-6 involucran retorno completo a actividades normales, aunque algo de hinchazón residual puede continuar disminuyendo durante este período. Factores como tu edad, estado de salud general, tipo de cirugía y qué tan bien sigas las instrucciones postoperatorias influyen significativamente en el tiempo de recuperación.
¿Usar tacones causa juanetes?
Los tacones altos no causan juanetes directamente en personas sin predisposición genética, pero sí aceleran significativamente su desarrollo en quienes tienen factores de riesgo. Los tacones altos desplazan el peso corporal hacia la parte delantera del pie, aumentando enormemente la presión sobre los dedos y la articulación del dedo gordo. Además, la mayoría de los zapatos de tacón tienen puntas estrechas que comprimen los dedos hacia dentro, forzando al dedo gordo hacia una posición antinatural. Esta es la razón principal por la que los juanetes son mucho más comunes en mujeres que en hombres. Si tienes antecedentes familiares de juanetes, limitar el uso de tacones altos es una de las mejores medidas preventivas que puedes tomar.
¿Los separadores de dedos realmente funcionan?
Los separadores de dedos pueden ser útiles como parte de un enfoque de tratamiento integral, pero tienen limitaciones importantes. Estos dispositivos de silicona ayudan a mantener el dedo gordo en mejor alineación, reducen la presión sobre el juanete y previenen que el dedo gordo empuje a los demás dedos. Sin embargo, no corrigen la deformidad ósea subyacente ni revierten un juanete existente. Son más efectivos en las etapas tempranas de desarrollo del juanete y cuando se usan consistentemente, especialmente durante la noche. Para obtener beneficios óptimos, los separadores deben combinarse con otras medidas como calzado apropiado, ejercicios de fortalecimiento y, si es necesario, plantillas ortopédicas personalizadas.
¿Puedo hacer ejercicio si tengo juanetes?
Sí, puedes y debes hacer ejercicio incluso con juanetes, pero es importante elegir actividades apropiadas y tomar precauciones. Actividades de bajo impacto como natación, ciclismo, yoga modificado y caminatas suaves suelen ser bien toleradas. Para actividades de mayor impacto, usa calzado deportivo con caja amplia para los dedos, excelente amortiguación y soporte del arco. Evita deportes que involucren movimientos bruscos laterales o saltos repetitivos si causan dolor significativo. Si experimentas dolor en el pie durante o después del ejercicio, reduce la intensidad, modifica la actividad o consulta con un especialista para recibir recomendaciones específicas. Los ejercicios específicos de fortalecimiento y estiramiento del pie pueden realmente ayudar a mejorar los síntomas de los juanetes.
¿Los juanetes pueden volver después de la cirugía?
Existe una posibilidad de recurrencia de juanetes después de la cirugía, aunque ocurre en aproximadamente 5-15% de los casos. Los factores que aumentan el riesgo de recurrencia incluyen: continuar usando calzado inadecuado después de la cirugía, no seguir las recomendaciones postoperatorias, predisposición genética muy fuerte, condiciones médicas subyacentes como artritis reumatoide no controlada, y elección de técnica quirúrgica inadecuada para la severidad de la deformidad. Para minimizar el riesgo de recurrencia, es fundamental usar calzado apropiado de por vida, mantener un peso saludable, realizar ejercicios de fortalecimiento del pie regularmente, y acudir a seguimientos periódicos con tu ortopedista. La mayoría de las personas que siguen estas recomendaciones disfrutan de resultados duraderos después de la cirugía.
Fuentes consultadas:
- Mayo Clinic - Bunions: Symptoms & Causes
- Mayo Clinic - Bunions: Diagnosis & Treatment
- Cleveland Clinic - Bunions (Hallux Valgus)
- Clínica Universidad de Navarra - Hallux Valgus
- Estudios médicos sobre biomecánica del pie y tratamiento de deformidades
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas