Degeneración Macular Asociada a la Edad: Guía de Prevención y Tratamiento
Guía médica sobre degeneración macular: formas seca y húmeda, factores de riesgo, diagnóstico con OCT y angiografía, tratamiento con suplementos AREDS2 y anti-VEGF intravítreos.
Anatomía macular y relevancia funcional

La mácula es la región central de la retina, de aproximadamente 5.5 mm de diámetro, responsable de la visión detallada, la lectura, el reconocimiento facial y la percepción del color. En su centro se encuentra la fóvea (1.5 mm), zona de máxima concentración de conos y donde la agudeza visual alcanza 20/20. La arquitectura submacular comprende:
- Fotorreceptores (conos y bastones).
- Epitelio pigmentario retiniano (EPR): capa de células hexagonales que fagocita los segmentos externos de los fotorreceptores, recicla retinal, transporta nutrientes y elimina desechos metabólicos.
- Membrana de Bruch: lámina pentalaminada que separa el EPR de la coriocapilar; funciona como barrera selectiva.
- Coriocapilar: red vascular fenestrada que nutre la retina externa.
La degeneración macular asociada a la edad (DMAE) afecta este complejo, comprometiendo progresivamente la visión central.
Epidemiología
La DMAE es la primera causa de ceguera legal (agudeza visual ≤ 20/200) en personas mayores de 60 años en países desarrollados. En México, con el envejecimiento progresivo de la población, la prevalencia estimada en mayores de 65 años supera el 10 %. La forma exudativa, aunque solo representa el 10-15 % de los casos, es responsable del 80-90 % de la pérdida visual severa.
Factores de riesgo

No modificables
- Edad: el riesgo se incrementa exponencialmente a partir de los 55 años.
- Genética: polimorfismos en los genes CFH (factor H del complemento, cromosoma 1) y ARMS2/HTRA1 (cromosoma 10) explican más del 50 % del riesgo genético. Familiares de primer grado tienen un riesgo 3-6 veces mayor.
- Raza: mayor prevalencia en caucásicos.
- Sexo femenino: ligeramente mayor riesgo, posiblemente por mayor longevidad.
Modificables
- Tabaquismo: factor de riesgo modificable más importante; duplica o triplica el riesgo. Mecanismo: estrés oxidativo, reducción de antioxidantes maculares (luteína, zeaxantina), daño al EPR.
- Dieta pobre en antioxidantes y ácidos grasos omega-3.
- obesidad e inactividad física.
- Exposición a radiación ultravioleta acumulada.
- hipertensión arterial y enfermedad cardiovascular.
Clasificación
DMAE seca (atrófica) — 85-90 % de los casos
Progresión gradual a lo largo de años:
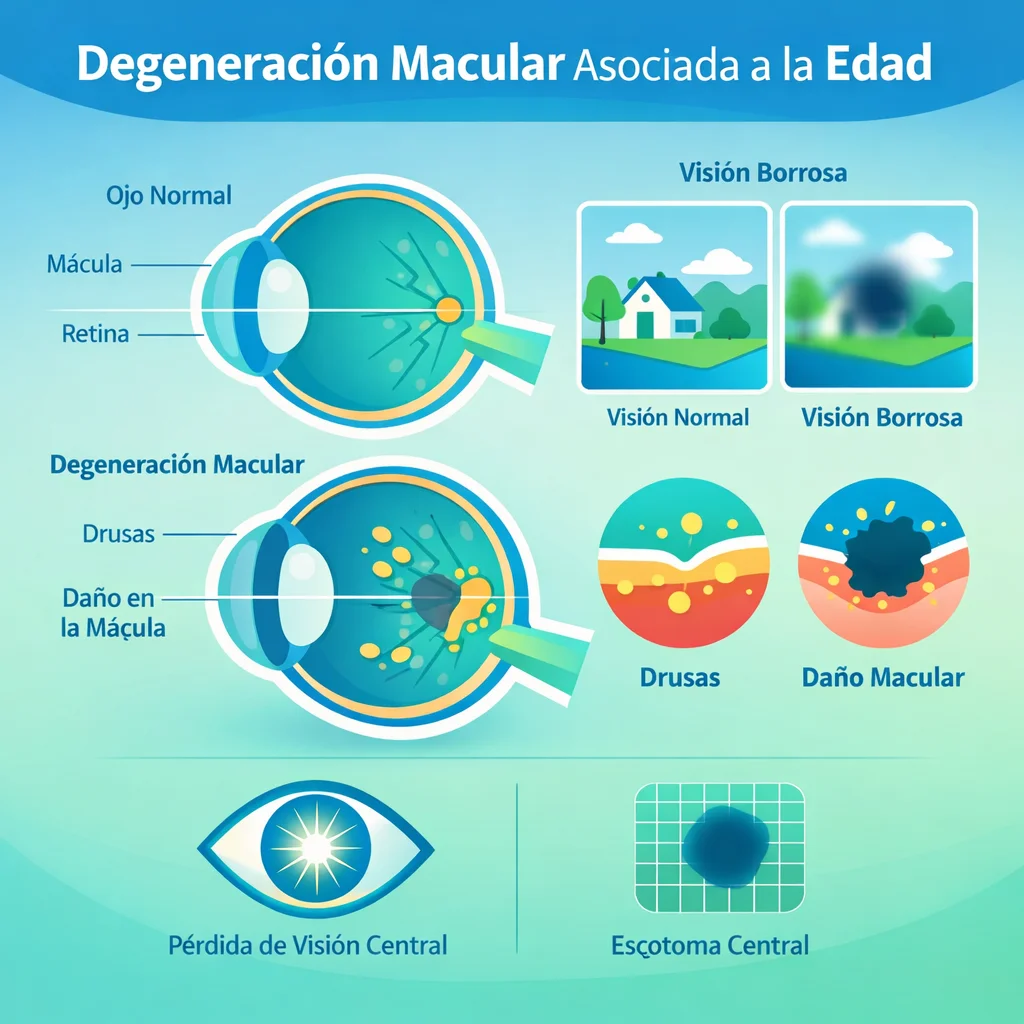
- DMAE temprana: drusas medianas (63-124 µm), sin alteraciones pigmentarias. Generalmente asintomática.
- DMAE intermedia: drusas grandes (≥125 µm) y/o alteraciones pigmentarias del EPR (hiper o hipopigmentación). Puede haber síntomas sutiles.
- DMAE avanzada seca (atrofia geográfica): áreas bien delimitadas de pérdida del EPR, fotorreceptores y coriocapilar. Produce escotomas centrales progresivos. Las lesiones tienden a respetar la fóvea inicialmente, expandiéndose centrípetamente.
Las drusas son depósitos extracelulares entre la membrana basal del EPR y la capa colágena interna de la membrana de Bruch. Contienen lípidos, proteínas del complemento, apolipoproteínas, amiloide y otros desechos metabólicos. Reflejan la disfunción acumulativa del EPR.
DMAE húmeda (exudativa o neovascular) — 10-15 % de los casos
Se caracteriza por la formación de neovascularización coroidea (NVC): vasos sanguíneos anómalos que proliferan desde la coriocapilar, atraviesan la membrana de Bruch y crecen bajo o sobre el EPR. Estos neovasos son inmaduros, permeables y frágiles, produciendo:
- Exudación de líquido subretiniano e intrarretiniano.
- Hemorragias subretinianas.
- Exudados lipídicos.
- Fibrosis disciforme (cicatriz macular) en etapas avanzadas.
El factor de crecimiento endotelial vascular (VEGF), particularmente la isoforma VEGF-A, es el principal mediador de la angiogénesis patológica. Su expresión es estimulada por la hipoxia del EPR y la retina externa.
Síntomas
- Metamorfopsia: distorsión de las líneas rectas (onduladas o torcidas); síntoma cardinal de la forma húmeda.
- Escotoma central: mancha oscura o vacía en el centro del campo visual.
- Disminución de la agudeza visual central.
- Dificultad para reconocer rostros, leer o conducir.
- La visión periférica se conserva, por lo que la DMAE no produce ceguera total.
Diagnóstico
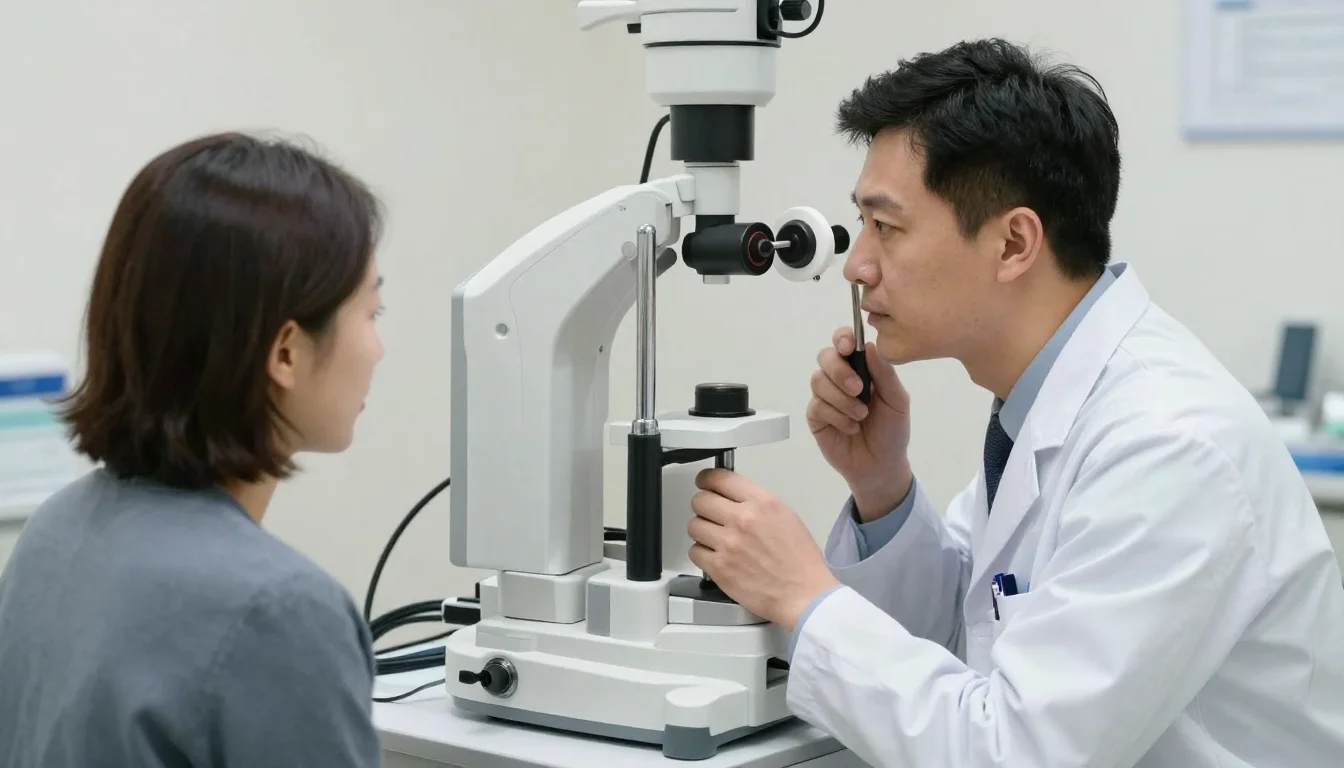
Exploración clínica
- Fondo de ojo con dilatación: identifica drusas, alteraciones del EPR, hemorragias, exudados, NVC, atrofia geográfica.
- Rejilla de Amsler: cuadrícula de líneas rectas que el paciente observa monocularmente. Detecta metamorfopsia y escotomas; herramienta de automonitoreo domiciliario.
Estudios de imagen
- OCT macular (tomografía de coherencia óptica): estudio esencial. Visualiza con resolución micrométrica la presencia de líquido intrarretiniano, subretiniano o sub-EPR, drusas, desprendimiento del EPR, atrofia. Permite monitoreo cuantitativo del espesor macular.
- Angiografía con fluoresceína (AGF): inyección intravenosa de fluoresceína sódica con fotografía secuencial del fondo. Clasifica la NVC en clásica (bien delimitada), oculta (mal definida) o mixta. Identifica puntos de fuga.
- OCT-Angiografía (OCT-A): visualización no invasiva de los plexos vasculares retinianos y coroideos sin inyección de contraste. Detecta neovascularización coroidea, áreas de no perfusión y flujo anómalo.
- Autofluorescencia de fondo: detecta lipofuscina acumulada en el EPR (hiperauto-fluorescencia) y áreas de atrofia (hipoautofluorescencia). Útil para monitorear la progresión de la atrofia geográfica.
Tratamiento de la DMAE seca
Suplementos AREDS2
El estudio AREDS2 (Age-Related Eye Disease Study 2) demostró que la siguiente formulación reduce en un 25 % el riesgo de progresión a DMAE avanzada en pacientes con DMAE intermedia o avanzada unilateral:
- Vitamina C: 500 mg
- Vitamina E: 400 UI
- Zinc: 80 mg (o 25 mg en formulación alternativa)
- Cobre: 2 mg (para prevenir anemia por deficiencia inducida por zinc)
- Luteína: 10 mg
- Zeaxantina: 2 mg
Importante: el betacaroteno fue sustituido por luteína/zeaxantina en AREDS2 porque se asoció con mayor riesgo de cáncer pulmonar en fumadores y exfumadores.
Atrofia geográfica
Hasta recientemente no existía tratamiento aprobado. Los inhibidores del complemento (pegcetacoplan intravítreo, avacincaptad pegol) han demostrado reducir la velocidad de expansión de la atrofia en un 20-35 % en ensayos de fase III, representando un avance significativo.
Medidas generales
- Cesación tabáquica (la intervención más importante).
- Dieta rica en vegetales de hoja verde (espinaca, kale: fuentes de luteína), pescado (omega-3), frutas y nueces.
- Control de hipertensión y factores cardiovasculares.
- Protección UV con lentes de sol.
- Ejercicio regular.
Tratamiento de la DMAE húmeda
Terapia anti-VEGF intravítrea
La inyección intravítrea de agentes anti-VEGF ha revolucionado el pronóstico de la DMAE húmeda, pasando de una pérdida visual inexorable a la estabilización o mejora en la mayoría de los pacientes.
Fármacos disponibles:
- Ranibizumab (Lucentis): fragmento de anticuerpo monoclonal que neutraliza todas las isoformas de VEGF-A. Aprobado en 2006.
- Aflibercept (Eylea): proteína de fusión que actúa como trampa de VEGF-A, VEGF-B y PlGF. Mayor afinidad de unión que ranibizumab.
- Brolucizumab (Beovu): fragmento de anticuerpo de cadena única (scFv) con alta concentración molar. Permite intervalos de hasta 12 semanas, pero se ha asociado con vasculitis retiniana en un pequeño porcentaje de casos.
- Faricimab (Vabysmo): anticuerpo biespecífico que neutraliza simultáneamente VEGF-A y angiopoyetina-2 (Ang-2). Intervalos de hasta 16 semanas en respondedores. Representa el enfoque más reciente.
Protocolo de tratamiento: se inicia con 3 inyecciones mensuales de carga, seguidas de un régimen individualizado: treat and extend (inyectar y alargar intervalos mientras no haya actividad) o PRN (pro re nata: inyectar solo ante recurrencia). El monitoreo con OCT guía las decisiones.
Procedimiento: la inyección intravítrea se realiza en condiciones de asepsia, bajo anestesia tópica, a través de la pars plana (3.5-4 mm del limbo). Duración: menos de 1 minuto. Los riesgos incluyen endoftalmitis (0.02-0.05 % por inyección), desprendimiento de retina, hemorragia vítrea y elevación transitoria de la PIO.
Monitoreo y seguimiento
Los pacientes con DMAE húmeda requieren seguimiento estrecho con OCT, inicialmente mensual. La detección temprana de recurrencias y el tratamiento oportuno son determinantes del resultado visual a largo plazo. Se recomienda automonitoreo domiciliario con rejilla de Amsler o aplicaciones digitales (como myVisionTrack).
Encuentra especialistas en oftalmologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Retinopatia Diabetica: Sintomas, Etapas y Cuando Consultar al Oftalmologo
La retinopatia diabetica afecta al 31% de diabeticos en Mexico. Conoce sus sintomas, etapas y cuando consultar al oftalmologo para proteger tu vision.
Glaucoma: Síntomas Silenciosos y la Importancia de la Detección Temprana
El glaucoma es llamado "el ladrón silencioso de la vista". Conoce sus síntomas, factores de riesgo y por qué la detección temprana puede salvar tu visión.
Conjuntivitis: Síntomas, Causas y Tratamiento del Ojo Rojo
La conjuntivitis es una infección ocular muy común. Aprende a identificar sus síntomas, tipos y el tratamiento adecuado para cada caso.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en oftalmologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas