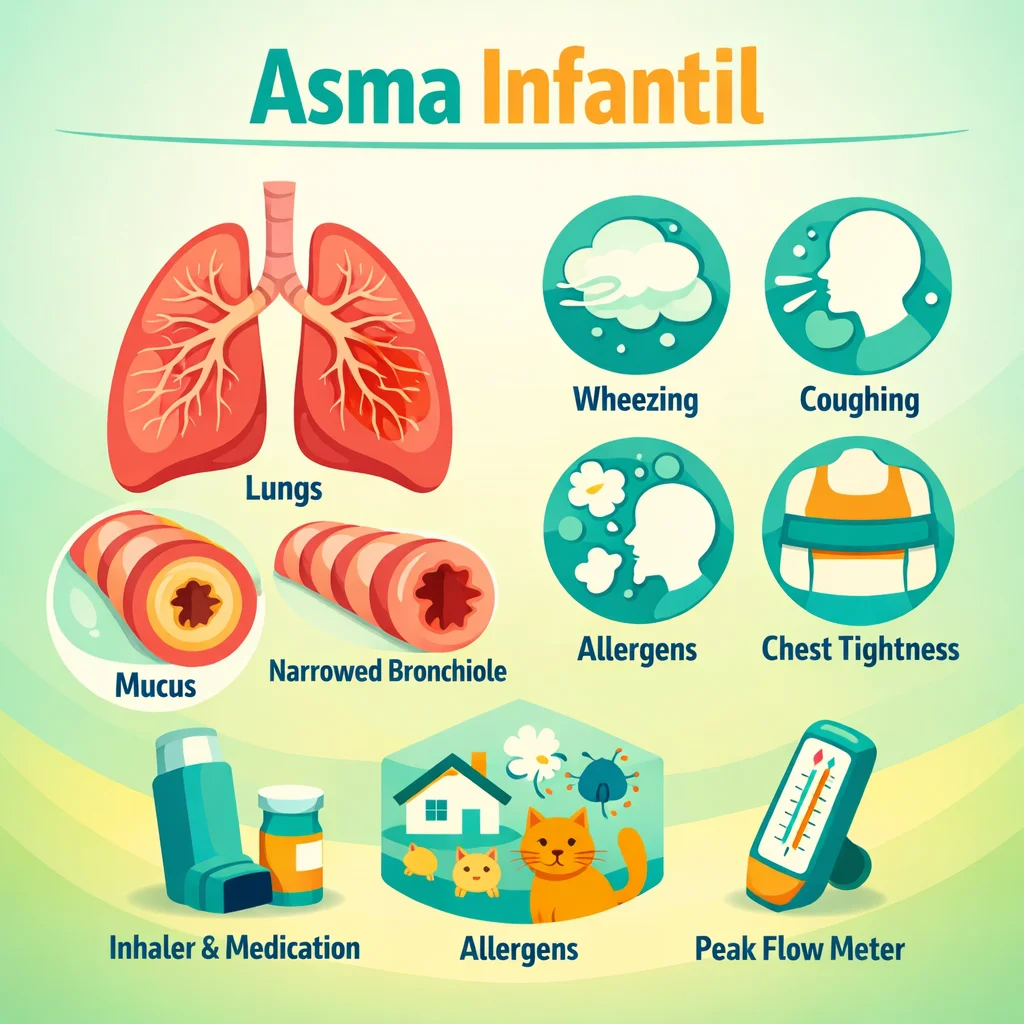
Asma Infantil: Diagnóstico, Clasificación y Manejo Actualizado
Manejo actualizado del asma infantil: fenotipos de sibilancias, diagnóstico clínico y espirométrico, clasificación GINA, tratamiento escalonado con CSI y LABA, técnica inhalatoria con cámara espaciadora y control ambiental.
Definición y Epidemiología

El asma es una enfermedad inflamatoria crónica de las vías aéreas caracterizada por hiperreactividad bronquial y obstrucción variable del flujo aéreo, que se manifiesta clínicamente con episodios recurrentes de sibilancias, tos, disnea y opresión torácica. Es la enfermedad crónica más frecuente en la infancia.
En México, según los datos del estudio ISAAC (International Study of Asthma and Allergies in Childhood), la prevalencia de asma en escolares es del 8-12% y en adolescentes del 6-10%, con variaciones regionales significativas: mayor en zonas urbanas y costeras, menor en regiones de altitud elevada. La mortalidad por asma infantil en México es de aproximadamente 0.5-1 por 100,000 niños, cifras que podrían reducirse significativamente con un diagnóstico y tratamiento oportunos.
Fenotipos de Sibilancias en Preescolares

La clasificación fenotípica ha evolucionado para orientar el pronóstico y las decisiones terapéuticas:
Sibilante transitorio temprano
- Sibilancias únicamente en los primeros 3 años de vida
- Asociado a vías aéreas de calibre reducido (prematurez, tabaquismo materno control prenatal)
- No tiene base atópica
- Resolución espontánea; excelente pronóstico
Sibilante persistente (de inicio temprano)
- Sibilancias que inician antes de los 3 años y persisten más allá de los 6 años
- Fuerte asociación con atopia (dermatitis atópica, rinitis alérgica, IgE elevada, eosinofilia)
- Frecuentemente desencadenado por infecciones virales inicialmente, luego por alérgenos
- Mayor riesgo de asma persistente en la vida adulta
Sibilante de inicio tardío
- Sibilancias que aparecen después de los 3 años
- Perfil atópico marcado, sensibilización a aeroalérgenos
- Función pulmonar reducida que puede no normalizarse
Índice Predictivo de Asma (IPA) modificado
En preescolares con sibilancias recurrentes, el IPA ayuda a predecir la persistencia del asma. Se requiere:
Criterio mayor (1 de):
- Padre o madre con asma
- Dermatitis atópica diagnosticada
- Sensibilización a al menos un aeroalérgeno
Criterio menor (2 de):
- Sibilancias no relacionadas con resfriados
- Eosinofilia en sangre periférica >=4%
- Sensibilización a alimento (leche, huevo, cacahuate)
- Rinitis alérgica
Un IPA positivo (1 mayor + 2 menores o 2 mayores) tiene un valor predictivo positivo del 77% para asma a los 6-13 años.
Patogenia

La inflamación asmática involucra una cascada de eventos mediados predominantemente por la respuesta inmune tipo 2 (Th2):
- Sensibilización: Exposición a alérgenos inhalados, procesamiento por células dendríticas y presentación a linfocitos T naive, que se diferencian a Th2
- Producción de citocinas Th2: IL-4 (promueve cambio de isotipo a IgE en linfocitos B), IL-5 (reclutamiento y activación de eosinófilos), IL-13 (hiperreactividad bronquial y producción de moco)
- Fase de reexposición: El alérgeno se une a IgE en la superficie de mastocitos, causando degranulación y liberación de histamina, leucotrienos (LTC4, LTD4), prostaglandinas (PGD2) y citocinas
- Consecuencias: Broncoespasmo agudo, edema de la mucosa, hipersecreción de moco, infiltración eosinofílica
- Remodelación de la vía aérea: En asma crónica no controlada: fibrosis subepitelial, hipertrofia del músculo liso, hiperplasia de células caliciformes y angiogénesis. Estos cambios son parcialmente irreversibles
Factores desencadenantes
- Infecciones virales respiratorias: Rinovirus es el desencadenante más frecuente de exacerbaciones en niños; el virus sincitial respiratorio (VSR) se asocia con sibilancias en lactantes
- Alérgenos: Ácaros del polvo (Dermatophagoides), cucarachas, epitelio de animales, hongos (Alternaria, Aspergillus), pólenes
- Contaminación ambiental: PM2.5, ozono, NO2 (particular problema en la CDMX y zona metropolitana)
- Tabaquismo pasivo: Incrementa la severidad y frecuencia de exacerbaciones en 30-50%
- Ejercicio: Broncoespasmo inducido por ejercicio (pérdida de calor y humedad en vía aérea)
- Cambios de temperatura y humedad
- Estrés emocional
Diagnóstico
Menores de 5 años (diagnóstico clínico)
En preescolares, el diagnóstico es fundamentalmente clínico, ya que las pruebas de función pulmonar no son factibles de forma rutinaria:
- Episodios recurrentes de sibilancias (>=3 episodios)
- Tos predominantemente nocturna o al despertar
- Mejoría clínica con broncodilatadores inhalados
- Antecedentes de atopia personal o familiar
- Respuesta positiva a una prueba terapéutica con corticosteroide inhalado (CSI) por 2-3 meses
Mayores de 5 años (diagnóstico objetivo)
Espirometría con prueba broncodilatadora:
- Patrón obstructivo: FEV1/FVC disminuida (menor al límite inferior de normalidad para edad)
- Reversibilidad significativa: Aumento del FEV1 >=12% y >=200 mL post-broncodilatador (salbutamol 200-400 mcg)
- Si la espirometría es normal (asma intermitente o bien controlada), se puede realizar:
Prueba de provocación bronquial:
- Metacolina: PC20 (concentración que produce una caída del 20% del FEV1) <4 mg/mL es altamente sugestiva de asma
- Ejercicio: Caída del FEV1 >=10-15% post-ejercicio indica broncoespasmo inducido por ejercicio
FeNO (fracción exhalada de óxido nítrico):
=35 ppb en niños sugiere inflamación eosinofílica de la vía aérea
- Útil para monitorear adherencia a CSI y predecir respuesta al tratamiento
Clasificación de Severidad (GINA)
La clasificación se basa en la evaluación retrospectiva de las últimas 4 semanas:
| Parámetro | Intermitente | Persistente leve | Persistente moderada | Persistente severa |
|---|---|---|---|---|
| Síntomas diurnos | <=2 días/sem | >2 días/sem pero no diarios | Diarios | Continuos |
| Despertares nocturnos | <=2/mes | 3-4/mes | >1/semana | Frecuentes |
| Uso de SABA rescate | <=2 días/sem | >2 días/sem | Diario | Varias veces/día |
| Limitación de actividad | Ninguna | Menor | Alguna | Extrema |
| FEV1 | >80% | >80% | 60-80% | <60% |
Tratamiento Escalonado (GINA 2024)
Escalón 1: Asma intermitente
- SABA (salbutamol) a demanda como rescate
- En mayores de 12 años, GINA ahora recomienda CSI-formoterol a demanda como alternativa preferida
Escalón 2: Asma persistente leve
- Tratamiento de control: CSI a dosis baja diaria (budesonida 100-200 mcg/día o fluticasona 50-100 mcg/día)
- Alternativa: Montelukast 4-5 mg/día (menor eficacia que CSI; reservar para quienes no toleran CSI)
Escalón 3: Asma persistente moderada
- CSI a dosis baja + LABA (formoterol o salmeterol) en mayores de 4 años
- O CSI a dosis media
- Alternativa: CSI dosis baja + montelukast
Escalón 4: Asma persistente moderada-severa
- CSI a dosis media-alta + LABA
- Considerar agregar tiotropio (antimuscarínico de acción prolongada, aprobado desde los 6 años)
Escalón 5: Asma severa refractaria
- CSI dosis alta + LABA + tiotropio
- Evaluación por especialista (neumólogo/alergólogo pediátrico)
- Biológicos: omalizumab (anti-IgE, >=6 años), mepolizumab (anti-IL-5, >=6 años), dupilumab (anti-IL-4Ralfa, >=6 años)
- Corticosteroide oral como último recurso
Técnica Inhalatoria con Cámara Espaciadora
La cámara espaciadora es obligatoria en niños. El inhalador de dosis medida (IDM) sin cámara deposita menos del 10% del fármaco en la vía aérea (la mayor parte impacta en orofaringe). Con cámara espaciadora, el depósito pulmonar aumenta al 20-40%.
Técnica correcta
- Agitar el inhalador y acoplarlo a la cámara espaciadora
- Con mascarilla facial en menores de 4 años; con boquilla en mayores de 4 años
- Aplicar la cámara sobre nariz y boca (mascarilla) o cerrar labios alrededor de la boquilla
- Realizar una pulsación del inhalador
- Realizar 5-10 respiraciones lentas y profundas (o 10 respiraciones normales en lactantes)
- Esperar 30-60 segundos entre pulsaciones si se requiere más de una
- Enjuagar la boca con agua después del uso de CSI (previene candidiasis oral y disfonía)
Plan de Acción Escrito
Todo paciente asmático debe tener un plan de acción personalizado por escrito basado en el sistema de semáforo:
- Verde (controlado): Sin síntomas, actividad normal. Continuar tratamiento de control habitual
- Amarillo (parcialmente controlado): Aumento de síntomas, uso frecuente de SABA. Duplicar dosis de CSI y usar SABA cada 4-6 horas. Acudir a consulta si no mejora en 48 horas
- Rojo (no controlado/exacerbación severa): Dificultad respiratoria, habla entrecortada, SABA cada 20 minutos por 3 dosis. Acudir a urgencias de inmediato
Control Ambiental
- Fundas antiácaros para colchón y almohada, lavado de ropa de cama a >=60°C semanal
- Evitar peluches, alfombras y cortinas en la habitación del niño
- No permitir fumar dentro del hogar ni en el automóvil
- Control de humedad ambiental (40-50%) para reducir ácaros y hongos
- Evitar exposición a mascotas si hay sensibilización demostrada
Encuentra especialistas en pediatria cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Fiebre en Niños: Cuándo Debes Preocuparte y Acudir al Pediatra
Guía pediátrica sobre fiebre infantil: definición, termorregulación, medición correcta, manejo farmacológico (paracetamol, ibuprofeno), convulsiones febriles, signos de alarma y cuándo acudir a urgencias.
Diarrea en Bebés y Niños: Causas, Tratamiento y Señales de Deshidratación
Aprende a identificar y tratar la diarrea en bebés. Conoce las causas, señales de deshidratación y cuándo acudir urgentemente al pediatra.

Alergias Alimentarias en Niños: Diagnóstico, Manejo y Prevención
Guía médica sobre alergias alimentarias infantiles: mecanismo IgE, alérgenos principales, anafilaxia, APLV en lactantes, diagnóstico con prick test y dieta de eliminación, introducción temprana de alérgenos y guías LEAP.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en pediatria?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas