Dermatitis Atópica: Guía Completa de Manejo para Pacientes
Guía médica sobre dermatitis atópica: fisiopatología del defecto de barrera, criterios diagnósticos de Hanifin y Rajka, tratamiento escalado y terapias biológicas.
¿Qué es la dermatitis atópica?

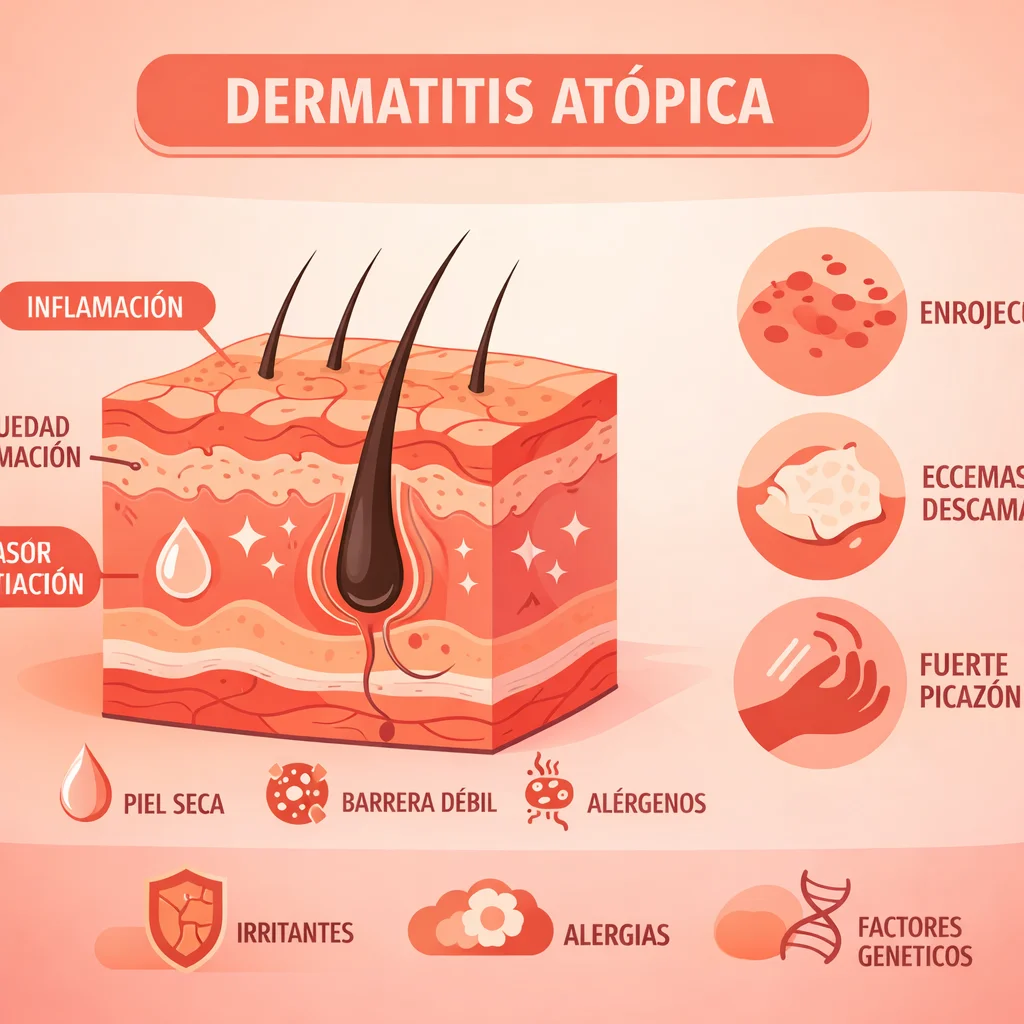
La dermatitis atópica (DA) es una enfermedad inflamatoria cutánea crónica y recurrente, caracterizada por prurito intenso, xerosis y lesiones eccematosas con distribución típica según la edad. Es la enfermedad cutánea crónica más frecuente en la infancia, con una prevalencia del 15–20% en niños y del 2–10% en adultos a nivel mundial. En México, la prevalencia estimada oscila entre el 5 y 15% en población pediátrica.
La DA forma parte de la llamada "tríada atópica" junto con la rinitis alérgica y el asma bronquial. La progresión secuencial de estas entidades se denomina marcha atópica: la DA suele ser la primera manifestación (inicio entre los 3 y 6 meses de vida), seguida por sensibilización a aeroalérgenos con desarrollo de rinitis alérgica y asma en la edad escolar. No todos los pacientes con DA desarrollan la triada completa, pero el riesgo es significativamente mayor.
Fisiopatología

La patogenia de la DA involucra la interacción compleja entre un defecto en la barrera cutánea, desregulación inmunológica y factores ambientales.
Defecto de barrera cutánea
La proteína filagrina es esencial para la función de barrera del estrato córneo. Codificada por el gen FLG en el cromosoma 1q21, la filagrina agrega los filamentos de queratina y al degradarse genera el factor natural de hidratación (NMF) y mantiene el pH ácido de la piel. Las mutaciones con pérdida de función en FLG (presentes en el 20–50% de pacientes con DA moderada-severa) producen:
- Alteración de la barrera epidérmica con aumento de la pérdida transepidérmica de agua (TEWL)
- Disminución del NMF con xerosis
- Aumento del pH cutáneo que activa serín proteasas e inflamación
- Mayor penetración de alérgenos, irritantes y microorganismos
La deficiencia de ceramidas y la alteración en las uniones estrechas (claudinas) también contribuyen al defecto de barrera.
Desregulación inmunológica
La DA se caracteriza por una respuesta inmune polarizada hacia linfocitos Th2, con producción excesiva de:
- IL-4: promueve el cambio de isotipo a IgE, inhibe la expresión de filagrina
- IL-13: inhibe la diferenciación terminal del queratinocito, reduce ceramidas
- IL-31: principal mediador del prurito en DA
- IL-5: reclutamiento de eosinófilos
- TSLP (linfopoyetina tímica estromal): alarmina epidérmica que inicia y amplifica la respuesta Th2
En la fase crónica se añade un componente Th1/Th22 con IL-22 que promueve la hiperplasia epidérmica (liquenificación).
Criterios diagnósticos

El diagnóstico de la DA es clínico. Los criterios de Hanifin y Rajka (1980) son los más utilizados internacionalmente:
Criterios mayores (se requieren 3 de 4)
- Prurito (requisito indispensable)
- Morfología y distribución típica: facial y de superficies extensoras en lactantes; flexural en niños mayores y adultos
- Dermatitis crónica o crónica recidivante
- Antecedentes personales o familiares de atopia
Criterios menores (se requieren 3 de 23)
Incluyen: xerosis, ictiosis, hiperlinearidad palmar, queratosis pilar, IgE sérica elevada, edad de inicio temprana, tendencia a infecciones cutáneas (S. aureus, herpes), dermatitis de manos y pies, eczema del pezón, queilitis, conjuntivitis recurrente, pliegue infraorbitario de Dennie-Morgan, oscurecimiento periorbital, palidez facial, pitiriasis alba, dermografismo blanco, entre otros.
Evaluación de severidad: SCORAD
El SCORing Atopic Dermatitis (SCORAD) es la herramienta validada más utilizada para evaluar la severidad objetivamente:
- Extensión: regla de los 9 (porcentaje de superficie corporal afectada)
- Intensidad: eritema, edema/papulación, excoriaciones, liquenificación, costras, xerosis (escala 0–3 cada uno)
- Síntomas subjetivos: prurito e insomnio (escala visual analógica 0–10)
Clasificación: leve (< 25), moderado (25–50), severo (> 50)
Tratamiento escalado
Paso 1: Cuidado básico de la piel (todos los pacientes)
- Emolientes: piedra angular del tratamiento. Aplicar mínimo 2 veces al día (idealmente después del baño). Restauran la barrera cutánea, reducen la TEWL y disminuyen la necesidad de corticoides. Preferir emolientes con ceramidas, ácidos grasos esenciales y/o NMF. Se estima que un adulto con DA moderada requiere 250–500 g semanales.
- Baño: diario, agua tibia (32–34°C), duración 5–10 minutos. Usar sustitutos de jabón (syndets). Aplicar emoliente dentro de los 3 minutos posteriores (técnica "soak and seal").
- Identificación y evitación de desencadenantes: irritantes (jabones, detergentes, telas sintéticas), alérgenos (ácaros, pelo de mascotas), estrés, sudoración excesiva, cambios bruscos de temperatura.
Paso 2: Tratamiento antiinflamatorio tópico (brotes leves-moderados)
Corticoides tópicos
Clasificados en 7 potencias (I = superpotente, VII = baja):
- Cara, pliegues, genitales: baja potencia (hidrocortisona 1%, desonida 0.05%)
- Tronco, extremidades: potencia media (mometasona 0.1%, fluticasona 0.05%)
- Palmas, plantas, liquenificación: potencia alta-superpotente (clobetasol 0.05%, betametasona 0.05%) por tiempo limitado
Esquemas: tratamiento reactivo (aplicar en brotes) o proactivo (aplicar 2 veces/semana en áreas previamente afectadas para prevenir recaídas). Efectos adversos con uso prolongado: atrofia cutánea, estrías, telangiectasias, dermatitis perioral.
Inhibidores de calcineurina tópicos
- Tacrolimus (0.03% niños, 0.1% adultos): potencia comparable a un corticoide de potencia media-alta. No produce atrofia cutánea. Ideal para cara, párpados, pliegues. Aplicar 2 veces al día.
- Pimecrolimus (1%): potencia comparable a un corticoide de baja potencia. Mejor perfil de tolerabilidad (menos ardor). Útil en DA leve-moderada facial.
Efecto adverso principal: sensación de ardor/quemazón transitoria en las primeras aplicaciones (desaparece en 1 semana).
Inhibidor de PDE4: Crisaborole
Crisaborole 2% (ungüento) inhibe la fosfodiesterasa 4, reduciendo la inflamación Th2. Aprobado para DA leve-moderada en mayores de 3 meses. Menor eficacia que tacrolimus 0.1% pero buena tolerabilidad.
Paso 3: Fototerapia y tratamiento sistémico (moderado-severo)
Fototerapia UVB de banda estrecha (311 nm)
Opción segura y eficaz para DA moderada-severa. Sesiones 2–3 veces por semana. Mecanismo: induce apoptosis de células T, reduce citocinas proinflamatorias y la colonización por S. aureus. No recomendada en menores de 12 años de forma rutinaria.
Ciclosporina
Inmunosupresor que inhibe la calcineurina sistémicamente, bloqueando la activación de linfocitos T. Dosis 3–5 mg/kg/día. Inicio de acción rápido (2–4 semanas). Uso limitado a ciclos de 3–6 meses por nefrotoxicidad e hipertensión. Requiere monitoreo de creatinina y presión arterial.
Metotrexato
Antimetabolito con efecto antiinflamatorio. Dosis 10–25 mg semanales con suplementación de ácido fólico. Alternativa a ciclosporina cuando se requiere mantenimiento a más largo plazo. Monitoreo hepático periódico.
Paso 4: Terapias biológicas (severo refractario)
Dupilumab (Dupixent)
Anticuerpo monoclonal que bloquea la subunidad IL-4Rα, inhibiendo simultáneamente la señalización de IL-4 e IL-13, las citocinas centrales de la inflamación Th2. Aprobado para DA moderada-severa a partir de los 6 meses de edad.
- Dosis en adultos: 600 mg dosis de carga, seguido de 300 mg subcutáneo cada 2 semanas
- Eficacia: reducción del EASI-75 en el 40–50% a las 16 semanas
- Efectos adversos: conjuntivitis (10–20%), reacción en sitio de inyección, herpes oral
- No requiere monitoreo de laboratorio rutinario (perfil de seguridad superior a inmunosupresores)
Inhibidores de JAK orales
Baricitinib (anti-JAK1/2), upadacitinib (anti-JAK1) y abrocitinib (anti-JAK1) representan una nueva clase terapéutica oral para DA moderada-severa. Upadacitinib 30 mg ha demostrado eficacia superior a dupilumab en estudios cabeza a cabeza (Heads Up). Requieren monitoreo de hemograma, perfil lipídico, función hepática y vigilancia de infecciones oportunistas (herpes zóster).
Encuentra especialistas en dermatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar
Psoriasis: Síntomas, Tipos y Opciones de Tratamiento en México
¿Tienes placas rojas y escamosas en la piel? Conoce los síntomas de la psoriasis, sus tipos, tratamientos disponibles y cuándo ir al dermatólogo. No es contagiosa.
Dermatitis Atópica: Síntomas, Tratamiento y Cuidados de la Piel
Guía completa sobre dermatitis atópica: síntomas, causas, tratamientos modernos y cuidados de la piel. Información para pacientes con eccema y piel sensible.

Acné: Causas, Tratamientos Efectivos y Cuándo Ver al Dermatólogo
Guía completa sobre el acné: tipos, causas, tratamientos dermatológicos efectivos y cuidados de la piel. Descubre cuándo consultar a un especialista y cómo prevenir cicatrices.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en dermatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas