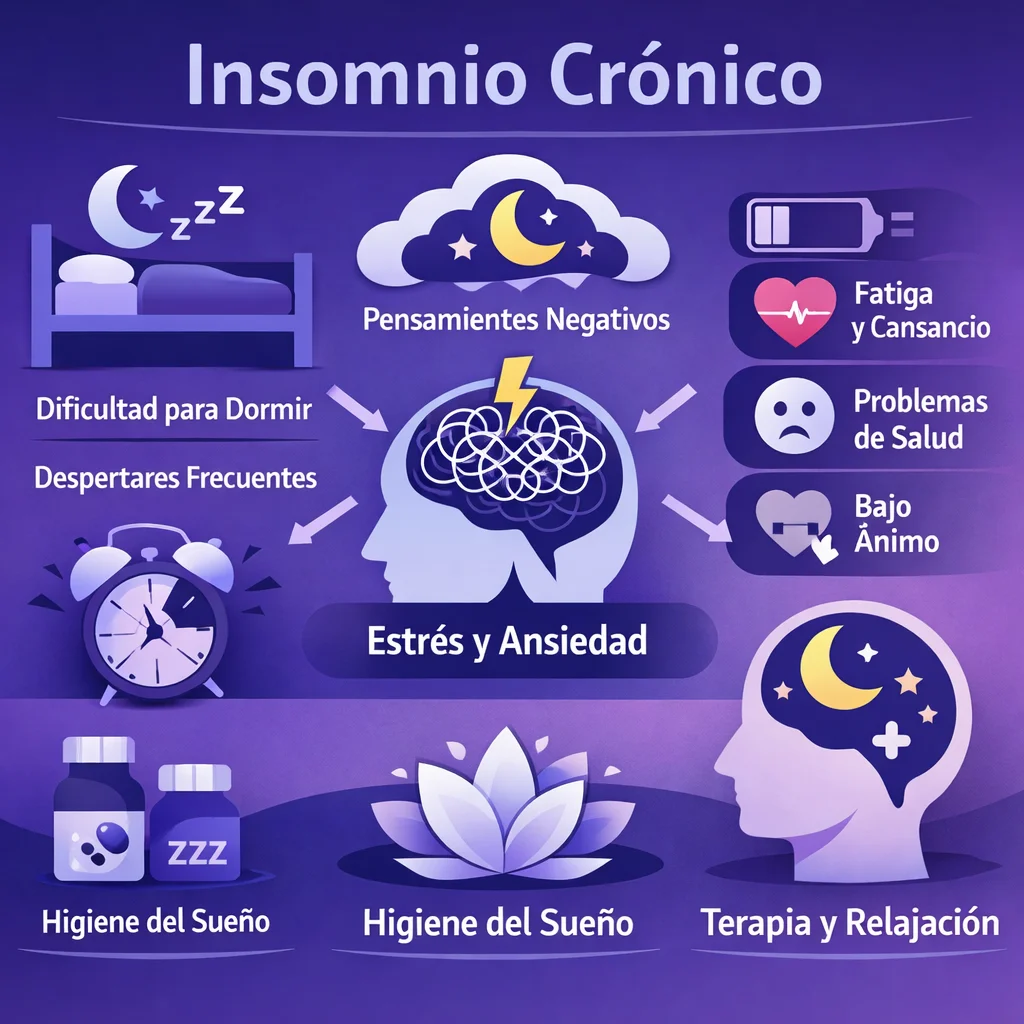
Insomnio Crónico: Causas, Consecuencias y Tratamiento Sin Dependencia
Guía sobre insomnio crónico: modelo 3P de Spielman, terapia cognitivo-conductual para insomnio (TCC-I), antagonistas de orexina y prevención de dependencia a somníferos.
Definición del Insomnio Crónico

Según la Clasificación Internacional de los Trastornos del Sueño (ICSD-3), el insomnio crónico se define como la dificultad para iniciar el sueño, mantenerlo o el despertar temprano sin poder reconciliarlo, presente al menos tres noches por semana durante un período mínimo de tres meses, asociado a repercusión diurna significativa (fatiga, somnolencia, alteración del ánimo, deterioro cognitivo o laboral) a pesar de contar con oportunidad y circunstancias adecuadas para dormir.
Fisiología Normal del Sueño

Arquitectura del sueño
El sueño normal se organiza en ciclos de 90-110 minutos que se repiten 4-6 veces por noche. Cada ciclo incluye:
- Sueño NREM (No-REM): etapas N1 (transición, 5%), N2 (sueño ligero, 50%), N3 (sueño profundo/ondas lentas, 20%) — esencial para restauración física, consolidación de memoria declarativa y liberación de hormona del crecimiento
- Sueño REM (movimientos oculares rápidos, 25%): consolidación de memoria procedural, procesamiento emocional, soñar
Modelo de dos procesos de Borbély
La regulación del sueño depende de dos procesos independientes:
- Proceso S (homeostático): la presión de sueño se acumula durante la vigilia por acumulación de adenosina; cuanto más tiempo despierto, mayor necesidad de dormir
- Proceso C (circadiano): el reloj biológico central en el núcleo supraquiasmático del hipotálamo regula el momento del sueño mediante la secreción de melatonina, siguiendo el ciclo luz-oscuridad
El insomnio puede resultar de la alteración de uno o ambos procesos.
Epidemiología

La prevalencia de síntomas de insomnio es del 30-35% en la población general, mientras que el insomnio crónico que cumple criterios diagnósticos afecta al 10-15%. En México, encuestas poblacionales reportan que hasta el 40% de los adultos refieren alguna queja relacionada con el sueño. Es más frecuente en mujeres, adultos mayores y personas con enfermedades médicas o psiquiátricas.
Modelo 3P de Spielman
El modelo más aceptado para comprender la cronicidad del insomnio identifica tres tipos de factores:
Factores predisponentes
Características que aumentan la vulnerabilidad: hiperactivación fisiológica basal (hipercortisolismo, mayor tasa metabólica), rasgos de personalidad (perfeccionismo, rumiación, neuroticismo), antecedentes familiares de insomnio, sexo femenino, edad avanzada.
Factores precipitantes
Eventos que desencadenan el insomnio agudo: estrés laboral o familiar, duelo, enfermedad médica, cambio de horarios, medicamentos, hospitalización. Hasta el 80% de los casos tienen un desencadenante identificable.
Factores perpetuantes
Conductas y cogniciones que mantienen el insomnio una vez que el precipitante ha desaparecido: pasar excesivo tiempo en cama, siestas prolongadas, horarios irregulares, uso del celular en la cama, preocupación excesiva por no dormir ("ansiedad por el sueño"), asociación cama-vigilia. Estos son el objetivo principal del tratamiento conductual.
Comorbilidades
El insomnio rara vez se presenta aislado:
- Depresión mayor: relación bidireccional; el insomnio es factor de riesgo para desarrollar depresión y viceversa
- Trastornos de ansiedad: la hiperactivación ansiosa impide la transición al sueño
- Dolor crónico: fibromialgia, artritis, lumbalgia fragmentan el sueño
- Apnea obstructiva del sueño: puede coexistir con insomnio ("COMISA"); sospecharlo si hay ronquido, pausas respiratorias y somnolencia diurna excesiva pese a horas suficientes en cama
Consecuencias del Insomnio Crónico
La privación crónica de sueño tiene efectos sistémicos documentados:
- Cognitivas: deterioro de atención, concentración, memoria de trabajo y toma de decisiones
- Cardiovasculares: mayor riesgo de hipertensión, enfermedad coronaria, insuficiencia cardíaca y evento vascular cerebral
- Metabólicas: resistencia a la insulina, mayor riesgo de diabetes tipo 2, obesidad (por alteración de leptina y grelina)
- Inmunológicas: reducción de la función de células NK y respuesta a vacunas
- Accidentes: riesgo 2-3 veces mayor de accidentes automovilísticos y laborales
Evaluación Diagnóstica
- Diario de sueño (2 semanas): hora de acostarse, latencia de sueño, despertares nocturnos, hora de despertar, calidad subjetiva. Herramienta esencial y económica
- Actigrafía: dispositivo de muñeca que registra actividad/reposo durante días a semanas; útil para evaluar patrones circadianos
- Polisomnografía: NO indicada de rutina para insomnio; reservada cuando se sospecha otro trastorno del sueño (apnea, movimientos periódicos de las piernas, parasomnias)
Tratamiento de Primera Línea: TCC para Insomnio (TCC-I)
La terapia cognitivo-conductual para insomnio es el tratamiento de primera línea recomendado por la Academia Americana de Medicina del Sueño, con eficacia comparable a los hipnóticos a corto plazo y superior a largo plazo, sin efectos adversos ni riesgo de dependencia.
Componentes de la TCC-I
Restricción del tiempo en cama: se limita el tiempo en cama al tiempo total de sueño estimado (mínimo 5 horas), creando una leve privación de sueño que aumenta la presión homeostática. Se ajusta semanalmente según la eficiencia del sueño (>85% = aumentar 15 min; <80% = reducir 15 min)
Control de estímulos: instrucciones para fortalecer la asociación cama-sueño:
- Ir a la cama solo cuando tenga sueño
- Si no concilia el sueño en 15-20 minutos, levantarse y hacer actividad tranquila en otra habitación
- Regresar a la cama solo cuando vuelva a tener sueño
- Despertar a la misma hora todos los días independientemente de cuánto durmió
- No usar la cama para actividades distintas al sueño y la intimidad
Reestructuración cognitiva: identificar y cuestionar creencias disfuncionales sobre el sueño ("si no duermo 8 horas no podré funcionar", "el insomnio dañará mi salud irreversiblemente")
Técnicas de relajación: relajación muscular progresiva, imaginería guiada, respiración 4-7-8
Higiene del sueño: complemento (no tratamiento por sí sola): horarios regulares, ambiente oscuro/fresco/silencioso, evitar cafeína después del mediodía, limitar alcohol, no pantallas 1 hora antes de dormir, ejercicio regular pero no cerca de la hora de acostarse
Tratamiento Farmacológico (Segunda Línea)
Se considera cuando la TCC-I no está disponible, es insuficiente o mientras se implementa:
Antagonistas del receptor de orexina
- Suvorexant (10-20 mg) y lemborexant (5-10 mg): bloquean los receptores de orexina (neuropéptido promotor de vigilia), facilitando la transición al sueño de forma fisiológica. Menor riesgo de dependencia y efectos residuales que hipnóticos clásicos
Agonistas del receptor de benzodiazepinas (fármacos Z)
- Zolpidem (5-10 mg): uso estrictamente a corto plazo (2-4 semanas). Riesgo de conductas complejas durante el sueño (sonambulismo, ingesta nocturna), tolerancia y dependencia
Otros
- Trazodona (25-100 mg): antidepresivo con efecto sedante por antagonismo H1 y 5-HT2A; ampliamente utilizado off-label, bajo riesgo adictivo
- Melatonina de liberación prolongada (2 mg): útil en adultos mayores de 55 años y en trastornos del ritmo circadiano; eficacia modesta en insomnio primario
Fármacos a evitar a largo plazo
Las benzodiazepinas (diazepam, clonazepam, alprazolam) NO deben usarse como tratamiento crónico del insomnio. Generan tolerancia, dependencia física, deterioro cognitivo (especialmente en adultos mayores), riesgo de caídas y síndrome de abstinencia potencialmente grave. Los hipnóticos crónicos alteran la arquitectura del sueño y no resuelven las causas subyacentes.
Encuentra especialistas en psiquiatria cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Depresión: Síntomas, Tipos y Cuándo Buscar Ayuda Profesional
Conoce los síntomas de la depresión, sus tipos y cuándo es importante buscar ayuda de un psiquiatra. Información confiable para pacientes y familias.

Ansiedad: Síntomas, Tratamiento y Técnicas de Manejo
Conoce los síntomas del trastorno de ansiedad, opciones de tratamiento efectivas y técnicas para manejar la ansiedad. Guía médica completa para pacientes.
Trastorno Bipolar: Síntomas, Fases y Tratamiento Psiquiátrico
El trastorno bipolar causa cambios extremos de humor entre manía y depresión. Conoce los síntomas de cada fase.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en psiquiatria?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas