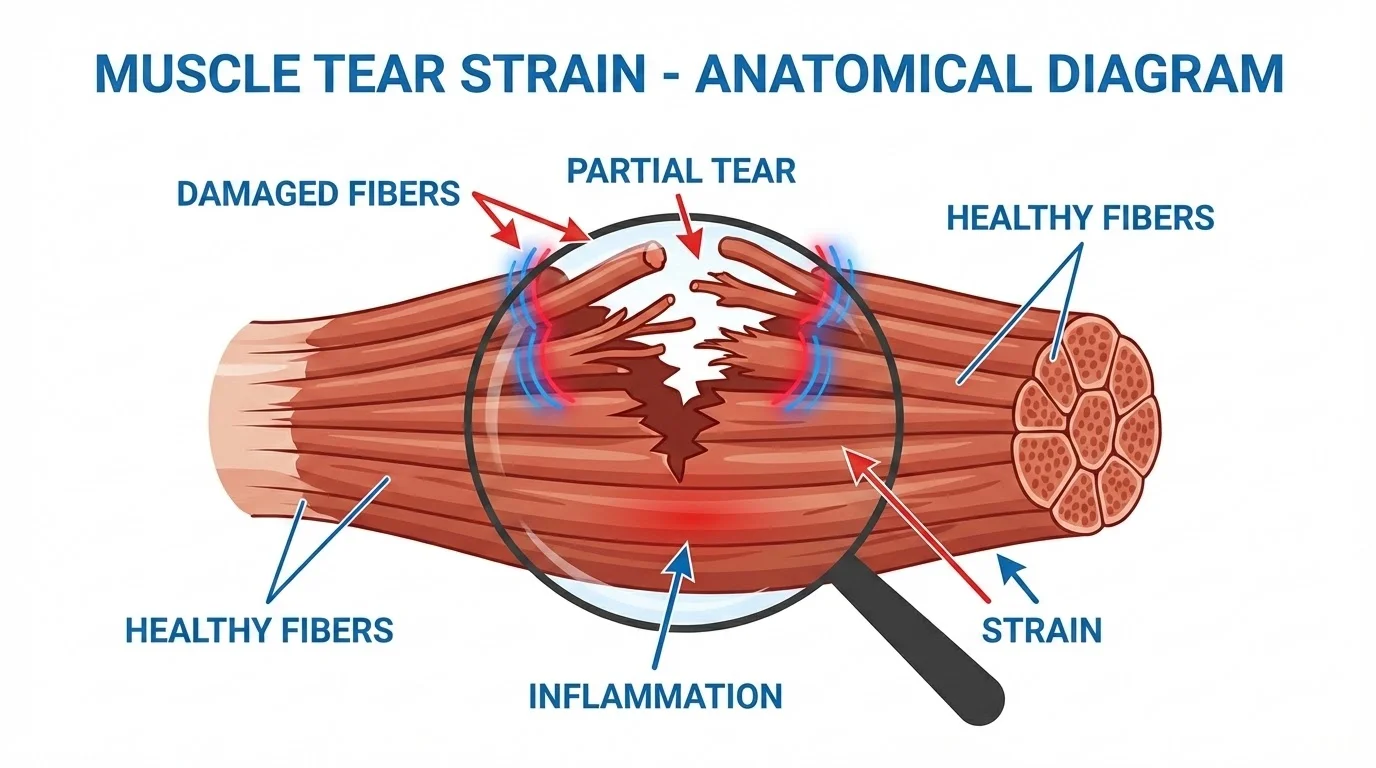
Desgarro Muscular: Causas, Síntomas y Tratamiento Efectivo
Guía completa sobre desgarro muscular: tipos, síntomas, diagnóstico y opciones de tratamiento para una recuperación óptima. Información médica actualizada.
Un desgarro muscular es una de las lesiones más comunes tanto en deportistas como en personas con actividad física regular. Esta lesión, también conocida como rotura de fibras musculares o distensión muscular, ocurre cuando las fibras de un músculo se rompen parcial o totalmente debido a una tensión excesiva. Comprender esta condición es fundamental para una adecuada prevención y tratamiento.
¿Qué es un desgarro muscular?

Un desgarro muscular se presenta cuando un músculo o sus tendones son sometidos a un estiramiento exagerado que sobrepasa su capacidad elástica, provocando la ruptura de sus fibras. Esta lesión puede variar desde una pequeña rotura de algunas fibras hasta la ruptura completa del músculo.
Los músculos más frecuentemente afectados son aquellos que cruzan dos articulaciones y que están sometidos a contracciones violentas o estiramientos súbitos, como los músculos isquiotibiales (parte posterior del muslo), cuádriceps, gemelos (pantorrilla), y los músculos de la región inguinal.
Cuando sufre un desgarro muscular, es importante que consulte con un ortopedista especializado que pueda realizar una evaluación completa y determinar el grado de la lesión para establecer el tratamiento más adecuado.
Causas del desgarro muscular
Los desgarros musculares pueden ocurrir por diversas razones, siendo las más comunes:
Sobrecarga muscular
La causa principal es realizar un esfuerzo físico intenso o repentino que supera la capacidad de resistencia del músculo. Esto incluye:
- Movimientos explosivos sin preparación adecuada
- Levantamiento de objetos pesados de forma incorrecta
- Aceleraciones o desaceleraciones bruscas durante el ejercicio
- Contracciones musculares excesivamente intensas
Falta de calentamiento
No realizar un calentamiento apropiado antes de la actividad física es uno de los factores de riesgo más importantes. Los músculos fríos tienen menor elasticidad y son más susceptibles a lesiones.
Fatiga muscular
La fatiga acumulada durante el ejercicio prolongado disminuye la capacidad del músculo para absorber energía, aumentando el riesgo de desgarro. Los músculos fatigados pierden fuerza y coordinación, haciéndolos más vulnerables.
Desbalances musculares
Cuando existe desproporción de fuerza entre grupos musculares opuestos (agonistas y antagonistas), el músculo más débil es más propenso a lesionarse. Por ejemplo, si los cuádriceps son mucho más fuertes que los isquiotibiales.
Lesiones previas mal recuperadas
Haber sufrido un desgarro muscular anterior que no fue tratado adecuadamente o cuya recuperación fue incompleta, aumenta significativamente el riesgo de recurrencia.
Traumatismo directo
Un golpe directo en el músculo, como una caída o un impacto durante deportes de contacto, también puede causar desgarros musculares.
Otros factores de riesgo
- Edad avanzada (pérdida natural de masa muscular y elasticidad)
- Falta de flexibilidad
- Mala técnica deportiva
- Deshidratación
- Deficiencias nutricionales
- Retorno prematuro a la actividad física tras una lesión
Síntomas y signos del desgarro muscular
Los síntomas de un desgarro muscular pueden variar según la gravedad de la lesión, pero generalmente incluyen:
Dolor repentino e intenso
El síntoma más característico es un dolor agudo y súbito que aparece en el momento de la lesión. Muchas personas describen una sensación de "pinchazo" o "punzada" en la zona afectada. En casos graves, algunos pacientes reportan haber escuchado o sentido un "chasquido" o "desgarro" en el momento de la lesión.
Inflamación y edema
La zona lesionada se hincha debido a la acumulación de líquido y sangre en los tejidos. Esta inflamación puede aparecer inmediatamente después de la lesión o desarrollarse gradualmente en las primeras 24-48 horas.
Hematoma (moretón)
La rotura de vasos sanguíneos pequeños en el músculo provoca la aparición de moretones o equimosis. El hematoma puede aparecer en el sitio de la lesión o, por efecto de la gravedad, puede "bajar" a zonas adyacentes.
Debilidad muscular
La capacidad del músculo para generar fuerza se ve comprometida, haciendo difícil o imposible realizar movimientos que normalmente no presentarían problema.
Limitación del movimiento
Existe dificultad para mover el músculo afectado o la articulación relacionada. En lesiones graves, el movimiento puede ser imposible.
Rigidez muscular
El músculo lesionado tiende a contraerse de forma protectora, generando una sensación de rigidez y espasmo muscular.
Deformidad visible
En desgarros completos (grado III), puede observarse una deformidad o "hendidura" en el contorno del músculo, junto con un "abultamiento" donde las fibras musculares se han retraído.
Clasificación del desgarro muscular por grados

Los desgarros musculares se clasifican en tres grados según su severidad, lo cual es fundamental para determinar el tratamiento y el pronóstico:
Grado I (Leve o Distensión)
Características:
- Se rompen menos del 5% de las fibras musculares
- Dolor leve a moderado
- Sensación de tensión o molestia muscular
- Mínima pérdida de fuerza
- Poca o ninguna inflamación
- Sin hematoma visible o muy pequeño
- La función del músculo se mantiene relativamente normal
Capacidad funcional: El paciente puede continuar con sus actividades, aunque con molestias.
Tiempo de recuperación: 7 a 14 días con tratamiento conservador.
Grado II (Moderado)
Características:
- Se rompen entre el 5% y el 95% de las fibras musculares
- Dolor intenso que aumenta con el movimiento
- Inflamación evidente
- Hematoma visible
- Pérdida significativa de fuerza y función
- Rigidez muscular marcada
- Dificultad importante para mover el músculo
Capacidad funcional: El paciente tiene limitación considerable para realizar actividades que involucren el músculo afectado.
Tiempo de recuperación: 3 a 6 semanas, requiriendo fisioterapia.
Grado III (Grave o Ruptura Completa)
Características:
- Ruptura completa del músculo o del tendón
- Dolor agudo e insoportable en el momento de la lesión
- Gran inflamación
- Hematoma extenso y visible
- Pérdida total de la función muscular
- Deformidad visible (hendidura o depresión)
- Imposibilidad de contraer el músculo
- Puede palparse un "hueco" en el sitio de la ruptura
Capacidad funcional: El músculo no puede utilizarse en absoluto.
Tiempo de recuperación: 2 a 3 meses o más, frecuentemente requiere intervención quirúrgica.
Diagnóstico del desgarro muscular
El diagnóstico preciso de un desgarro muscular es fundamental para establecer el tratamiento adecuado. Si experimenta síntomas de desgarro, es recomendable acudir a ortopedistas en Ciudad de México o en su localidad para una evaluación profesional.
Historia clínica
El médico realizará preguntas detalladas sobre:
- Cómo ocurrió la lesión
- Tipo de actividad que estaba realizando
- Síntomas específicos y su evolución
- Lesiones previas en la misma zona
- Nivel de actividad física habitual
Exploración física
El especialista realizará:
Inspección visual: Observación de inflamación, hematomas, deformidades o asimetrías comparando con el lado no lesionado.
Palpación: Identificación de puntos dolorosos, "huecos" musculares, tensión anormal o espasmos.
Pruebas de fuerza: Evaluación de la capacidad del músculo para generar fuerza contra resistencia.
Pruebas de rango de movimiento: Determinación de las limitaciones funcionales.
Pruebas especiales: Dependiendo del músculo afectado, se realizan maniobras específicas para confirmar el diagnóstico.
Estudios de imagen
Ecografía (ultrasonido)
Es el método de elección inicial por ser:
- No invasivo y sin radiación
- Relativamente económico
- Permite visualizar en tiempo real
- Alta sensibilidad para detectar desgarros musculares
- Puede evaluar la extensión de la lesión y presencia de hematomas
Resonancia Magnética (RM)
Se indica en casos complejos o cuando se requiere mayor detalle:
- Proporciona imágenes de alta resolución
- Permite evaluar con precisión la extensión de la lesión
- Útil para planificación quirúrgica en casos graves
- Puede identificar lesiones asociadas en tendones o estructuras adyacentes
Radiografías
Aunque no muestran el tejido muscular, pueden ser útiles para:
- Descartar fracturas asociadas
- Identificar avulsiones óseas (cuando el tendón arranca un fragmento de hueso)
Tratamiento del desgarro muscular
El tratamiento del desgarro muscular varía según la gravedad de la lesión. Un ortopedista podrá guiarle en el plan terapéutico más apropiado para su caso específico.
Fase Aguda (Primeras 48-72 horas) - Protocolo RICE
El tratamiento inicial sigue el protocolo RICE, fundamental para controlar la inflamación y el dolor:
R - Reposo (Rest)
- Cesar inmediatamente la actividad que causó la lesión
- Evitar cualquier movimiento que cause dolor
- No significa inmovilización total prolongada, sino protección del músculo lesionado
- Utilizar muletas si el desgarro está en miembros inferiores y el apoyo causa dolor
I - Hielo (Ice)
- Aplicar hielo o compresas frías durante 15-20 minutos
- Repetir cada 2-3 horas durante las primeras 48-72 horas
- Siempre proteger la piel con un paño o toalla
- El frío reduce la inflamación, el dolor y el sangrado interno
IMPORTANTE: No aplicar calor en la fase aguda, ya que aumenta el sangrado y la inflamación.
C - Compresión (Compression)
- Envolver la zona con vendaje elástico
- La compresión debe ser firme pero no excesiva (no debe cortar la circulación)
- Ayuda a limitar la inflamación y proporciona soporte
E - Elevación (Elevation)
- Mantener la extremidad afectada elevada por encima del nivel del corazón
- Utilizar almohadas o cojines para mantener la elevación
- Especialmente importante durante el reposo nocturno
- Facilita el retorno venoso y reduce el edema
Manejo del dolor
Medicamentos antiinflamatorios no esteroideos (AINEs)
- Ibuprofeno, naproxeno, diclofenaco
- Reducen el dolor y la inflamación
- Seguir las indicaciones médicas sobre dosis y duración
- Tomar con alimentos para proteger el estómago
Analgésicos
- Paracetamol (acetaminofén) para el dolor
- Útil si no se pueden tomar AINEs
- No tiene efecto antiinflamatorio, solo analgésico
Nota: Siempre consulte con su médico antes de tomar cualquier medicamento, especialmente si tiene condiciones médicas preexistentes.
Fase Subaguda (Después de 72 horas)
Una vez controlada la fase aguda, el tratamiento se enfoca en la recuperación funcional:
Fisioterapia
La fisioterapia es fundamental para una recuperación óptima:
Terapia manual: Masaje terapéutico, técnicas de liberación miofascial, movilización suave.
Modalidades físicas:
- Ultrasonido terapéutico para promover la cicatrización
- Electroterapia para control del dolor
- Termoterapia (aplicación de calor) en fases tardías para relajar la musculatura
Ejercicios terapéuticos:
- Fase inicial: Movimientos pasivos y activos asistidos sin carga
- Fase intermedia: Ejercicios de estiramiento suave, fortalecimiento progresivo con resistencia mínima
- Fase avanzada: Fortalecimiento con carga progresiva, ejercicios funcionales, entrenamiento propioceptivo
Estiramientos controlados
- Iniciar estiramientos suaves una vez que el dolor agudo ha disminuido
- Realizar estiramientos mantenidos sin rebotes
- No forzar hasta el punto de dolor
Fortalecimiento progresivo
- Comenzar con ejercicios isométricos (contracción sin movimiento)
- Progresar a ejercicios isotónicos con resistencia leve
- Aumentar gradualmente la intensidad y complejidad
- Incluir ejercicios de fortalecimiento del músculo antagonista
Tratamiento quirúrgico
La cirugía se reserva para casos específicos:
Indicaciones:
- Desgarros de grado III con ruptura completa
- Separación muscular significativa
- Avulsiones tendinosas (desprendimiento del hueso)
- Deportistas de alto rendimiento con lesiones graves
- Casos que no mejoran con tratamiento conservador
Procedimiento:
La cirugía implica la reparación directa del músculo, suturando los extremos rotos o reinsertando el tendón al hueso. Después de la cirugía, se requiere un programa de rehabilitación extenso.
Medicina regenerativa (Tratamientos avanzados)
En casos seleccionados, pueden considerarse:
- Plasma rico en plaquetas (PRP): Infiltraciones que pueden acelerar la cicatrización
- Células madre: En fase de investigación, con resultados prometedores
- Factores de crecimiento: Para estimular la regeneración tisular
Estos tratamientos deben ser realizados por especialistas con experiencia y no están indicados en todos los casos.
Retorno gradual a la actividad
El retorno a las actividades deportivas o laborales debe ser:
- Progresivo: Aumentar gradualmente la intensidad y duración
- Sin dolor: No continuar si aparece dolor significativo
- Supervisado: Idealmente bajo la guía de fisioterapeuta o médico deportivo
- Funcional: El músculo debe haber recuperado al menos el 90% de su fuerza
Criterios para el retorno:
- Ausencia de dolor en reposo y durante actividades cotidianas
- Rango de movimiento completo sin limitaciones
- Fuerza muscular simétrica comparada con el lado no lesionado
- Capacidad de realizar actividades específicas del deporte sin compensaciones
Prevención del desgarro muscular

La prevención es fundamental, especialmente para personas que han sufrido desgarros previamente. Las siguientes medidas pueden reducir significativamente el riesgo:
Calentamiento adecuado
- Realizar al menos 10-15 minutos de calentamiento antes de cualquier actividad intensa
- Incluir ejercicio cardiovascular ligero (trotar, bicicleta estática)
- Realizar movimientos dinámicos que imiten la actividad deportiva
- Aumentar gradualmente la intensidad
Programa de fortalecimiento muscular
- Mantener un programa regular de fortalecimiento
- Trabajar tanto músculos agonistas como antagonistas
- Incluir ejercicios de fuerza, resistencia y potencia
- Entrenar el "core" (zona media) para mejor estabilidad
Flexibilidad y estiramientos
- Realizar estiramientos regulares al finalizar el ejercicio
- Incluir sesiones específicas de flexibilidad 2-3 veces por semana
- Considerar yoga o Pilates para mejorar flexibilidad global
- Mantener estiramientos de 20-30 segundos sin rebotes
Hidratación y nutrición
- Mantenerse bien hidratado antes, durante y después del ejercicio
- Consumir proteínas suficientes para la reparación muscular
- Incluir antioxidantes en la dieta (frutas y verduras)
- Considerar suplementación si es necesario (bajo supervisión)
Técnica correcta
- Aprender y practicar la técnica adecuada para cada deporte o actividad
- Contar con entrenador o instructor calificado
- Corregir patrones de movimiento defectuosos
- Utilizar equipo deportivo apropiado
Progresión gradual
- Aumentar la intensidad, duración o frecuencia del ejercicio de forma gradual
- Seguir la "regla del 10%": no aumentar más del 10% semanal
- Respetar los días de descanso
- Escuchar las señales del cuerpo
Tratamiento de lesiones previas
- Completar la rehabilitación de lesiones anteriores
- No retornar prematuramente a la actividad completa
- Seguir las recomendaciones del fisioterapeuta o médico
- Realizar mantenimiento preventivo si es necesario
Condición física general
- Mantener un peso corporal saludable
- Realizar actividad física regular
- Evitar el sedentarismo prolongado
- Combinar diferentes tipos de ejercicio (variabilidad)
Complicaciones del desgarro muscular
Si no se trata adecuadamente, un desgarro muscular puede llevar a complicaciones:
Recurrencia de la lesión
El riesgo de sufrir otro desgarro en el mismo músculo aumenta significativamente si:
- No se completa la rehabilitación
- Hay retorno prematuro a la actividad
- Persisten debilidades o desequilibrios musculares
Fibrosis muscular
La formación excesiva de tejido cicatricial (fibrosis) puede:
- Reducir la elasticidad del músculo
- Causar dolor crónico
- Limitar el rango de movimiento
- Disminuir el rendimiento muscular
Calcificación (Miositis osificante)
En casos raros, puede formarse tejido óseo dentro del músculo:
- Más común tras traumatismos directos
- Causa dolor persistente y limitación funcional
- Puede requerir tratamiento quirúrgico
Hematoma crónico
Si el hematoma inicial no se reabsorbe adecuadamente, puede convertirse en una lesión crónica que requiera drenaje.
Síndrome compartimental
Complicación rara pero grave donde la presión en el compartimento muscular aumenta, comprometiendo la circulación. Requiere tratamiento de emergencia.
¿Buscas un ortopedista cerca de ti?
Encuentra especialistas certificados en tu ciudad:
Cuándo consultar al ortopedista
Es importante buscar atención médica especializada en las siguientes situaciones:
Consulta inmediata (urgencia)
- Dolor severo e incapacitante
- Incapacidad total para mover el músculo o la extremidad
- Deformidad visible o "hendidura" en el músculo
- Hematoma extenso que crece rápidamente
- Entumecimiento o hormigueo en la extremidad afectada
- Cambios en el color de la piel (palidez o azulamiento)
- Sensación de pulso débil o ausente en la extremidad
Consulta en 24-48 horas
- Dolor moderado a severo que no mejora con medidas caseras
- Inflamación progresiva
- Dificultad significativa para caminar o usar la extremidad
- Antecedentes de desgarros previos en la misma zona
- Duda sobre la gravedad de la lesión
- Si practica deportes de competición o alto rendimiento
Consulta de seguimiento
- Si los síntomas no mejoran en 1-2 semanas
- Dolor que empeora progresivamente
- Aparición de nuevos síntomas
- Dificultad para retornar a actividades normales
- Necesidad de orientación sobre rehabilitación y retorno deportivo
Pronóstico y recuperación
El pronóstico del desgarro muscular es generalmente favorable cuando se diagnostica y trata adecuadamente:
Factores que influyen en la recuperación
Factores favorables:
- Diagnóstico y tratamiento temprano
- Grado bajo de lesión (I-II)
- Buena adherencia al tratamiento
- Rehabilitación completa y supervisada
- Edad joven
- Buena condición física previa
Factores desfavorables:
- Lesión de grado III
- Retorno prematuro a la actividad
- Lesiones recurrentes en el mismo sitio
- Edad avanzada
- Enfermedades concomitantes (diabetes, problemas circulatorios)
- Tabaquismo
Expectativas realistas
Es importante tener expectativas realistas sobre los tiempos de recuperación:
- Grado I: Retorno a actividades normales en 1-2 semanas; retorno deportivo completo en 2-3 semanas
- Grado II: Retorno a actividades normales en 3-4 semanas; retorno deportivo completo en 6-8 semanas
- Grado III: Retorno a actividades normales en 2-3 meses; retorno deportivo completo en 4-6 meses o más
La paciencia durante la recuperación es fundamental. Apresurar el proceso aumenta significativamente el riesgo de recaída, lo que puede resultar en una lesión más grave y un tiempo de recuperación aún mayor.
Preguntas frecuentes
¿Cuál es la diferencia entre desgarro, distensión y contractura muscular?
Un desgarro muscular implica la ruptura de las fibras musculares (puede ser parcial o completa). Una distensión es un término que también se refiere al estiramiento excesivo del músculo con microroturas, generalmente equivalente a un desgarro de grado I. Una contractura muscular es una contracción involuntaria y sostenida del músculo sin ruptura de fibras, causada por fatiga, deshidratación o sobrecarga, y es generalmente menos grave que un desgarro.
¿Puedo aplicar calor en un desgarro muscular?
No en la fase aguda. Durante las primeras 48-72 horas después de la lesión, solo debe aplicarse frío (hielo) para controlar la inflamación y el sangrado interno. El calor está contraindicado en esta etapa porque aumenta el flujo sanguíneo y puede empeorar el hematoma. Después de 72 horas, cuando la inflamación aguda ha disminuido, puede comenzar a aplicarse calor moderado para relajar la musculatura y mejorar la circulación, siempre bajo supervisión de un profesional de la salud.
¿Cuándo puedo volver a hacer deporte después de un desgarro?
El tiempo de retorno deportivo depende de la gravedad del desgarro. Para un desgarro grado I, generalmente puede retornar en 2-3 semanas; grado II en 6-8 semanas; y grado III puede requerir 4-6 meses o más. Sin embargo, el tiempo específico varía según cada persona y debe ser determinado por un médico especializado. Los criterios importantes incluyen: ausencia de dolor durante actividades específicas del deporte, recuperación completa del rango de movimiento, y al menos el 90% de fuerza comparada con el lado no lesionado. Retornar prematuramente aumenta significativamente el riesgo de re-lesión más grave.
¿Los desgarros musculares dejan secuelas permanentes?
La mayoría de los desgarros musculares de grado I y II, cuando son tratados adecuadamente, se recuperan completamente sin secuelas permanentes. Sin embargo, los desgarros de grado III (ruptura completa) pueden dejar algunas secuelas como: ligera pérdida de fuerza máxima, formación de tejido cicatricial que reduce la elasticidad muscular, y mayor predisposición a futuras lesiones en la misma zona. La clave para minimizar las secuelas es completar toda la rehabilitación, no retornar prematuramente a la actividad, y mantener un programa de fortalecimiento y flexibilidad a largo plazo.
¿Es mejor el reposo absoluto o el movimiento durante la recuperación?
El reposo absoluto prolongado no es recomendable. Durante las primeras 48-72 horas, es importante el reposo relativo (protección del músculo afectado), pero no la inmovilización completa. Después de la fase aguda, el movimiento controlado y gradual es fundamental para una recuperación óptima. La movilización temprana (pero controlada) ayuda a: mantener el rango de movimiento, prevenir rigidez, promover la orientación correcta de las fibras cicatrizales, y mantener la fuerza en el resto del cuerpo. Un fisioterapeuta puede guiarle sobre qué movimientos realizar y cuándo progresar a ejercicios más exigentes.
Fuentes consultadas:
Encuentra especialistas en ortopedia-y-traumatologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Rodilla: Causas Comunes, Tratamiento y Cuándo Consultar al Ortopedista
¿Te duele la rodilla? Conoce las causas más frecuentes del dolor de rodilla, opciones de tratamiento y cuándo ir al ortopedista. Guía completa para pacientes.
Dolor de Rodilla: Causas, Síntomas y Tratamiento
Guía completa sobre el dolor de rodilla, sus causas más comunes, cómo identificar los síntomas y opciones de tratamiento disponibles. Información revisada por especialistas en ortopedia.
Artritis vs Artrosis: Diferencias, Síntomas y Tratamientos
¿Artritis o artrosis? Conoce las diferencias clave, síntomas, causas y tratamientos de estas dos enfermedades articulares comunes.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ortopedia-y-traumatologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas