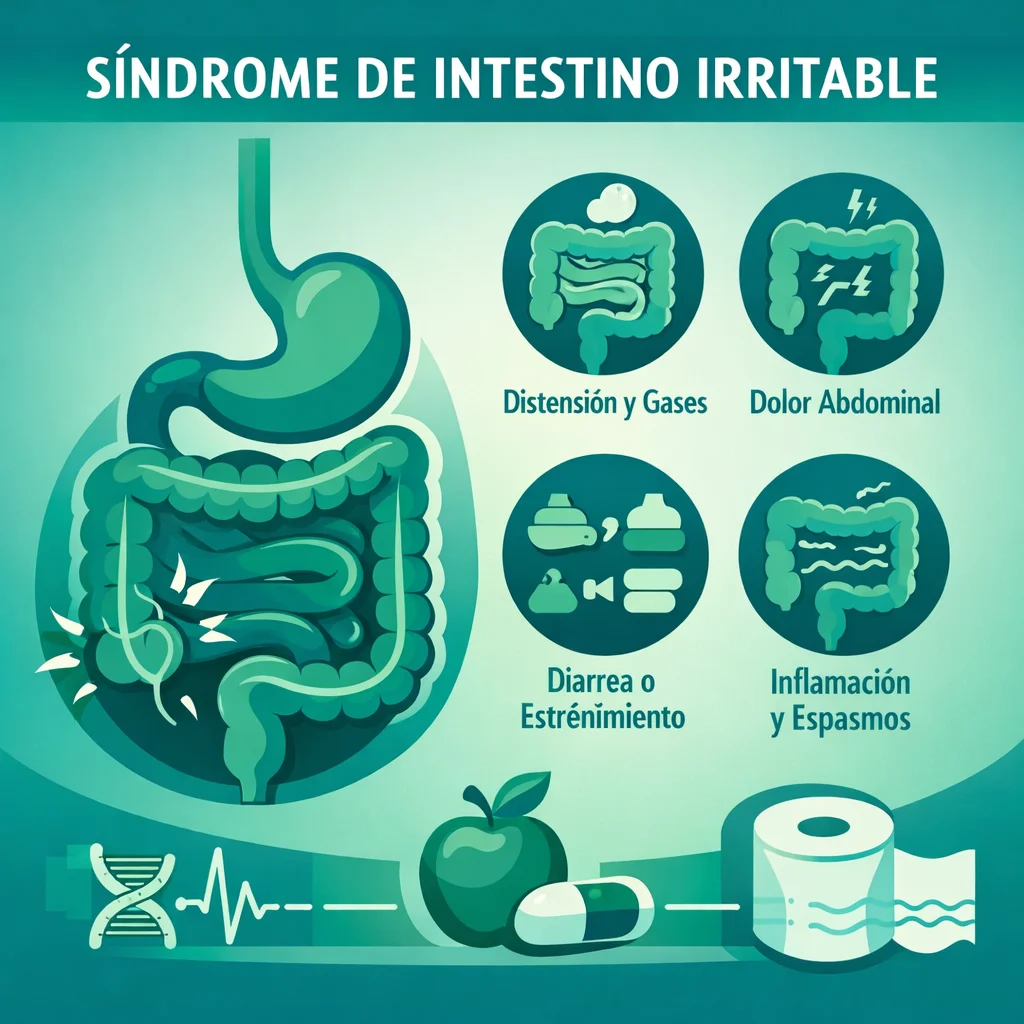
Síndrome de Intestino Irritable: Criterios Roma IV y Manejo Integral
SII: criterios diagnósticos Roma IV, subtipos, fisiopatología del eje cerebro-intestino-microbiota, dieta baja en FODMAPs, tratamiento farmacológico y neuromoduladores.
El síndrome de intestino irritable (SII) es el trastorno funcional gastrointestinal más frecuente, afectando al 11% de la población mundial y predominando en mujeres con una relación 2:1. Es un trastorno de la interacción cerebro-intestino (según la nomenclatura actualizada de Roma IV) que genera importante deterioro de la calidad de vida, ausentismo laboral y consumo elevado de recursos sanitarios, a pesar de no conllevar aumento en la mortalidad.
Criterios Diagnósticos Roma IV

Dolor abdominal recurrente, en promedio al menos 1 día por semana en los últimos 3 meses, asociado con dos o más de los siguientes:
- Relacionado con la defecación (mejora o empeora).
- Asociado con cambio en la frecuencia de las deposiciones.
- Asociado con cambio en la forma (apariencia) de las deposiciones.
Los criterios deben cumplirse durante los últimos 3 meses con inicio de síntomas al menos 6 meses antes del diagnóstico.
Subtipos según la Escala de Bristol
- SII con diarrea (SII-D): > 25% deposiciones Bristol 6-7 y < 25% Bristol 1-2.
- SII con estreñimiento (SII-E): > 25% deposiciones Bristol 1-2 y < 25% Bristol 6-7.
- SII mixto (SII-M): > 25% deposiciones Bristol 6-7 y > 25% Bristol 1-2.
- SII no clasificado: No cumple criterios para ningún subtipo.
Fisiopatología: Eje Cerebro-Intestino-Microbiota

El SII es un trastorno multifactorial donde convergen múltiples mecanismos:
Hipersensibilidad Visceral
Presente en el 30-40% de pacientes con SII. Consiste en una percepción aumentada de estímulos viscerales normales o subnormales (alodinia visceral). Demostrada mediante pruebas de distensión rectal con balón (barostato): umbrales de dolor menores que en controles sanos. Los mecanismos incluyen sensibilización de aferentes viscerales primarios (upregulation de receptores TRPV1), sensibilización central medular (facilitación descendente alterada) y procesamiento cortical anormal (hiperactivación de la corteza cingulada anterior e ínsula en neuroimagen funcional).
Dismotilidad
Contracciones colónicas de alta amplitud exageradas en SII-D, y tránsito colónico lento en SII-E. Sin embargo, la dismotilidad no es suficiente por sí sola para explicar los síntomas; es la combinación con hipersensibilidad visceral lo que genera la percepción sintomática.
Permeabilidad Intestinal Aumentada
Disrupción de las uniones estrechas intercelulares (claudinas, ocludina, ZO-1) con aumento del paso paracelular de antígenos luminales, particularmente en SII post-infeccioso y SII-D. Contribuye a la activación inmune de bajo grado de la mucosa.
Microbiota Alterada (Disbiosis)
Estudios metagenómicos demuestran diferencias en la composición de la microbiota intestinal en SII: disminución de diversidad bacteriana, reducción de Bifidobacterium y Faecalibacterium prausnitzii, aumento de Firmicutes/Bacteroidetes ratio. La microbiota influye en la motilidad, sensibilidad visceral, permeabilidad intestinal y función inmune a través de metabolitos como ácidos grasos de cadena corta (AGCC) y ácidos biliares secundarios.
Activación Inmune de Bajo Grado
Infiltración de mastocitos y linfocitos T activados en la mucosa colónica, particularmente en cercanía de terminaciones nerviosas. La degranulación de mastocitos libera histamina, triptasa y serotonina que activan aferentes viscerales. Particularmente relevante en SII post-infeccioso (que se desarrolla en 10-15% de pacientes tras gastroenteritis aguda bacteriana).
Eje Cerebro-Intestino y Serotonina
El 95% de la serotonina corporal se encuentra en el tracto gastrointestinal (células enterocromafines). La serotonina (5-HT) regula motilidad, secreción y sensibilidad visceral a través de múltiples receptores: 5-HT3 (prokinético, prosensiblizante), 5-HT4 (prokinético). Las alteraciones en la señalización serotoninérgica son centrales en la fisiopatología del SII.
Factores Psicosociales
Estrés crónico, ansiedad, depresión e historia de eventos adversos tempranos (abuso físico/sexual) son factores moduladores potentes que amplifican la señalización cerebro-intestino a través del eje hipotálamo-hipófisis-adrenal y el sistema nervioso autónomo.
Diagnóstico

Roma IV promueve un diagnóstico positivo basado en los criterios clínicos, no un diagnóstico de exclusión. Sin embargo, se recomienda un panel mínimo de estudios para descartar organicidad:
- Biometría hemática: Descartar anemia.
- PCR y/o VSG: Marcadores inflamatorios (normales en SII).
- Anticuerpos anti-transglutaminasa tisular (anti-tTG IgA): Descartar enfermedad celíaca (prevalencia 4 veces mayor en pacientes con síntomas tipo SII-D).
- Calprotectina fecal: Proteína derivada de neutrófilos. Valor < 50 mcg/g tiene alto valor predictivo negativo para enfermedad inflamatoria intestinal (EII).
- Colonoscopia: Indicada solo con signos/síntomas de alarma (sangrado rectal, pérdida de peso, inicio > 50 años, antecedente familiar de cáncer colorrectal o EII, anemia).
Tratamiento
Relación Médico-Paciente
La base del tratamiento es una relación terapéutica sólida: explicar al paciente la naturaleza del trastorno (real, no imaginario), validar los síntomas, establecer expectativas realistas (mejoría, no curación) y generar un plan de manejo conjunto a largo plazo.
Dieta Baja en FODMAPs
Los FODMAPs (Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols) son carbohidratos de cadena corta mal absorbidos que, al llegar al colon, son fermentados por bacterias produciendo gas, y ejercen efecto osmótico que atrae agua.
- Oligosacáridos: Fructanos (trigo, cebolla, ajo), galacto-oligosacáridos (legumbres).
- Disacáridos: Lactosa (leche, yogur, queso fresco).
- Monosacáridos: Fructosa en exceso de glucosa (miel, manzana, mango).
- Polioles: Sorbitol, manitol (frutas de hueso, edulcorantes artificiales).
Fases de la dieta:
- Eliminación (2-6 semanas): Restricción global de FODMAPs.
- Reintroducción (6-8 semanas): Reintroducción sistemática de cada grupo para identificar desencadenantes individuales.
- Personalización: Dieta adaptada a las tolerancias del paciente.
La dieta baja en FODMAPs ha demostrado mejoría sintomática en el 50-80% de los pacientes. Debe ser guiada por nutriólogo capacitado para evitar restricciones innecesarias.
Fibra Soluble
El psyllium (Plantago ovata) ha demostrado beneficio en SII, particularmente en SII-E. La fibra insoluble (salvado de trigo) puede empeorar síntomas como distensión y dolor.
Tratamiento Farmacológico
Para dolor/distensión abdominal:
- Antiespasmódicos: Hioscina, otilonio bromuro, pinaverio bromuro, mebeverina. Relajan el músculo liso intestinal. Primera línea para dolor.
- Aceite de menta (cápsulas con cubierta entérica): Relajante del músculo liso vía bloqueo de canales de calcio. NNT 3-4.
Para SII-D:
- Loperamida: Agonista opioide μ periférico. Reduce frecuencia y mejora consistencia. No alivia dolor.
- Rifaximina (550 mg tres veces/día × 14 días): Antibiótico no absorbible. Modula microbiota. Eficaz en distensión y diarrea. Puede repetirse si hay recaída.
- Eluxadolina: Agonista μ/antagonista δ. (Disponibilidad limitada en México).
Para SII-E:
- Linaclotida (290 mcg/día): Agonista del receptor de guanilato ciclasa-C. Aumenta secreción de cloruro y bicarbonato, acelera tránsito, y tiene efecto antinociceptivo visceral (reduce señalización de aferentes dolorosas). Tomar 30 min antes del desayuno.
- Plecanatida: Mecanismo similar a linaclotida.
- Prucaloprida: Agonista 5-HT4 selectivo. Prokinético colónico.
Neuromoduladores (para dolor refractario):
- Antidepresivos tricíclicos (amitriptilina 10-25 mg al acostarse, titulando): Efecto neuromodulador sobre dolor visceral (dosis subantidepresivas). Particularmente útiles en SII-D.
- ISRS/IRSN (duloxetina, paroxetina): Cuando coexiste ansiedad/depresión significativa.
Terapias psicológicas:
- Terapia cognitivo-conductual (TCC): Evidencia nivel A. Modifica patrones de pensamiento catastrofista y conductas de evitación.
- Hipnoterapia dirigida al intestino: Evidencia creciente de eficacia. Programa protocolizado (Manchester protocol, 12 sesiones).
Encuentra especialistas en gastroenterologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar
Colitis: Tipos, Síntomas y Tratamiento de la Inflamación Intestinal
La colitis afecta al 20% de mexicanos. Conoce los diferentes tipos, síntomas y cuándo consultar a un gastroenterólogo.

Gastritis Crónica: Síntomas, Causas y Tratamiento con Gastroenterólogo
Todo sobre gastritis crónica: síntomas, causas (H. pylori), tratamiento y cambios en la alimentación. Aprende cuándo consultar a un gastroenterólogo.
Colitis Ulcerosa: Diagnóstico, Tratamiento y Vigilancia a Largo Plazo
Colitis ulcerosa: etiopatogenia, clasificación de Montreal, manifestaciones intestinales y extraintestinales, tratamiento escalonado con mesalazina, biológicos y JAK inhibidores, y vigilancia de cáncer colorrectal.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en gastroenterologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas