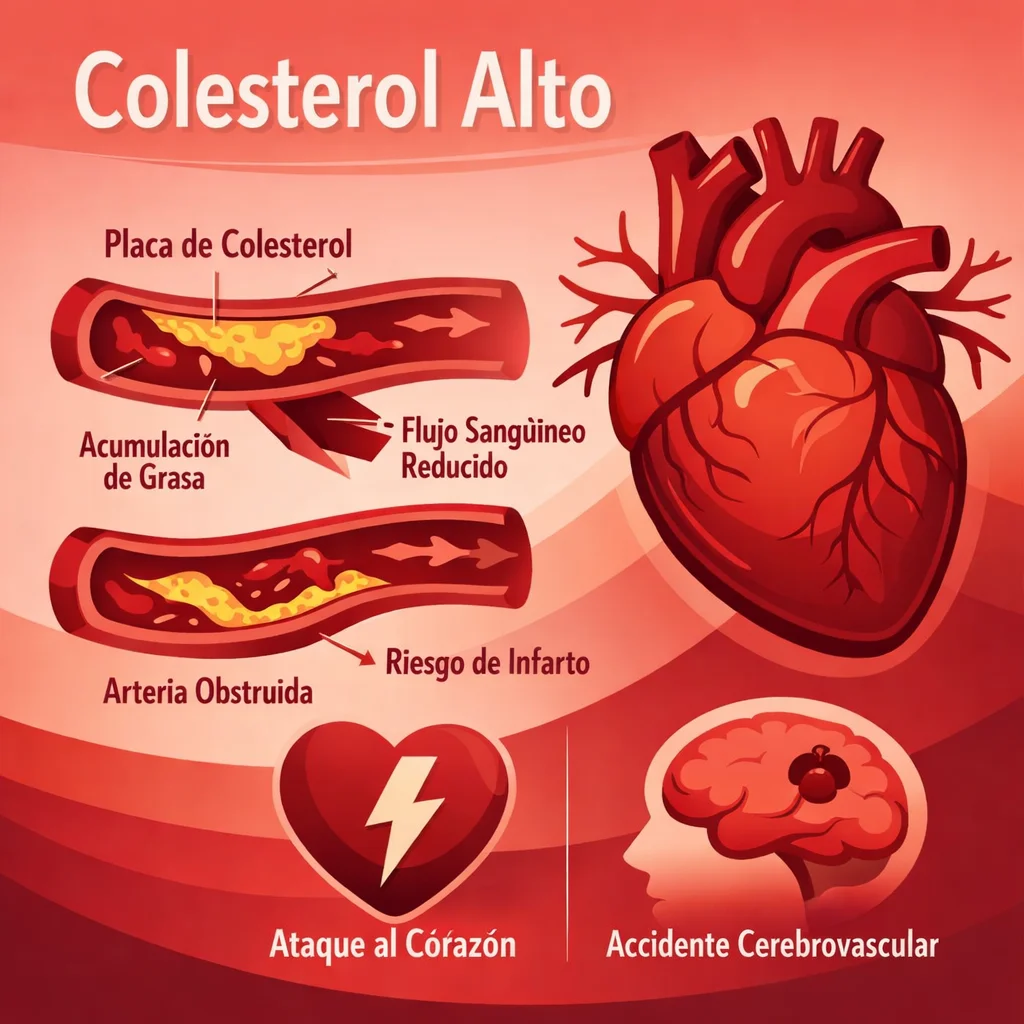
Colesterol Alto: Riesgos Cardiovasculares y Estrategias de Control
Información médica detallada sobre dislipidemia: metabolismo lipídico, aterogénesis, valores objetivo de LDL según riesgo cardiovascular y tratamiento con estatinas.
Metabolismo de los lípidos
Los lípidos circulan en la sangre unidos a proteínas formando lipoproteínas, partículas esféricas clasificadas por su densidad:
- Quilomicrones: transportan triglicéridos de origen dietético desde el intestino al hígado y tejidos periféricos.
- VLDL (lipoproteínas de muy baja densidad): sintetizadas en el hígado, transportan triglicéridos endógenos. Su catabolismo produce IDL y finalmente LDL.
- LDL (lipoproteínas de baja densidad): principales transportadoras de colesterol a los tejidos. Contienen una molécula de apolipoproteína B-100. Son las lipoproteínas más aterogénicas.
- HDL (lipoproteínas de alta densidad): realizan el transporte reverso de colesterol desde los tejidos hacia el hígado para su excreción biliar. Se les considera ateroprotectoras.
- Lp(a) (lipoproteína a): partícula LDL unida a apolipoproteína(a). Factor de riesgo cardiovascular independiente, genéticamente determinado.
Clasificación de las dislipidemias

La clasificación de Fredrickson, adoptada por la OMS, categoriza las dislipidemias según el fenotipo lipoproteico:
- Tipo I: hiperquilomicronemia (déficit de lipoproteín lipasa). Rara, causa pancreatitis.
- Tipo IIa: hipercolesterolemia pura (LDL elevado). La más relevante clínicamente. Incluye la hipercolesterolemia familiar (mutación del receptor de LDL).
- Tipo IIb: hiperlipidemia combinada (LDL y VLDL elevados). La dislipidemia más frecuente.
- Tipo III: disbetalipoproteinemia (acumulación de IDL). Asociada a genotipo apoE2/E2.
- Tipo IV: hipertrigliceridemia endógena (VLDL elevado).
- Tipo V: hipertrigliceridemia mixta (VLDL y quilomicrones elevados).
Aterogénesis: del colesterol a la placa

El proceso aterosclerótico se desarrolla en etapas bien definidas:
Estría grasa
Las partículas de LDL penetran el endotelio vascular y se oxidan (LDL-ox) en la íntima arterial. Los monocitos circulantes migran al subendotelio, se diferencian en macrófagos y fagocitan las LDL-ox mediante receptores scavenger (CD36, SR-A), transformándose en células espumosas (foam cells). La acumulación de estas células forma la estría grasa, lesión inicial visible desde la adolescencia.
Placa fibrosa
La inflamación crónica estimula la migración de células musculares lisas desde la media, que producen colágeno y forman una capa fibrosa sobre el núcleo lipídico. La placa estable tiene una capa fibrosa gruesa y un núcleo lipídico pequeño.
Placa vulnerable
Las metaloproteinasas de matriz (MMP), liberadas por macrófagos activados, degradan el colágeno de la capa fibrosa, adelgazándola. Estas placas vulnerables son las que se rompen y desencadenan eventos agudos (infarto, evento vascular cerebral), independientemente de su tamaño.
Valores objetivo según riesgo cardiovascular
Guías ACC/AHA 2018
El cálculo de riesgo a 10 años con la ecuación Pooled Cohort Equations determina la intensidad del tratamiento:
- Riesgo bajo (<5%): cambios en estilo de vida; LDL < 130 mg/dL
- Riesgo limítrofe (5–7.5%): considerar factores potenciadores (Lp(a), PCR-us, calcio coronario)
- Riesgo intermedio (7.5–20%): estatinas de intensidad moderada; LDL < 100 mg/dL
- Riesgo alto (≥20%) o prevención secundaria: estatinas de alta intensidad; LDL < 70 mg/dL (< 55 mg/dL en riesgo muy alto según guías europeas ESC/EAS 2019)
Valores normales del perfil lipídico en ayunas
| Parámetro | Deseable | Limítrofe | Alto |
|---|---|---|---|
| Colesterol total | < 200 mg/dL | 200–239 mg/dL | ≥ 240 mg/dL |
| LDL | < 100 mg/dL | 130–159 mg/dL | ≥ 160 mg/dL |
| HDL | > 40 mg/dL (H), > 50 mg/dL (M) | — | < 40 mg/dL |
| Triglicéridos | < 150 mg/dL | 150–199 mg/dL | ≥ 200 mg/dL |
Diagnóstico
El perfil lipídico se obtiene mediante muestra de sangre venosa, idealmente con ayuno de 9–12 horas (necesario para medición precisa de triglicéridos). El colesterol LDL generalmente se calcula con la fórmula de Friedewald:
LDL = Colesterol total − HDL − (Triglicéridos / 5)
Esta fórmula es inexacta con triglicéridos > 400 mg/dL, en cuyo caso se requiere medición directa de LDL. La ecuación de Martin-Hopkins ofrece mayor precisión en casos intermedios.
Se recomienda estudios complementarios para descartar causas secundarias: glucosa, función tiroidea (el hipotiroidismo es causa frecuente de hipercolesterolemia), función renal y hepática.
Tratamiento farmacológico
Estatinas: piedra angular del tratamiento
Las estatinas inhiben competitivamente la enzima HMG-CoA reductasa, que cataliza el paso limitante en la síntesis hepática de colesterol (conversión de HMG-CoA a mevalonato). La disminución del colesterol intracelular estimula la sobreexpresión de receptores de LDL en la superficie del hepatocito, incrementando la captación y depuración de LDL circulante.
Estatinas de alta intensidad (reducción de LDL ≥ 50%):
- Atorvastatina 40–80 mg
- Rosuvastatina 20–40 mg
Estatinas de intensidad moderada (reducción de LDL 30–49%):
- Atorvastatina 10–20 mg
- Rosuvastatina 5–10 mg
- Simvastatina 20–40 mg
- Pravastatina 40–80 mg
Efectos adversos: mialgias (5–10%), elevación de transaminasas (< 1%), rabdomiólisis (rara, 0.01%). Riesgo modestamente aumentado de diabetes de nuevo inicio, especialmente con estatinas de alta intensidad en pacientes predispuestos.
Ezetimiba
Inhibe la proteína NPC1L1 en el borde en cepillo del enterocito, bloqueando la absorción intestinal de colesterol. Reduce el LDL un 15–20% adicional al combinarse con estatinas. El estudio IMPROVE-IT demostró beneficio cardiovascular de la combinación ezetimiba + simvastatina vs. simvastatina sola post-síndrome coronario agudo.
Inhibidores de PCSK9
Los anticuerpos monoclonales evolocumab (Repatha) y alirocumab (Praluent) se unen a la proproteína convertasa subtilisina/kexina tipo 9 (PCSK9), impidiendo la degradación lisosomal del receptor de LDL. Resultado: reducción adicional de LDL del 50–60% sobre estatinas. Administración subcutánea quincenal o mensual. Indicados en hipercolesterolemia familiar o riesgo muy alto sin alcanzar metas con estatinas + ezetimiba.
Inclisirán (Leqvio), un RNA de interferencia pequeño (siRNA) que silencia la síntesis hepática de PCSK9, representa una alternativa con administración semestral.
Fibratos
Agonistas del receptor PPARα que reducen triglicéridos un 30–50% y elevan HDL un 5–15%. Fenofibrato es el más utilizado. Indicados en hipertrigliceridemia severa (> 500 mg/dL) para prevenir pancreatitis. La combinación estatina + fibrato requiere precaución por riesgo de miopatía (evitar gemfibrozilo con estatinas).
Cambios en estilo de vida
- Dieta: reducir grasas saturadas (< 7% de calorías totales) y grasas trans, incrementar fibra soluble (avena, leguminosas), esteroles/estanoles vegetales (2 g/día reducen LDL un 6–15%)
- Ejercicio aeróbico: 150 minutos/semana; eleva HDL un 5–10%
- Control de peso: la pérdida de 5–10% del peso reduce triglicéridos un 20%
- Evitar alcohol en exceso: incrementa triglicéridos y calorías vacías
- Cesación tabáquica: el tabaco reduce HDL y oxida LDL
Encuentra especialistas en cardiologia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Dolor de Pecho: Causas, Cuándo Preocuparse y Cuándo Ir al Cardiólogo
¿Te duele el pecho? Conoce las causas cardíacas y no cardíacas del dolor torácico, cuándo es una emergencia y cuándo consultar al cardiólogo. Guía para pacientes.

Insuficiencia Cardíaca: Síntomas, Causas y Tratamiento
Descubre los síntomas de la insuficiencia cardíaca, sus causas principales y opciones de tratamiento. Guía completa para reconocer señales de alerta y cuándo consultar al cardiólogo.

Arritmia Cardíaca: Síntomas, Tipos y Cuándo Consultar al Cardiólogo
Descubre los síntomas de la arritmia cardíaca, sus tipos y cuándo es urgente consultar a un cardiólogo. Información clara sobre palpitaciones, latidos irregulares y tratamientos disponibles.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en cardiologia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas