
Papanicolaou: Importancia, Procedimiento y Frecuencia Recomendada
Guía completa sobre el Papanicolaou: historia del tamizaje cervical, técnica, clasificación Bethesda, co-test VPH, frecuencia recomendada por la NOM-014-SSA2 y seguimiento de anormalidades.
Historia y Fundamento del Tamizaje Cervical

El Papanicolaou, nombrado en honor al médico griego-estadounidense Georgios Papanikolaou, revolucionó la detección temprana del cáncer cervicouterino (CaCu) desde su introducción en la década de 1940. Antes de su implementación sistemática, el CaCu era la principal causa de muerte por cáncer en mujeres a nivel mundial. En México, a pesar de décadas de programas de tamizaje, el CaCu sigue ocupando el segundo lugar en incidencia oncológica femenina, con aproximadamente 7,800 casos nuevos y 4,000 muertes anuales.
El fundamento del Papanicolaou radica en la historia natural del CaCu: la infección persistente por el Virus del Papiloma Humano (VPH) de alto riesgo produce cambios celulares displásicos progresivos que tardan entre 10 y 20 años en evolucionar desde una lesión intraepitelial de bajo grado hasta un carcinoma invasor. Esta ventana temporal amplia permite la detección y tratamiento oportuno de lesiones precancerosas.
Técnica del Papanicolaou

Citología Convencional
La técnica clásica consiste en la obtención de células del exocérvix mediante una espátula de Ayre y del endocérvix con un cepillo endocervical (cytobrush). Las células se extienden sobre un portaobjetos de vidrio y se fijan inmediatamente con spray de polietilenglicol o alcohol al 96%. La muestra se envía al laboratorio de citopatología donde se tiñe con la técnica de Papanicolaou (hematoxilina, Orange G y EA-50) y se examina bajo microscopía óptica.
Citología en Base Líquida
En esta variante, la muestra se deposita en un vial con solución preservadora (ThinPrep o SurePath). Las ventajas incluyen:
- Eliminación de artefactos de fijación al aire
- Distribución celular más uniforme en monocapa
- Posibilidad de realizar pruebas moleculares complementarias (VPH) de la misma muestra
- Menor tasa de muestras inadecuadas (de 5-10% a menos del 1%)
Preparación de la paciente
Para obtener una muestra óptima se recomienda:
- No estar menstruando (idealmente entre el día 10 y 20 del ciclo)
- Abstinencia sexual 48 horas previas
- No usar duchas vaginales, óvulos ni cremas vaginales 48 horas antes
- No haberse realizado tacto vaginal previo al procedimiento
Clasificación Bethesda
El Sistema Bethesda, actualizado por última vez en 2014, estandariza la nomenclatura citológica a nivel mundial:
Evaluación de la muestra
- Satisfactoria: Presencia de células de la zona de transformación
- Insatisfactoria: Muestra inadecuada para evaluación
Categorías diagnósticas
- NILM (Negativo para Lesión Intraepitelial o Malignidad): Resultado normal, puede reportar hallazgos no neoplásicos como inflamación, atrofia o cambios reactivos
- ASCUS (Células Escamosas Atípicas de Significado Indeterminado): La anomalía más frecuente; requiere triage con prueba de VPH
- ASC-H (Células Escamosas Atípicas, no se excluye HSIL): Mayor sospecha de lesión de alto grado; requiere colposcopia directa
- LSIL (Lesión Intraepitelial Escamosa de Bajo Grado): Corresponde histológicamente a NIC 1/displasia leve; en más del 60% de los casos regresa espontáneamente
- HSIL (Lesión Intraepitelial Escamosa de Alto Grado): Corresponde a NIC 2/NIC 3; requiere colposcopia y tratamiento
- AGC (Células Glandulares Atípicas): Atipias en células endocervicales o endometriales; requiere evaluación exhaustiva incluyendo legrado endocervical
Co-test: Citología más Prueba de VPH
La combinación de citología cervical con prueba molecular de VPH de alto riesgo (genotipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) constituye la estrategia de tamizaje más sensible disponible. El co-test tiene un valor predictivo negativo superior al 99%, lo que permite ampliar los intervalos de tamizaje a 5 años cuando ambos resultados son negativos.
Genotipos 16 y 18
Los genotipos VPH 16 y 18 son responsables del 70% de todos los casos de CaCu a nivel mundial. El genotipo 16 tiene el mayor potencial oncogénico, asociándose tanto a carcinoma escamoso como a adenocarcinoma. La genotipificación específica de 16/18 permite una estratificación de riesgo más precisa.
Frecuencia Recomendada según Guías
NOM-014-SSA2-1994 (México)
La Norma Oficial Mexicana establece:
- Inicio del tamizaje: a partir de los 25 años (o al inicio de vida sexual)
- Frecuencia: anual; tras dos resultados negativos consecutivos, cada 3 años
- Suspensión: a los 65 años si los últimos 3 resultados fueron negativos
Guías ACOG/ACS (referencia internacional)
- 21-29 años: Citología sola cada 3 años
- 30-65 años: Co-test (citología + VPH) cada 5 años, o citología sola cada 3 años
- Mayor de 65 años: Suspender si tamizaje previo adecuado y negativo
- Post-histerectomía total (sin cérvix): No requiere tamizaje, excepto si hubo antecedente de NIC 2+
Seguimiento de Anormalidades
El algoritmo de seguimiento depende del resultado citológico y del estatus de VPH:
- ASCUS con VPH negativo: Repetir co-test en 3 años
- ASCUS con VPH positivo: Colposcopia
- LSIL: Colposcopia (en mayores de 25 años) o vigilancia (en 21-24 años)
- HSIL: Colposcopia con biopsia dirigida; puede realizarse procedimiento escisional (LEEP/cono) diagnóstico-terapéutico
- AGC: Colposcopia + legrado endocervical + considerar biopsia endometrial en mayores de 35 años
La colposcopia permite visualizar el cérvix bajo magnificación (6-40x) tras la aplicación de ácido acético al 3-5% y solución de Lugol (prueba de Schiller), identificando zonas acetoblancas o yodo-negativas que orientan la toma de biopsia.
Vacunación contra VPH y su Papel Complementario
La vacuna contra VPH no sustituye al tamizaje cervical, pero sí modifica las estrategias a largo plazo. En México, la vacuna nonavalente (Gardasil 9) cubre los genotipos 6, 11, 16, 18, 31, 33, 45, 52 y 58, protegiendo contra aproximadamente el 90% de los CaCu. El esquema nacional incluye la vacunación de niñas (y progresivamente niños) a partir de los 11 años.
Las mujeres vacunadas deben continuar con el tamizaje cervical habitual, ya que la vacuna no protege contra todos los genotipos oncogénicos y no trata infecciones preexistentes.
Importancia del Tamizaje en México
México enfrenta desafíos particulares en el tamizaje cervical: cobertura insuficiente en zonas rurales e indígenas, demoras en la entrega de resultados y pérdida de seguimiento de mujeres con resultados anormales. La implementación de la prueba primaria de VPH con autotoma vaginal es una estrategia prometedora para incrementar la cobertura en poblaciones de difícil acceso.
El Papanicolaou sigue siendo una herramienta accesible, de bajo costo y altamente efectiva. Todo profesional de salud debe promover activamente el tamizaje cervical y garantizar el seguimiento adecuado de los resultados anormales.
Encuentra especialistas en ginecologia-y-obstetricia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Infertilidad: Causas, Cuándo Consultar y Opciones de Tratamiento en México
¿Dificultad para embarazarte? Conoce las causas de infertilidad femenina y masculina, cuándo consultar al especialista y las opciones de tratamiento en México.
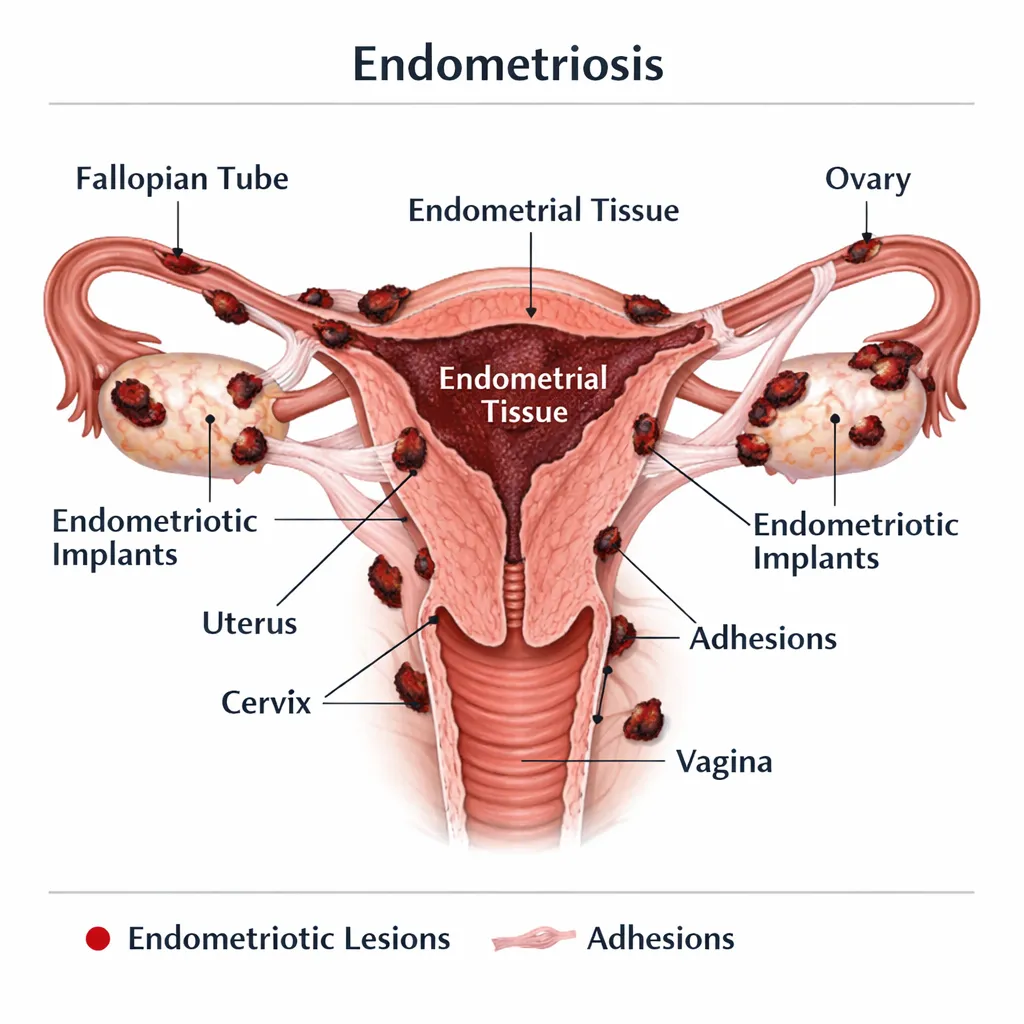
Endometriosis: Síntomas, Diagnóstico y Tratamiento
La endometriosis afecta a 1 de cada 10 mujeres en México. Conoce sus síntomas, diagnóstico y opciones de tratamiento para mejorar tu calidad de vida.
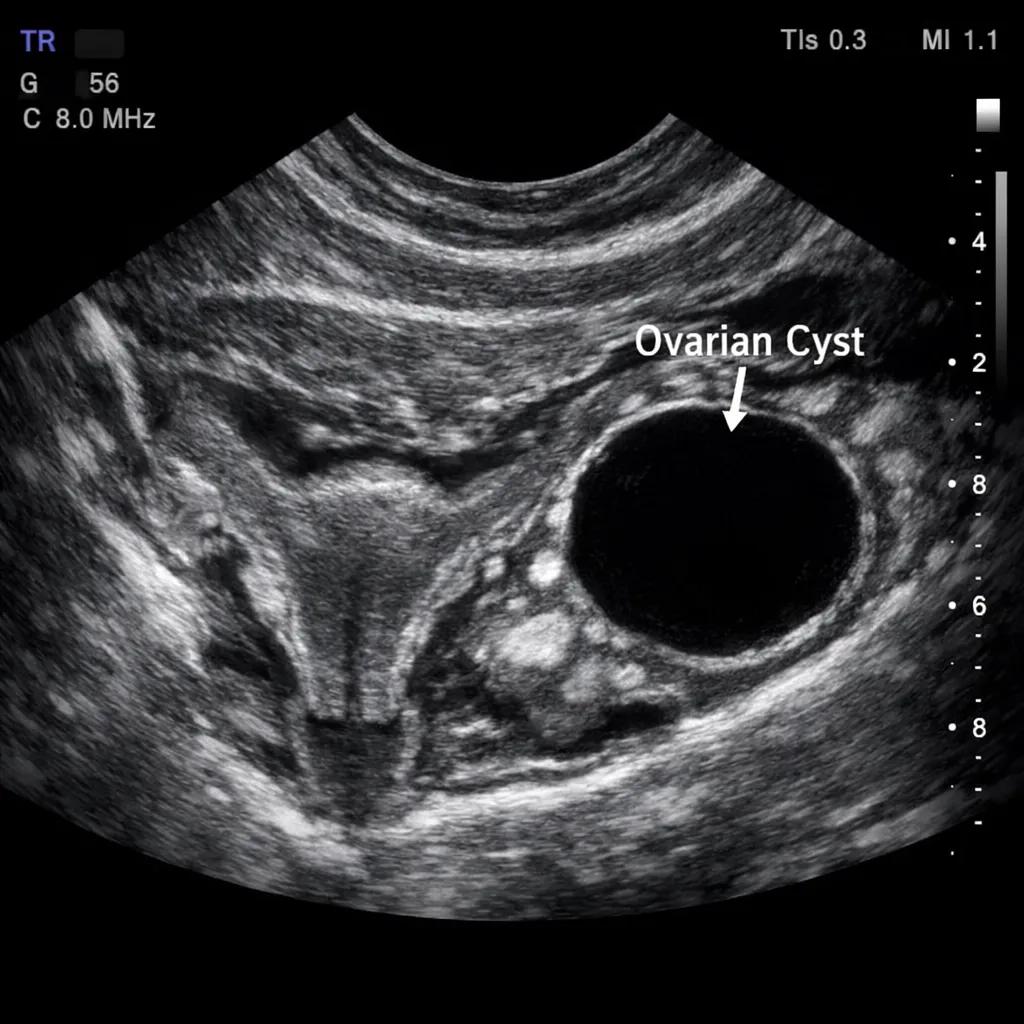
Quistes Ováricos: Síntomas, Tipos y Cuándo Requieren Tratamiento
Los quistes ováricos son muy comunes en mujeres. Conoce los diferentes tipos, sus síntomas y cuándo es necesario buscar tratamiento médico.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ginecologia-y-obstetricia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas