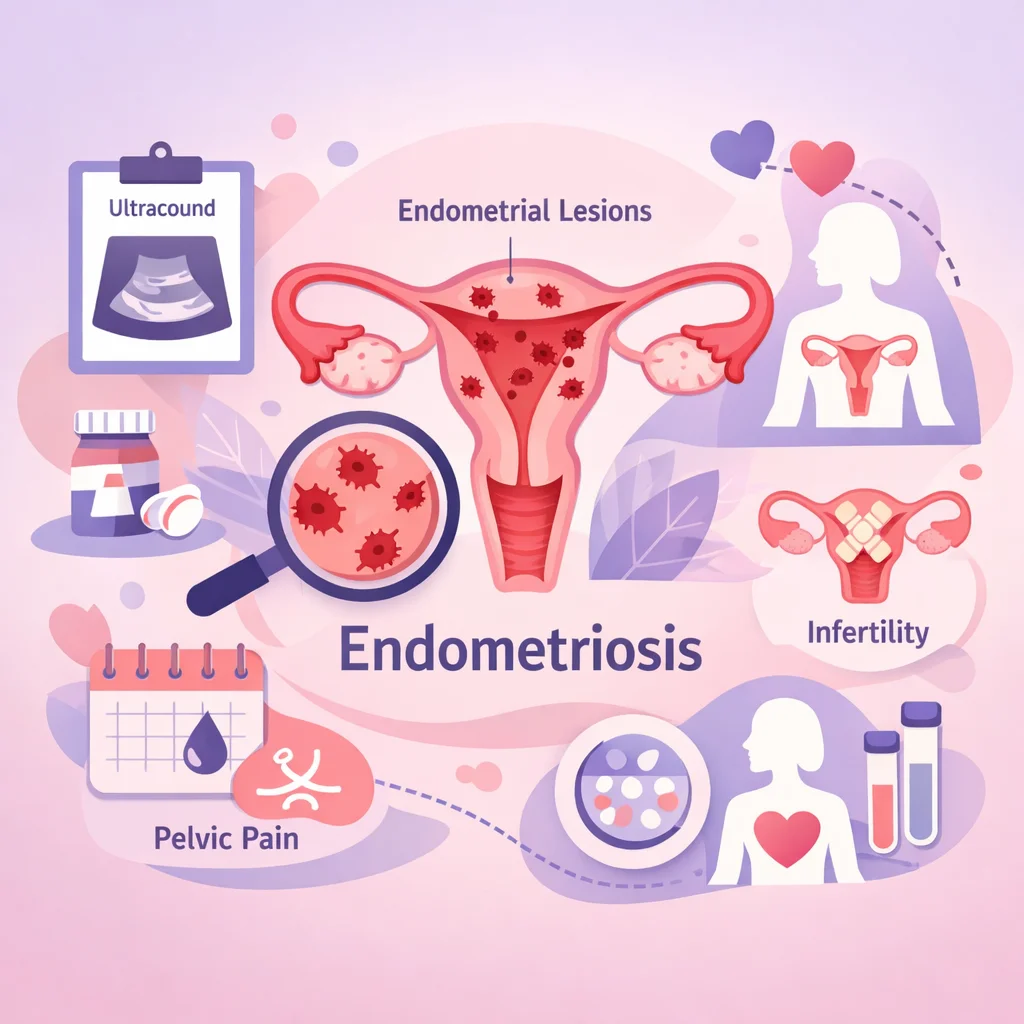
Endometriosis: Síntomas, Diagnóstico y Opciones Terapéuticas
Todo sobre endometriosis: teorías etiopatogénicas, clasificación ASRM, diagnóstico por imagen y laparoscopia, tratamiento médico (dienogest, análogos GnRH) y quirúrgico, y manejo de infertilidad asociada.
Definición y Epidemiología

La endometriosis es una enfermedad inflamatoria crónica estrógeno-dependiente caracterizada por la presencia de tejido similar al endometrio (glándulas y estroma) fuera de la cavidad uterina. Afecta aproximadamente al 10-15% de las mujeres en edad reproductiva y hasta al 50% de las mujeres con infertilidad. El retraso diagnóstico promedio es de 7 a 10 años desde el inicio de los síntomas, lo que refleja tanto la normalización del dolor menstrual como la falta de sospecha clínica.
Teorías Etiopatogénicas

Teoría de la menstruación retrógrada (Sampson, 1927)
La teoría más aceptada propone que durante la menstruación, fragmentos de tejido endometrial viable refluyen a través de las trompas de Falopio hacia la cavidad peritoneal, donde se implantan y proliferan. Sin embargo, hasta el 90% de las mujeres presentan menstruación retrógrada sin desarrollar endometriosis, lo que sugiere que factores inmunológicos adicionales son determinantes.
Teoría de la metaplasia celómica
Postula que el peritoneo pélvico, derivado del epitelio celómico embrionario, puede sufrir metaplasia hacia tejido endometrial bajo estímulos hormonales o inflamatorios. Esta teoría explicaría los casos de endometriosis en localizaciones atípicas o en mujeres sin menstruación.
Diseminación linfovascular
La presencia de endometriosis en sitios distantes (pulmón, diafragma, cerebro) se explicaría por la diseminación de células endometriales a través de vasos linfáticos y sanguíneos, de manera análoga a la metástasis neoplásica.
Factores inmunológicos
Las mujeres con endometriosis presentan disfunción inmunitaria local: deficiencia de actividad citotóxica de células NK, aumento de citocinas proinflamatorias (IL-1, IL-6, IL-8, TNF-alfa) en líquido peritoneal, y alteración de la apoptosis que permite la supervivencia del tejido ectópico.
Clasificación ASRM (American Society for Reproductive Medicine)

La clasificación revisada de la ASRM (1996) establece cuatro estadios según la localización, extensión y profundidad de los implantes, así como la presencia y severidad de adherencias:
- Estadio I (Mínima): Implantes peritoneales superficiales aislados, sin adherencias significativas (1-5 puntos)
- Estadio II (Leve): Implantes superficiales múltiples con adherencias leves (6-15 puntos)
- Estadio III (Moderada): Implantes profundos, endometriomas ováricos pequeños, adherencias densas (16-40 puntos)
- Estadio IV (Severa): Endometriomas grandes, adherencias extensas, obliteración del fondo de saco de Douglas (>40 puntos)
Es importante señalar que el estadio no se correlaciona linealmente con la intensidad del dolor: una paciente con estadio I puede presentar dolor incapacitante, mientras que otra con estadio IV puede ser asintomática.
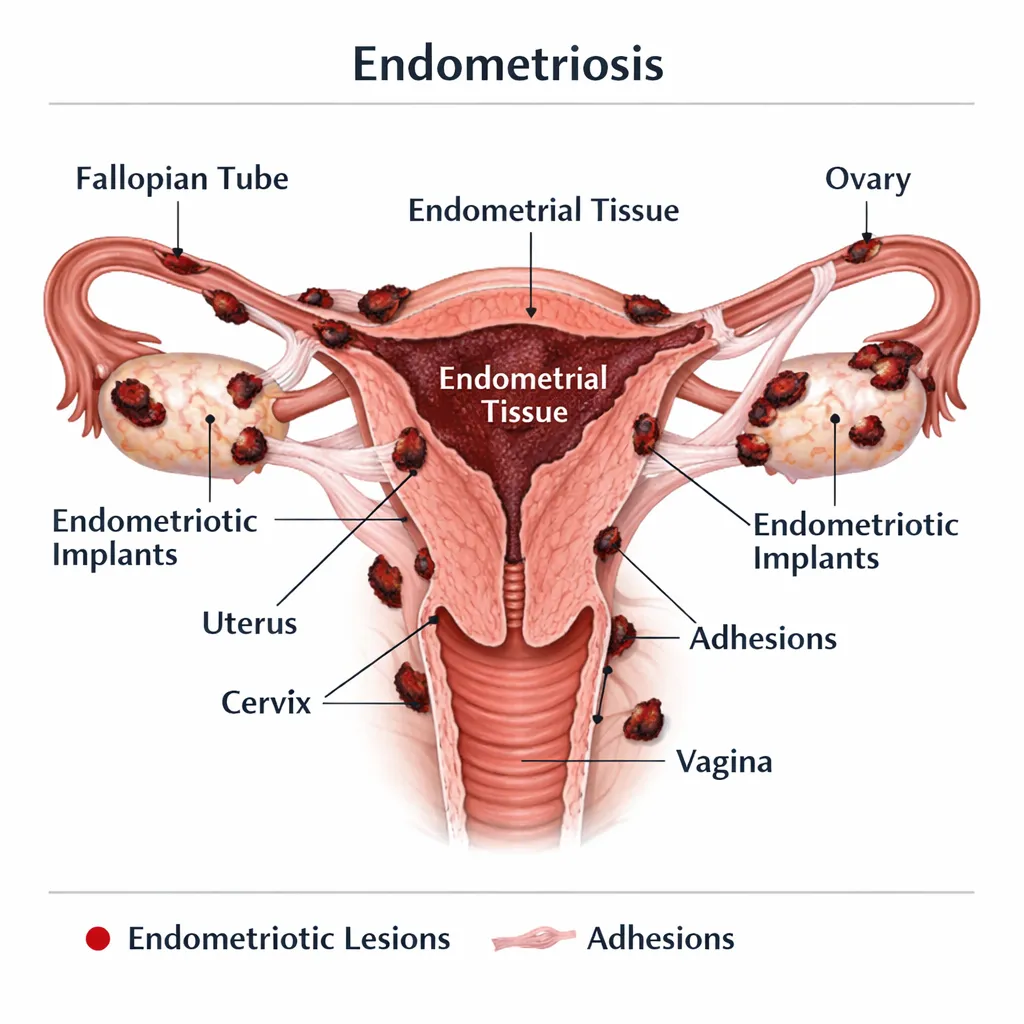
Localizaciones
Peritoneo pélvico
Los implantes peritoneales son los más frecuentes. Pueden ser rojos (activos, vascularizados), negros (hemosiderina, lesiones clásicas en "quemadura de pólvora") o blancos (cicatriciales, inactivos).
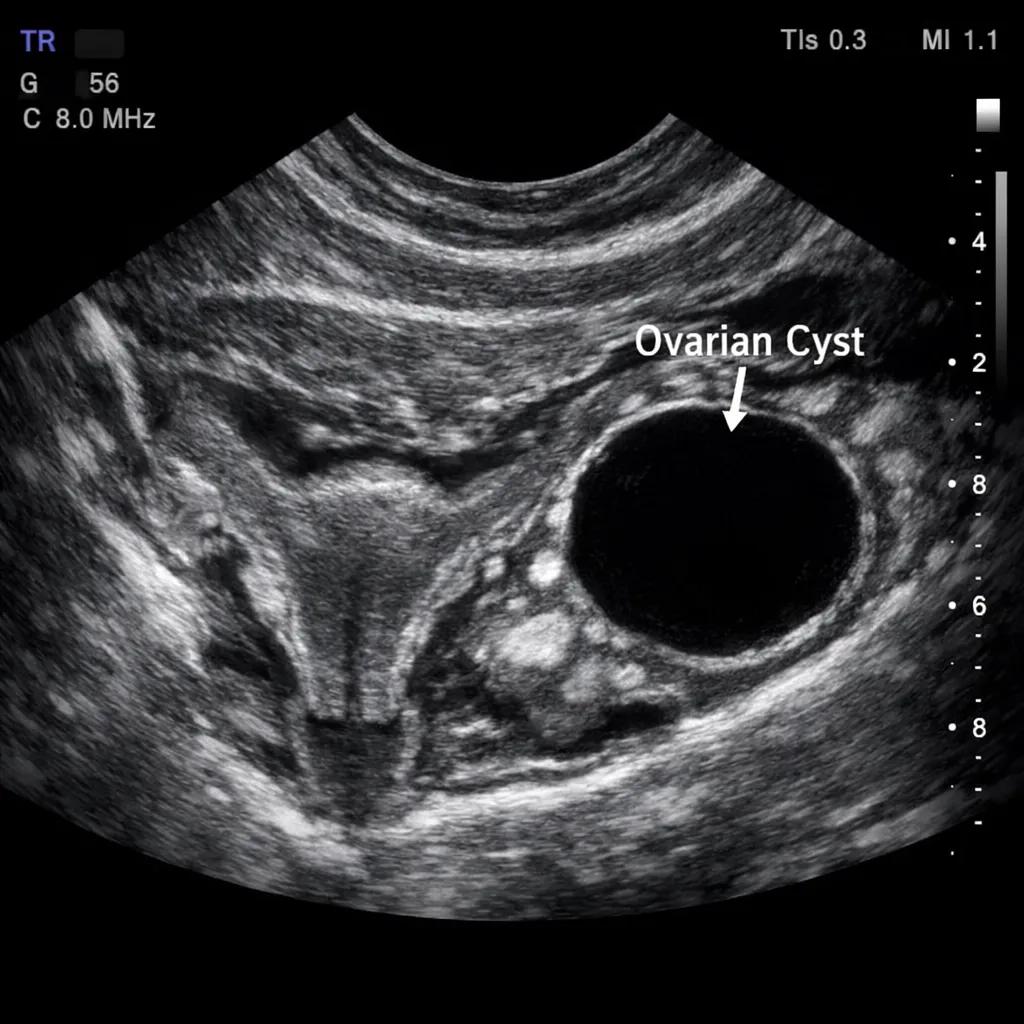
Ovarios (endometriomas)
Los endometriomas o "quistes de chocolate" contienen líquido espeso achocolatado (sangre degradada). Se presentan en el 17-44% de las pacientes y pueden comprometer la reserva ovárica tanto por la enfermedad como por su tratamiento quirúrgico.
Tabique rectovaginal y ligamentos uterosacros
La endometriosis profunda infiltrante (>5 mm bajo la superficie peritoneal) afecta frecuentemente el tabique rectovaginal, los ligamentos uterosacros y la pared anterior del recto, causando dolor intenso, dispareunia profunda y disquecia catamenial.
Adenomiosis
Aunque técnicamente distinta, la adenomiosis (presencia de tejido endometrial dentro del miometrio) coexiste frecuentemente con la endometriosis y comparte mecanismos fisiopatológicos.
Síntomas
Los síntomas cardinales de la endometriosis incluyen:
- Dismenorrea severa y progresiva: Dolor menstrual que empeora con los años y no responde adecuadamente a AINEs convencionales
- Dolor pélvico crónico: Presente en el 70-80% de las pacientes, puede ser continuo o cíclico
- Dispareunia profunda: Dolor durante o después del coito, especialmente con la penetración profunda
- Disquecia catamenial: Dolor con la defecación, particularmente durante la menstruación
- Infertilidad: Presente en el 30-50% de las pacientes, por múltiples mecanismos (adherencias, disfunción ovárica, ambiente peritoneal hostil, alteración de la receptividad endometrial)
- Síntomas urinarios: Disuria, urgencia o hematuria cíclica en caso de afección vesical
Diagnóstico
Evaluación clínica
La sospecha se establece por la historia clínica. Al examen físico puede encontrarse dolor a la palpación de ligamentos uterosacros, nódulos en el tabique rectovaginal y útero en retroversión fija.
Ultrasonido transvaginal (USG TV)
Es la primera línea de imagen. Tiene alta sensibilidad (>90%) para endometriomas ováricos y buena capacidad para detectar endometriosis profunda en manos experimentadas (signos: nódulos hipoecoicos, "signo del deslizamiento" negativo).
Resonancia magnética (RMN)
Superior al USG TV para mapear la extensión de la endometriosis profunda infiltrante, especialmente en el compartimento posterior (tabique rectovaginal, parametrios) y para planificación quirúrgica.
Laparoscopia (gold standard)
La visualización directa con confirmación histológica sigue siendo el estándar de oro diagnóstico. Sin embargo, la tendencia actual es iniciar tratamiento empírico ante alta sospecha clínica, reservando la cirugía para casos refractarios o cuando se requiere tratamiento quirúrgico.
Tratamiento
Tratamiento médico
- AINEs: Alivio sintomático del dolor; no modifican la evolución de la enfermedad
- Anticonceptivos hormonales combinados: En régimen continuo (sin descanso) para suprimir la menstruación y reducir los implantes
- Dienogest 2 mg/día: Progestágeno con acción selectiva sobre el tejido endometriósico. Eficacia comparable a los análogos de GnRH con mejor perfil de efectos secundarios. Puede usarse a largo plazo
- Análogos de GnRH (leuprolide, goserelina): Inducen un estado hipoestrogénico reversible ("menopausia médica"). Uso limitado a 6 meses sin terapia add-back (estrógenos + progestágenos a dosis baja) por riesgo de pérdida ósea
- SIU-LNG (Mirena): Dispositivo intrauterino con levonorgestrel; reduce significativamente la dismenorrea y puede utilizarse post-cirugía para prevenir recurrencia
Tratamiento quirúrgico
- Laparoscopia conservadora: Excisión o ablación de implantes, quistectomía de endometriomas (técnica de stripping), lisis de adherencias. Preserva la fertilidad
- Cirugía radical: Histerectomía con salpingooforectomía bilateral, reservada para enfermedad severa refractaria en pacientes sin deseo de fertilidad
Manejo de infertilidad asociada
En estadios I-II, la laparoscopia diagnóstico-terapéutica puede mejorar las tasas de concepción espontánea. En estadios III-IV o tras fracaso de tratamiento conservador, la fertilización in vitro (FIV) ofrece las mejores tasas de éxito. El protocolo con antagonistas de GnRH es preferido, y se recomienda tratamiento previo con análogos de GnRH por 3-6 meses antes de la FIV en casos seleccionados.
Encuentra especialistas en ginecologia-y-obstetricia cerca de ti
Ver todos los especialistasPadecimientos relacionados
¿Tienes alguno de estos padecimientos? Encuentra especialistas verificados cerca de ti.
También te puede interesar

Infertilidad: Causas, Cuándo Consultar y Opciones de Tratamiento en México
¿Dificultad para embarazarte? Conoce las causas de infertilidad femenina y masculina, cuándo consultar al especialista y las opciones de tratamiento en México.
Endometriosis: Síntomas, Diagnóstico y Tratamiento
La endometriosis afecta a 1 de cada 10 mujeres en México. Conoce sus síntomas, diagnóstico y opciones de tratamiento para mejorar tu calidad de vida.
Quistes Ováricos: Síntomas, Tipos y Cuándo Requieren Tratamiento
Los quistes ováricos son muy comunes en mujeres. Conoce los diferentes tipos, sus síntomas y cuándo es necesario buscar tratamiento médico.
Equipo Médico Consultorios24
Contenido médico revisado por profesionales de la salud
Este artículo fue creado por nuestro equipo médico editorial y revisado para garantizar su precisión y confiabilidad.
¿Buscas un especialista en ginecologia-y-obstetricia?
Encuentra los mejores médicos verificados cerca de ti
Ver especialistas